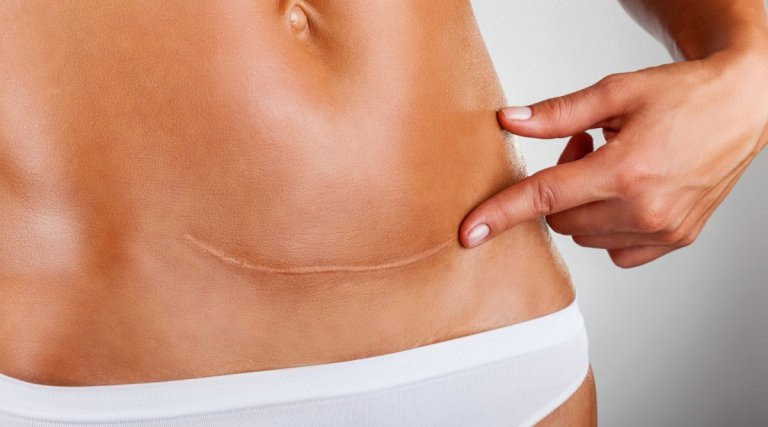
что такое сальпинго оофорэктомия лапаротомическая
Сальпинго-оофорэктомия лапаротомическая
Сальпинго-оофорэктомия лапаротомическая
Данная операция классифицируется на:
Двусторонней овариоэктомии подлежат женщины с онкологическими заболеваниями малого таза, поражении эндометриозом яичников. Может сочетаться с гистерэктомией, то есть удаление матки и яичников. Сальпингоовариэктомия – это более расширенное вмешательство, которое включает в себя удаление яичника вместе с маточной трубой. Лапароскопия-новая методика доступа в брюшную полость, осуществляемая по средствам проколов передней брюшной стенки и введением оптического инструментария и манипуляторов в брюшную полость через них. Намного менее инвазивный метод по сравнению с лапаротомией.
| А16.20.003 | Сальпинго-оофорэктомия лапаротомическая | 11 960,00 |
| В01.003.004.010 | с использованием эндотрахеального наркоза | 24 460,00 |
| В01.003.004.006 | с использованием эпидуральной анестезии | 23 460,00 |
| В01.003.004.007 | с использованием спинальной анестезии | 23 060,00 |
| с использованием ингаляционного эндотрахеального наркоза севофлураном | 23 960,00 | |
| Сальпинго-оофорэктомия с использованием видеоэндоскопических технологий | 20 145,00 | |
| В01.003.004.010 | с использованием эндотрахеального наркоза | 32 645,00 |
| с использованием ингаляционного эндотрахеального наркоза севофлураном | 32 145,00 |
С полным прайс-листом можно ознакомиться в регистратуре или https://new.perinatal-center.pro/platnye-uslugi
Принимаем к оплате банковские карты VISA, MASTERCARD, MAESTRO
Лапаротомная оофорэктомия
Лапаротомная оофорэктомия – хирургическое удаление яичника путем чревосечения. Проводится через срединный или нижнепоперечный разрез, может быть односторонней или билатеральной. В качестве показаний к оофорэктомии рассматриваются крупные кисты яичников, сомнительные и персистирующие опухоли яичников, некоторые формы эндометриоза и гнойные процессы в области яичников. Кроме того, оофорэктомию осуществляют в профилактическом порядке при высоком риске развития онкологических заболеваний яичников и молочных желез. Чревосечение применяют при наличии противопоказаний к лапароскопической оофорэктомии. Операцию проводят под общим наркозом в стационарных условиях.
Лапаротомная оофорэктомия – хирургическое удаление яичника путем чревосечения. Проводится через срединный или нижнепоперечный разрез, может быть односторонней или билатеральной. В качестве показаний к оофорэктомии рассматриваются крупные кисты яичников, сомнительные и персистирующие опухоли яичников, некоторые формы эндометриоза и гнойные процессы в области яичников. Кроме того, оофорэктомию осуществляют в профилактическом порядке при высоком риске развития онкологических заболеваний яичников и молочных желез. Чревосечение применяют при наличии противопоказаний к лапароскопической оофорэктомии. Операцию проводят под общим наркозом в стационарных условиях.
Лапаротомная оофорэктомия – классическая оперативная методика, применяемая в гинекологии, начиная со второй половины XIX века. Российские и зарубежные специалисты еще с конца XIII века неоднократно пытались выполнить хирургическое удаление яичника, однако до указанной даты все операции заканчивались неудачей. Первую успешную оофорэктомию в 1862 году произвел один из классиков отечественной гинекологии, основатель первого российского Петербургского акушерско-гинекологического общества А.Я. Крассовский.
В последующем Крассовский выполнил большое количество оофорэктомий, что позволило усовершенствовать технику вмешательства и уменьшить количество осложнений. Через некоторое время лапаротомная оофорэктомия вошла в клиническую практику и оставалась основным методом удаления яичника вплоть до конца XX века, когда ей на смену пришла менее травматичная лапароскопическая оофорэктомия. В настоящее время лапаротомная оофорэктомия применяется преимущественно при наличии противопоказаний к лапароскопическому вмешательству, а также при необходимости обеспечения широкого визуального обзора и адекватных условий для санации брюшной полости у пациенток с осложненными заболеваниями яичников.
Показания и противопоказания
В качестве показаний к односторонней оофорэктомии указывают крупные кисты и кистомы яичников, сомнительные и персистирующие неоплазии яичников, подозрение на опухоли яичников при дисгенезии гонад, участки некроза и нагноительные очаги в зоне доброкачественных новообразований и кист яичника. Двухстороннюю оофорэктомию выполняют при повышенном риске развития онкологического поражения яичников и молочных желез, обусловленном мутациями генов BRCA. Обычно профилактическую оофорэктомию проводят после достижения 35 лет, при наличии детей и нежелании пациентки в дальнейшем сохранять детородную функцию.
Во всех перечисленных случаях лапаротомную оофорэктомию осуществляют при терапевтической патологии, выраженном ожирении, спаечной болезни, осложнениях основного заболевания и других состояниях, препятствующих проведению лапароскопической оофорэктомии. Лапаротомная оофорэктомия также является методом выбора при возникновении экстренных состояний, не позволяющих провести подготовку к малоинвазивной операции. При злокачественных неоплазиях, за исключением рака яичников Iа стадии, оофорэктомию заменяют расширенными хирургическими вмешательствами (обычно – лапаротомной пангистерэктомией).
В список противопоказаний к оофорэктомии входят кома, шоковые состояния, тяжелая печеночная и почечная недостаточность, декомпенсированные заболевания сердечно-сосудистой и дыхательной системы, выраженные коагулопатии, общие острые инфекции, специфические инфекции и острое воспаление в области половых органов. При возникновении неотложных состояний значимость противопоказаний определяют индивидуально. При необходимости перед оофорэктомией назначают медикаментозную терапию для стабилизации состояния пациентки.
Подготовка к оофорэктомии
Плановое обследование может проводиться в амбулаторных или стационарных условиях и обычно занимает от нескольких дней до 1-2 недель. Экстренная подготовка к оофорэктомии осуществляется в течение нескольких часов сразу при поступлении. На начальном этапе гинеколог опрашивает пациентку, проводит физикальный осмотр и осмотр на кресле, берет мазок на микрофлору. При выявлении показаний к лапаротомной оофорэктомии врач назначает дополнительные исследования для определения состояния репродуктивной системы и общего состояния организма.
Для оценки репродуктивной системы используют трансвагинальное УЗИ органов малого таза и другие диагностические методики. Для оценки общего состояния организма перед оофорэктомией проводят клиническое исследование мочи, клиническое и биохимическое исследование крови, коагулограмму, ЭКГ с расшифровкой и флюорографию. Кроме того, выполняют тесты на RW, ВИЧ и гепатиты, определяют группу крови и резус фактор. Больную направляют к терапевту. Назначают осмотр анестезиолога.
Перед лапаротомной оофорэктомией рекомендуют отказаться от употребления продуктов, вызывающих повышенное газообразование. Накануне вечером делают очистительную клизму. Утром в день операции больной следует провести стандартные гигиенические мероприятия и удалить волосы с области половых органов. Оофорэктомию выполняют натощак, промежуток между последним приемом пищи и началом вмешательства должен составлять не менее 8 часов. Больной необходимо подписать согласие на операцию.
Методика проведения
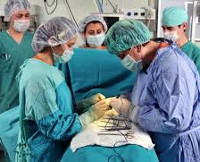
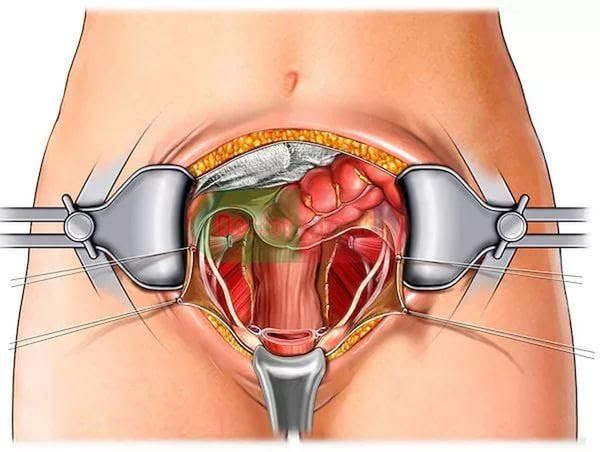
Вмешательство осуществляют под эндотрахеальным наркозом. Пациентку укладывают на спину, область живота обрабатывают специальным антисептиком. Для доступа к яичникам при проведении оофорэктомии используют продольный срединный или нижнепоперечный разрез (разрез по Пфанненштилю). При срединном чревосечении ткани послойно рассекают от пупка до верхнего края лона. При разрезе по Пфанненштилю брюшную стенку вскрывают на 3-4 см выше лобкового симфиза, длина поперечного разреза составляет от 10 до 12 см.
Перед началом оофорэктомии проводят ревизию внутренних органов. Затем в область разреза устанавливают расширитель. Под петли кишечника подводят салфетку и отодвигают их в верхнюю часть брюшной полости, увеличивая свободное пространство в нижней части живота. Потом переходят к основному этапу оофорэктомии. Поочередно пережимают зажимами Кохера перешеек маточной трубы, мезосальпинкс, воронко-тазовую связку и собственную связку яичника. После наложения зажимов каждое из перечисленных анатомических образований отсекают, культи ушивают.
Яичник удаляют из брюшной полости и передают на гистологическое исследование. Осуществляют перитонизацию культей связок и маточной трубы. При двухсторонней оофорэктомии выполняют те же действия с противоположной стороны. Проводят промывание и осушивание брюшной полости. Послойно ушивают брюшину и мышцы кетгутом. Для ушивания апоневроза используют шелковые нити. Накладывают швы на кожу. Рану дренируют при помощи резиновой трубки или полутрубки и закрывают стерильными салфетками.
После оофорэктомии
После завершения вмешательства больную транспортируют в палату. Осуществляют наблюдение, измеряют пульс и артериальное давление. При нарушениях дыхания дают кислород. По показаниям проводят инфузионную терапию. После пробуждения от наркозного сна пациентке дают питье. С первого дня после оофорэктомии разрешают употреблять жидкую пищу, затем постепенно переводят больную на обычный рацион питания. При слабости кишечной перистальтики и отсутствии стула в течение 3 суток после оофорэктомии выполняют очистительную клизму. Назначают анальгетики в течение 3-5 дней и антибиотики в течение 5 и более дней. Через 7-10 суток после оофорэктомии снимают швы, после чего пациентку отпускают под амбулаторное наблюдение.
Осложнения
Осложнения после плановой операции наблюдаются редко. Вероятность развития осложнений после экстренной оофорэктомии несколько повышается, что обусловлено нарушением состояния больной на момент госпитализации, сокращением времени подготовки к вмешательству и другими факторами. Во время операции возможны повреждения внутренних органов и кровотечение. В первые дни после оофорэктомии в отдельных случаях возникают кровотечения и инфекционные осложнения. В отдаленном периоде у пациенток иногда развивается спаечная болезнь.
После односторонней оофорэктомии гормональный статус и репродуктивная функция сохраняются. После двухстороннего удаления яичников наступает хирургическая менопауза. Тактика ведения пациенток с хирургической менопаузой определяется индивидуально. После операций, не связанных с повышенным риском развития рака яичников и молочной железы, больным назначают обычную гормонозаместительную терапию. После оофорэктомии, проведенной в связи повышенным риском онкологических заболеваний, иногда применяют малые дозы гормонов для профилактики сердечно-сосудистой патологии и остеопороза. Гормональную терапию отменяют в период наступления естественного климакса (в возрасте 45-50 лет).
Стоимость лапоротомной оофорэктомии в Москве
Удаление яичника путем чревосечения – классическая оперативная методика в гинекологии. В настоящее время применяется относительно редко из-за появления менее травматичного лапароскопического вмешательства. Производится в небольшом количестве столичных медицинских учреждений. Цена лапаротомной оофорэктомии в Москве колеблется в зависимости от организационно-правового статуса клиники и ее месторасположения. На стоимость оказывает влияние объем операции (односторонняя или билатеральная), квалификация гинеколога, продолжительность пребывания в стационаре и ряд других факторов.
Когда проводится лапаротомическая операция
Согласно статистике, в большинстве случаев хирургическое вмешательство методом лапаротомии проводится при заболеваниях органов брюшной полости и малого таза. Открытая операция дает возможность врачу получить свободный доступ к органам для выполнения необходимых манипуляции в патологической зоне.
Когда применяется лапаротомия
Решение о проведении лапаротомической операции принимается врачом-хирургом до проведения хирургического вмешательства. Допустимость методики определяется целями лапаротомии и особенностями патологии.
Лапаротомия представляет собой способ хирургического вмешательства путем рассечения тканей в области передней стенки живота. Операция проводится преимущественно при доброкачественных и злокачественных образованиях брюшной полости и новообразований больших размеров в малом тазу.
Показания к лапаротомии в гинекологии:
Показания в гастроэнтерологии:
Лапаротомия часто выполняется при лечении раковых опухолей, например, для резекции органов ЖКТ.
Проведение лапаротомии нередко является единственным эффективным методом проведения операции на внутренних органах брюшной полости и малого таза. Возможность прямого доступа к патологической зоне — несомненное преимущество лапаротомической операции.
Методы проведения операции
В классическом случае лапаротомия предполагает выполнение врачом разреза брюшной стенки по вертикальному направлению в обход, выше или ниже пупка. Продолжительность линии рассечения зависит от показаний для процедуры.
Техники направления линий рассечения:
В гинекологии применяется поперечная и продольная техника.
Выделяют и эксплоративную лапаротомию, которая применяется в хирургии для вскрытия брюшной полости в целях диагностики особенностей развития онкологической опухоли.
Подготовка к лапаротомической операции
Лапаротомия не является полноценной операцией, а считается методом получения доступа к проведению более серьезного хирургического вмешательства. Подготовительный этап предполагает соблюдения рекомендаций врача относительно лапаротомии и определенного метода проведения полноценной операции. целью подготовки считается предупреждение осложнений, которые могут возникнуть в процессе операции или после ее завершения.
О приеме любых препаратов необходимо сообщить врачу-хирургу до назначения даты лапаротомии. Возможно потребуется отмена медикаментов.
Как проводят лапаротомию
В Юсуповской больнице лапаротомическая операция проводится в клинике хирургии, где работают квалифицированные хирурги. Лапаротомия может быть выполнена только после консультации с лечащим врачом и анестезиологом, диагностики, проведения предварительной консервативной терапии и подготовки.
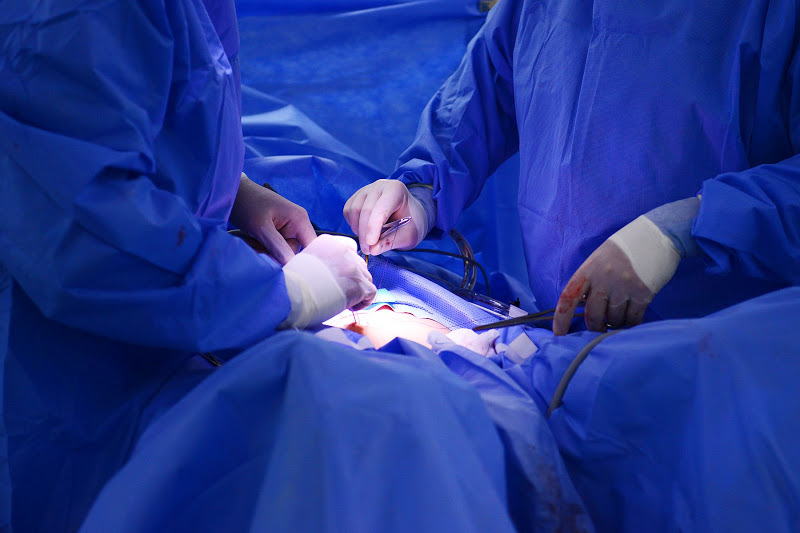
Лапаротомия проводится под местной спинальной анестезией (в гинекологии) или под общим наркозом. Перед началом операции хирург обрабатывает область живота антисептическим раствором. Затем скальпелем выполняется разрез кожного покрова и подкожно-жировой клетчатки. Хирург использует коагулятор для запаивания сосудов и прекращения кровотечения. С помощью специальных инструментов врач разводит края раны, рассекает апоневротический слой и брюшину.
После завершения всех манипуляций, хирург осуществляет поочередное сшивание всех слоев тканей. Для исключения внутреннего кровотечения, скопления жидкости или гнойного процесса, устанавливают дренажи. Область шва обрабатывается антисептиком. Сверху накладывают повязку.
Продолжительность операции зависит от целей ее проведения. Лапаротомия может длиться от 30 минут до 2 часов и более.
Возможные последствия
Любое хирургическое вмешательство не исключает риски осложнений, поскольку происходит травмирование тканей. Если операцию выполняет опытный хирург, такие риски сведены к минимуму.
Обращаться к врачу после выписки необходимо при патологических симптомах:
Такие признаки, как слабость и незначительные болевые ощущения без усиления выраженности, являются нормой и проходят в течение нескольких дней.
Реабилитация
Лапаротомия — сложное хирургическое вмешательство, требующее медицинского контроля в послеоперационный период, поэтому пациента не отправляют домой сразу после операции. В стационаре больной находится до стабилизации его состояния. Минимальный срок госпитализации — 2 дня. После проведения диагностики и осмотра, если у пациента нет осложнений, его отпускают домой на амбулаторное лечение.
Общая реабилитация занимает до 6 недель, на протяжении которых необходимо соблюдать рекомендации послеоперационного периода:
Доктор сообщит и о других ограничениях, которые будут связаны непосредственно с проведенной операцией. Полное восстановление требует не менее 3 месяцев.
Как лечат в Юсуповской больнице
В клинике хирургии Юсуповской больницы лапаротомия проводится квалифицированными хирургами с многолетним опытом, что позволяет нам быть уверенными в результатах и отсутствии врачебных ошибок.
Лапаротомическая операция в целях диагностики и лечения в Юсуповской больнице проводится в современных операционных квалифицированными хирургами с многолетним опытом. Наши специалисты всегда готовы оказать профессиональную помощь на самом высоком уровне.
Лапаротомическая гистерэктомия
Абдоминальная или лапаротомическая гистерэктомия – открытая полостная операция, при которой удаление матки осуществляется через разрез в нижней части живота. Этот способ вмешательства используют, если другие хирургические техники невозможны или нежелательны. Преимуществом такого подхода является хороший обзор операционного поля, минимальный риск травмирования близлежащих органов. Основной недостаток – наличие послеоперационного рубца и более долгий период восстановления, чем после малотравматичной лапароскопии. Оперирующие гинекологи центра хирургии GMS даже самые радикальные операции выполняют в максимально щадящем режиме, что позволяет пациентке быстрее восстановиться и вернуться к активной жизни.
Врачи по специализации
С какими показаниями обращаться
Абдоминальная гистерэктомия абсолютно рекомендуется в следующих случаях:
К лапаротомическому доступу прибегают, если невозможно использовать малотравматичные хирургические техники — при обширном спаечном процессе органов малого таза, ожирении, прорастании злокачественной опухоли в близлежащие органы. Также абдоминальная гистерэктомия может потребоваться во время выполнения эндоскопической операции если возникла необходимость расширить операционное поле.
Почему нужна операция
Если гинекологическая патология не оказывает выраженного негативного воздействия на здоровье и поддается консервативной терапии, то в операции нет необходимости. Хирургическое вмешательство требуется в том случае, если патологическая матка приводит к сдавливанию и нарушению функциональности близлежащих органов, развитию анемии и другим тяжелым нарушениям.
Если женщине рекомендовано удаление матки, специалисты стараются выполнять подобные вмешательства, по возможности сохранив орган или минимизировав операционную травму. К радикальным мерам обращаются, если патологический процесс невозможно или нецелесообразно устранить малотравматичным методом.
Стоимость лапаротомической гистерэктомии
Цены, указанные в прайс листе, могут отличаться от действительных. Пожалуйста, уточняйте актуальную стоимость по телефону +7 495 104 8605 (круглосуточно) или в клинике GMS Hospital по адресу: г. Москва, ул. Каланчёвская, 45.
| Название | Цена |
| Надвлагалищная ампутация матки (при лапаротомии) | 120 498 руб. |
| Надвлагалищная ампутация матки с придатками (при лапаротомии) | 160 797 руб. |
| Экстирпация матки (при лапаротомии) | 152 999 руб. |
| Экстирпация матки с придатками (при лапаротомии) | 152 999 руб. |
Уважаемые клиенты! Каждый случай индивидуален и конечную стоимость Вашего лечения можно узнать, только после очного визита к врачу GMS Hospital.
Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на годовую медицинскую программу или внести депозит и получать услуги со скидкой. В выходные и праздничные дни клиника оставляет за собой право взимать доплату согласно действующего прейскуранта. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
с ведущими российскими и зарубежными медицинскими учреждениями
и передовые методики диагностики и лечения
Подготовка, диагностика
Операция предполагает серьезную подготовку, от которой напрямую зависит ее успех. Пациентке необходимо не только пройти комплексное обследование, но и курс лечения выявленных сопутствующих заболеваний, которые могут затруднить проведение гистерэктомии или стать причиной послеоперационных осложнений.
Дооперационное обследование включает:
При наличии процесса или обострения хронического заболевания, проводится курс терапии для достижения полной ремиссии. На консультации врачу нужно рассказать обо всех принимаемых медикаментах, травах и БАДах — возможно потребуется их временная отмена. Также хирург должен знать о наличии лекарственной аллергии и другие важные сведения, касающиеся здоровья.
Как проводится операция
Операцию проводят под общим наркозом. Доступ в брюшную полость осуществляется через горизонтальный (вдоль линии бикини) или вертикальный (от лона до пупка) разрез в нижней части живота, длиной около 10 см.
По окончанию операции пациентку переводят в стационар, где она будет 2–3 суток находиться под наблюдением медперсонала. Удаленные ткани направляют на гистологическое исследование.
Отделение гинекологии
История отделения
Отделение гинекологии ФНКЦ ФМБА России было открыто в 1988 году. Ежегодно через отделение гинекологии «проходят» тысячи пациенток. Большинству из них мы помогли обрести здоровье и радость материнства. С апреля 1988 г. по сентябрь 2008 г. гинекологическое отделение возглавляла Черевишник Жанна Викторовна, кандидат медицинских наук, заслуженный врач Российской Федерации, главный внештатный гинеколог ФМБА России.
С 2016 года отделение возглавляет врач акушер-гинеколог Ванке Никита Сергеевич, кандидат медицинских наук, автор 48 публикаций, из них 3 учебно-методических и 45 научных работ, используемых в педагогической практике
Наши преимущества
Отделение постоянно совершенствуется согласно международным стандартам качества. Методы диагностики, доступные отделению гинекологии, применяются во всех международных клиниках, программы лечения и реабилитации больных полностью соответствуют международным и российским рекомендациям. В отделении используются самые современные и наиболее эффективные фармпрепараты прошедшие испытания в лучших клиниках Европы и Америки и зарекомендовавшие себя на мировом рынке.
Приоритетные направления
В клинике успешно выполняется весь объем гинекологических и онкогинекологических операций (в том числе лапароскопическим доступом) повышенной сложности, внедрена в повседневную практику эмболизация маточных артерий, хирургическая коррекция аномалий развития органов малого таза и функциональных расстройств, операции по коррекции тазового пролапса, пластике стенок влагалища, вульвы с использованием синтетических материалов, внедрены минислинговые, малоинвазивные операции, а также значительно расширены объёмы лапароскопических вмешательств. Выполняется весь спектр восстановительных реабилитационных мероприятий после лечения эндометриоза, миомы матки, онкогинекологических операций, позволяющих сохранить репродуктивную функцию женщин. Отделение занимается самыми актуальными вопросами акушерства и гинекологии, развивая научно-клинические традиции лучших мировых школ.
План лечения разрабатывается индивидуально для каждой пациентки и коллегиально обсуждается на общеклинических консилиумах.
Приоритетные принципы работы и направления
1. Индивидуальный подход к каждой пациентке.
2. Проведение органосохраняющих операций.
3. Широкое применение малоинвазивных методов хирургического лечения (лапароскопического, вагинального, пункционного чрезкожного, а также комбинированного вагинолапароскопического доступа).
4. Одномоментная коррекция всех выявленных анатомических и функциональных расстройств.
.jpg)