что такое остеоартроз левого коленного сустава
Остеоартроз коленного сустава
Причины боли в колене при остеоартрозе
Коленный сустав очень силен, и ежедневно держит вес тела человека, а также выносит огромные нагрузки при переносе тяжестей и грузов. Его можно повредить, сильно ударив, но даже при отсутствии перелома или вывиха, существует вероятность возникновения долгосрочных болевых ощущений, которые со временем нарастают. Это вызвано микроповреждением хрящевой ткани, выполняющей роль защитной оболочки сустава. Со временем эта маленькая трещинка начинает увеличиваться и разрастаться, вызывая более сильные ощущения дискомфорта, сковывая движения, а со временем даже не позволяет человеку передвигаться, опираясь на больную ногу.
Группы риска
Остеоартрозу колена подвержены многие, ведь никто не может заранее предугадать травму колена. Наиболее часто это случается у профессиональных спортсменов, ведущих активный образ жизни: вероятность получения травмы у них очень велика, но так как эта категория людей привыкла к ушибам и повреждениям, поначалу они не обращают внимания на боль, пока та не становится нестерпимой, из-за чего лечение сустава затягивается.
Кроме того, в зоне риска возникновения остеоартроза – люди преклонного возраста. Любой орган и любая ткань в организме со временем изнашивается. Так происходит и с хрящом коленного сустава, он истончается и становится хрупким, подверженным повреждениям от любых ударов или падения. Поэтому довольно легко обрести это заболевание в пожилом возрасте. Основной процент людей, страдающих от артроза – женщины от 50 лет: заболевание часто передается по наследству, по материнской линии.
Получить консультацию по МРТ диагностике
Консультация по услуге ни к чему Вас не обязывает
В группе риска находятся также люди от 40 лет с избыточным весом и работники, задача которых – переносить тяжелые грузы. Так как каждое колено ежедневно переносит половину веса тела и тот груз, что несет человек, чрезмерные напряжения могут повредить сустав.
Стадии и лечение
Лечение остеоартроза коленного сустава 1-ой стадии
Для каждой из этих стадий определяется индивидуальный подход в лечении, но самым быстрым является лечение первой стадии. Во время нее врачу трудно определить местонахождение травмы, сделать это можно при помощи МРТ коленного сустава. Курс выздоровления включает прием препаратов, способствующих нарастанию хрящевой ткани, физиотерапии и массажи.
Лечение остеоартроза коленного сустава 2-ой стадии
На второй стадии повреждение можно увидеть на рентгеновском снимке. Колено фиксируется мягким наколенником и проводятся меры по скорейшему заживлению: пациент принимает медикаменты для снятия боли и воспаления, а также для быстрого сращивания хряща. После заживления больной должен совершать физические упражнения и посещать массажи – это позволит ему быстро разработать сустав, улучшить кровоток и обмен веществ, что способствует скорейшему выздоровлению.
Лечение остеоартроза коленного сустава 3-ой стадии
На третьей стадии лечение назначается комплексно, но длится оно гораздо дольше, чем во второй. Кроме того, если врачом диагностировано слишком сильное повреждение, которое уже не вылечить медикаментами, проводится хирургическая операция. Она заключается в изъятии поврежденного сустава и установке искусственного протеза. Сроки восстановления после такого вмешательства иногда превышают полгода, однако риск повторного возникновения остеоартроза сводится к нулю.
Крайне важно вовремя обратиться к врачу при возникновении первых признаков – тем самым вы не только сократите лечение и сэкономите на препаратах, но и предотвратите возникновение других заболеваний – артрита (процесса воспаления коленной чашечки), синовита (накопления в суставе синовиальной жидкости) и прочих.
Существует также множество методов народной медицины – примочки, компрессы, растирания, а также посещение бани, где сустав прогревается, улучшается кровообращение и обмен витаминов. Однако любой из этих способов должен быть предварительно оговорен с врачом во избежание ухудшения состояния коленного сустава и организма в целом.
Получить консультацию по МРТ диагностике
Консультация по услуге ни к чему Вас не обязывает
Остеоартроз коленного сустава
Среди российского населения остеоартроз занимает ведущее место среди причине потери трудоспособности. Болеет и молодое, и пожилое население. В группе риска спортсмены и люди, ведущие активный образ жизни. Разрушительная патология приводит к деформации хрящевой и костной ткани. Сегодня рассмотрим, что такое остеоартроз коленного сустава, причины и симптомы, методы лечения и, какой врач лечит патологию.
Что это такое остеоартроз коленного сустава
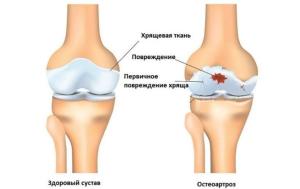
Остеоартроз коленного сустава называют гонартрозом. Характерной чертой заболевания является вовлечение в патологический процесс всех тканей сустава. Деформирующие изменения в структуре клеток и соединительной ткани приводят к уменьшению толщины суставного хряща, появлению остеофитов и развитию субхондральных кист. Протекает болезнь без симптомов в самом начале и с резкими болями на последней стадии.
Виды остеоартроза
Остеоартроз коленного сустава имеет две разновидности:
Течение болезни происходит в 3 стадии:
Определить степень поражения коленного сустава может только врач по результатам инструментального исследования. Известны случаи, когда при симптомах 1-ой стадии сустав практически полностью деформирован.
Причины возникновения остеоартроза коленного сустава
Причинами остеоартроза коленного сустава могут быть следующие факторы:
К сожалению в современном мире наши суставы изнашиваются быстрее, чем стареем мы сами.
Симптомы и признаки остеоартроза коленного сустава
Симптомы остеоартроза коленного сустава начинаются намного раньше прогрессирования заболевания. Первым признаком появления патологии является боль в области колена при ходьбе и высоких физических нагрузках. В период отдыха болевые ощущения пропадают, но после следующей нагрузки появляются вновь.
Если своевременно не обратиться к врачу, боль начинает усиливаться, колено распухает и краснеет. Болевой синдром беспокоит ночью, человеку сложно отдохнуть, его движения ограничены. В конечном итоге, это приводит к полной потере подвижности и нестерпимой боли. Чтобы не допускать подобного состояния, обратитесь к специалисту.
Какой врач лечит остеоартроз коленного сустава
Лечением остеоартроза коленного сустава занимаются ревматолог, травматолог, ортопед. В сложных ситуациях может присоединиться хирург. Задачей врача является провести диагностику и назначить терапию. От выбранной тактики лечения зависит конечный результат.
Диагностика остеоартроза коленного сустава
Диагностика остеоартроза коленного сустава предусматривает:
Магнитно-резонансная томография дает самую точную картину заболевания. Врач просматривает состояние хрящевой ткани, наличие необратимых процессов, выявляет степень патологии. На основании диагностических данных доктор принимает решение о назначении лечения или хирургическом вмешательстве.
Методы лечения остеоартроза коленного сустава
Медикаментозное лечение назначается во всех случаях и считается основой терапией при остеоартрозе коленного сустава. Прописываются нестероидные препараты для снятия болевого синдрома и воспаления. Регенерация ткани возможна за счет хондропротекторов.
Хондропротекторы принимаются в таблетированной форме и в виде внутрисуставной инъекции. Укол ставится в коленный сустав врачом, который специально этому обучался. Проведение манипуляции способствует снижению симптомов и восстановлению тканей. Действие такой инъекции на протяжение длительного времени дает отличный результат.
Самым современным и эффективным способом лечения на сегодняшний день считается ACP SVF терапия – лечение сустава без операции.
В ряде случаев, когда процессы еще обратимы, проводят артроскопию. Это малоинвазивный способ, предполагающий очистку сустава от разрушенных элементов хрящевой ткани. Манипуляция проводится с помощью эндоскопа под контролем видеокамеры.
Результаты
Остеоартроз коленного сустава лечится долго и сложно. Хорошо, если пациент обратился на первой стадии, когда все процессы еще обратимы. На более позднем сроке больному придется пройти курс лечения и реабилитации, чтобы пациент по-прежнему двигался. Восстановление направлено на улучшение качества жизни и социальную адаптацию.
Реабилитация и образ жизни
Реабилитационная программа обычно включает в себя:
В настоящее время для восстановления сустава применяется ударно-волновая терапия. Метод воздействует на костную и соединительную ткань посредством акустическим импульсов. Снимает воспаление, разрушает остеофиты, улучшает кровообращение, содействует регенерации тканей.
Образ жизни при остеоартрозе коленного сустава придется поменять. Снизить физические нагрузки на конечность, по возможности избегать травмирования, вести здоровый образ жизни. И не забывайте планово посещать специалиста.
Остеоартроз коленного сустава
Повседневная жизнь человека немыслима без двигательной активности, а потому заболевания, которые приводят к ее снижению, воспринимаются особенно болезненно в любом возрасте. Остеоартроз коленного сустава, также именуемый гонартрозом, занимает особое место среди таких болезней. Коленный сустав расположен ниже большинства остальных, а потому испытывает наибольшую нагрузку. Возникать она может не только при ходьбе, но и при сидении в неудобной позе.
Деформирующий остеоартроз коленного сустава: что это, причины
Заболевание распространено у обоих полов. При этом чаще гонартроз поражает женщин в возрасте от 45 лет, а также спортсменов, тучных людей и лиц, задействованных на однообразных физических работах. Провоцирующими факторами заболевания выступают:
переломы ног, вывихи коленных суставов, разрывы и другие повреждения менисков, а также связанные с ними хирургические вмешательства;
воспалительные и системные аутоиммунные заболевания (ревматизм, подагра, ревматоидный артрит, анкилозирующий спондилоартрит);
метаболические и эндокринные нарушения (диабет, атеросклероз, гемофилия, избыток железа, соматотропина);
врожденная гипермобильность коленного сустава или генетическая предрасположенность к артрозу (обычно связанная с особенностями хрящевой ткани или недостаточностью хрящевой смазки);
избыточный вес (каждый лишний килограмм создает нагрузку на сустав, сопоставимую с 3-4 кг);
климактерический и постклимактерический период;
длительные нагрузки на суставы, связанные с выполнением бытовых или профессиональных обязанностей.
Симптомы остеоартроза коленного сустава
Течение заболевания строго индивидуально и может отличаться в зависимости от возраста, степени поражения суставов, физической формы и сопутствующих заболеваний.
Общими являются симптомы, связанные с утратой хрящом нормальной толщины, раздражением нервных волокон вследствие трения, образованием и откалыванием остеофитов (кальциевых наростов, которые образуются на костях для сохранения суставного просвета и компенсации нагрузок). Нередко симптомы видны невооруженным глазом и могут отслеживаться самостоятельно, например:
болевые ощущения, которые возрастают при физических нагрузках;
жар в области колена;
“затекание” колена после длительного пребывания в одной позе;
появление сухого, грубого хруста с щелчком, который как будто отдается в костях;
метеозависимые изменения в состоянии сустава.
Постановка точного диагноза и составление лечебного плана требуют аппаратного исследования (УЗИ, рентген).
Остеоартроз коленного сустава 1 степени
боль при движении или после высоких физических нагрузок, а также при предельном сгибании или разгибании сустава;
после нагрузки появляются жар и отек, свидетельствующие о воспалительном процессе;
появление незначительных остеофитов и сужение суставной щели на рентгеновском снимке.
Остеоартроз коленного сустава 2 степени
болезненностью при любых нагрузках, которая нарастает в утреннее и вечернее время;
стойким дискомфортом даже после продолжительного отдыха;
снижением подвижности сустава;
покраснением и повышенной температурой кожи над суставом;
увеличением сустава в размере (при этом наблюдается постепенное атрофирование мышц и связок из-за их постоянного перенапряжения);
неприятным хрустом при резких движениях, приседаниях, ходьбе.
Рентген показывает существенное разрастание костной ткани, постепенное разрушение остеофитов и сужение суставной щели более, чем на 30-40%. Кость начинает изменять форму и ось вращения в суставе. Иногда появляются осложнения в виде частичной блокировки сустава из-за попадания остеофита в суставную щель.
Именно на этой стадии пациенты зачастую обращаются к специалистам за лечением остеоартроза коленного сустава 2 степени из-за заметного снижения качества жизни.
Остеоартроз коленного сустава 3 степени
заметная невооруженным глазом сильная деформация сустава;
практически полное отсутствие подвижности;
значительная хромота, которая может сопровождаться укорочением конечности;
сильный отек из-за скопления жидкости;
чувство онемения в ноге, сниженная чувствительность;
истончение конечности из-за разрушения связок и мышц.
На этом этапе артроз поражает непосредственно кости, повышается риск переломов и серьезных травм. Лечение остеохондроза коленного сустава 3 степени зачастую предполагает операцию.
Лечение остеоартроза коленного сустава
Консервативное лечение гонартроза включает снижение массы тела, лечебную гимнастику, прием обезболивающих и противовоспалительных (в т.ч. нестероидных) препаратов, а также ортопедическое лечение (соблюдение специального двигательного режима, применение стабилизаторов, ортезов, стелек). В особо запущенных случаях показана операция.
Медикаментозное лечение остеоартроза коленного сустава
Обратите внимание: не рекомендован прием анальгетиков свыше 10 дней без консультации терапевта. Если симптоматическое лечение не приносит облегчения за это время, обязательно обратитесь к врачу за новым назначением. Длительное применение НПВС без наблюдения врача может привести к серьезным заболеваниям пищеварительной системы и другим системным эффектам.
Показан прием лекарств в форме таблеток, мазей, кремов. При неэффективности этих средств может проводиться стероидная блокада, которая повышает качество жизни пациентов при сильных болях.
Физиотерапевтические и малоинвазивные методики лечения остеоартроза коленного сустава
В качестве физиотерапии в лечении деформирующего остеоартроза коленного сустава применяется:
мануальная терапия и массаж (в т.ч. лимфодренажный);
кинезио- и механотерапия;
грязелечение и бальнеотерапия;
механическое вытяжение сустава.
Хирургическое лечение
Последняя стадия гонартроза, как правило, требует проведения заместительной терапии (эндопротезирования), при которой формируются новые суставные поверхности из искусственных материалов. Имплантация проводится только в том случае, если консервативные методы лечения неэффективны, а также имеются значительные повреждения сустава и костей (3-я стадия остеохондроза, как правило, в возрасте от 55 лет).
Более простые операции, такие как артроскопия и остеотомия, могут проводиться в любом возрасте по показаниям: разрыв связок, мениска, повреждения хряща, попадание в суставную сумку костного обломка, неверное сращение некоторых переломов.
ЛФК при остеоартрозе коленного сустава
Лечебная гимнастика помогает снизить болевые ощущения и улучшить биомеханику сустава, какой бы ни была причина гонартроза. Однако комплекс упражнений при остеоартрозе коленного сустава инструктор подбирает индивидуально, основываясь на возрасте, поле, весе, конституциональных особенностях пациента. Статические нагрузки при остеохондрозе коленного сустава противопоказаны.
Лечебная физкультура при остеоартрозе коленного сустава направлена на устранение недостатка мышечной силы и выносливости. Это улучшает компенсаторную функцию связок и мышц, снимая дополнительную нагрузку с хрящевой и костной ткани.
Каждое занятие должно начинаться с растяжки, которая улучшает трофику тканей и помогает разогреть слабые мышцы перед получением нагрузки. В течение дня рекомендуется несколько подходов (как минимум 3) по 10-15 минут. При появлении болей или наличии острого воспаления занятия прекращаются до установления ремиссии. Большинство упражнений при остеоартрозе коленного сустава выполняется в положении сидя или лежа, например:
Лежа на спине, поднимите выпрямленную ногу на 25-30 см над полом и удерживайте ее несколько секунд. Повторения: 10.
“Велосипед”. Лежа на спине, заведите руки за голову и, подняв ноги, имитируйте кручение педалей велосипеда в воздухе. Выполняйте упражнение плавно, хорошо чувствуя диапазон движения и избегая резко сгибать и разгибать ноги.
Лежа на спине, согните ноги в коленях, удерживая пятки на полу. Поддерживая левую ногу руками под задней поверхностью бедра, прижмите ее к груди и задержите на несколько секунд. Повторите с правой ногой. Повторения: 10.
Сидя на высокой поверхности, поболтайте ногами с умеренной амплитудой. Выполняйте это упражнение как можно чаще.
Сядьте повыше и поднимите выпрямленную ногу параллельно полу. Удерживайте позу несколько секунд. Повторения: 10 для каждой ноги.
Если у пациента диагностирован также коксартроз, специалист подбирает другой комплекс упражнений, который исключает нагрузки на головку бедра и направлен на поддержание диапазона движений. Инструктор также расскажет, как лечить остеартроз коленного сустава при помощи индивидуального ортопедического режима (методик разгрузки пораженного сустава).
Желательно включить в программу ЛФК при остеоартрозе коленного сустава плавание и аквааэробику, аэробную ходьбу по ровной поверхности. Обзаведитесь специальной амортизирующей обувью. Чаще пользуйтесь лифтом, избегайте продолжительного стояния и ходьбы в темпе на большие расстояния.
Диета при остеоартрозе коленного сустава
Возрастное течение остеоартроза неразрывно связано с вымыванием солей кальция. Это провоцирует микротрещины в головках костей, приводит к их хрупкости, а также усугубляет ломкость остеофитов. Поэтому нестрогая диета должна быть максимально насыщена микро- и макроэлементами в легкоусвояемых натуральных формах. Максимально разнообразное меню должно включать:
нежирное мясо, а также рыбу и морепродукты, богатые полиненасыщенными жирными кислотами;
высокобелковые продукты, в т.ч. орехи, бобовые, цельные зерновые, пророщенную пшеницу;
источники растительного и животного коллагена (желе, заливное, субпродукты).
Тучным людям при лечении остеоартроза коленного сустава рекомендована диета с целью похудения. Нередко избавление от 5 кг веса приводит к снижению болевых ощущений почти вполовину! С этой целью применяется:
активное употребление кисломолочных продуктов;
исключение из рациона жирного, соленого, жареной пищи.
Пользуйтесь нашими советами, не забывайте принимать хондропротекторы и будьте легки на подъем!
Читайте об остеоартрозе подробнее здесь.
Остеоартроз коленного сустава
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата
Наибольший удельный вес в структуре дегенеративно-дистрофических заболеваний занимает остеоартроз коленного сустава. Прогрессирующая хроническая патология, являющаяся основной причиной нетрудоспособности и инвалидности людей старших возрастных групп, очень сложно поддается лечению. И только своевременная диагностика и реабилитация, начатая еще до возникновения функциональных нарушений, обеспечивают благоприятный результат.
Рассказывает специалист ЦМРТ
Дата публикации: 07 Июня 2021 года
Дата проверки: 17 Июня 2021 года
Содержание статьи
Причины остеоартроза коленного сустава
Остеоартроз, так же известный, как гонартроз или деформирующий артроз коленного сустава, является мультифакторым заболеванием, связанным с разрушением хряща и нарушением стабильности суставного сочленения. Пусковым механизмом патологического процесса может стать:
В отдельных случаях деформирующий остеоартроз развивается после ранее перенесенного оперативного вмешательства, приведшего к механическому дисбалансу тазового пояса и нижних конечностей.
Симптомы гонартроза
Самым характерным признаком дегенеративно-дистрофического поражения сустава является боль, усугубляющаяся по мере развития патологических изменений в хрящевой ткани. Болевые ощущения напоминают о себе при спуске с лестницы, во время длительной ходьбы или стоянии на одном месте. Болезненность, локализованная, главным образом, во внутренней части сустава, сопровождается характерным хрустом (крепитацией), ограничением сгибания и разгибания ноги. Из-за краевых костных разрастаний (остеофитов) колено деформируется, изменяется походка, нарушается стереотип ходьбы.
Периодически, на фоне остеоартрозных изменений, происходит воспаление синовиальной оболочки (синовит). В период обострений в проблемной области развивается отек, наблюдается локальная гипертермия (повышение местной температуры тела). В случае защемления костно-хрящевого отломка между поверхностями сочленяющихся костей появляются симптомы суставной блокады: нестерпимая боль и полное обездвиживание коленного сустава.
Степени заболевания
В соответствии с результатами рентгенодиагностики различают 3 степени деформирующего артроза:
Диагностика
Для постановки диагноза «гонартроз» используются инструментальные методы визуализации:
Самой информативной технологией, признанной методом выбора при обнаружении артрозных изменений, является магнитно-резонансная томография. Безопасное и атравматичное исследование дает полную информацию о малейших изменениях в костно-хрящевых, субхондральных и мягкотканных структурах. Оно позволяет идентифицировать заболевание еще на дорентгенологических стадиях — остеоартроз коленного сустава 1 степени — проводить первичную профилактику и успешное лечение.
Остеоартроз
Общая информация
Краткое описание
Общероссийская общественная организация «Ассоциация ревматологов России»
Федеральные клинические рекомендации по диагностике и лечению остеоартроза
МКБ-10: М15–М19 Артрозы
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Выделяют две основные формы остеоартроза: первичный (идиопатический) и вторичный, возникающий на фоне различных заболеваний.
| Первичный (идиопатический) | Локализованный (поражение менее 3 суставов) — Суставы кистей — Суставы стоп — Коленные суставы — Тазобедренные суставы — Позвоночник — Другие суставы Генерализованный (поражение 3 групп суставов и более) — Эрозивный |
| Вторичный | — Посттравматический — Врождённые, приобретённые, эндемические заболевания (болезнь Пертеса, синдром гипермобильности и др.) |
— Метаболические болезни ( охроноз, гемохроматоз, болезнь Вильсона—Коновалова, болезнь Гоше)
— Эндокринопатии ( акромегалия, гиперпаратиреоз, сахарный диабет, гипотиреоз)
— Болезнь отложения кальция (пирофосфат кальция, гидроксиапатит)
— Невропатии (болезнь Шарко)
— Другие заболевания (остеонекроз, ревматоидный артрит, болезнь Педжета и др.)
Диагностика
Диагностика
Диагноз ОА устанавливается на основании жалоб и анамнестических данных больного, клинико-инструментального исследования и исключения других заболеваний. Важным фактором диагностики является тщательный сбор анамнеза, позволяющий выделить определенные причины (факторы риска) развития ОА.
Факторы риска, связанные с развитием ОА
| Факторы | Описание |
| Системные | Возраст |
| Пол | |
| Раса | |
| Гормональный статус | |
| Генетические факторы | |
| Минеральная плотность кости | |
| Витамин Д | |
| Локальные | Предшествующее повреждение сустава |
| Слабость мышц | |
| Неправильная ось сустава | |
| Гипермобильность | |
| Внешние факторы | Ожирение |
| Избыточная нагрузка суставов | |
| Спортивная физическая нагрузка | |
| Профессиональные факторы |
Клиническая картина
Чаще в процесс вовлекаются суставы, подвергающиеся большой нагрузке (коленные, тазобедренные), мелкие суставы кистей (дистальные и проксимальные межфаланговые суставы, первый пястно-запястный сустав) и позвоночник. Большое значение имеет поражение тазобедренных и коленных суставов, являющееся основной причиной снижения качества жизни и инвалидизации больных, страдающих ОА.
Клиническая картина ОА включает три основных симптома: боль, крепитацию и увеличение объёмов суставов.
Характер болей разнообразный, но, как правило, механический, т.е. боли усиливаются при физической активности и ослабевают в покое. О наличии воспалительного компонента в происхождении болей может свидетельствовать внезапное без видимых причин их усиление, появление ночных болей, утренней скованности (чувство вязкости, геля в поражённом суставе), припухлости сустава (признак вторичного сино-вита). Иногда интенсивность боли меняется в зависимости от погодных условий (усиливается в холодное время года и при высокой влажности) и атмосферного давления, оказывающего влияние на давление в полости сустава. Гонартроз и коксартроз имеют определённые клинические особенности:
— При поражении коленного сустава боли возникают при ходьбе (особенно при спуске по лестнице), локализуются по передней и внутренней поверхностям коленного сустава и усиливаются при сгибании, наблюдается слабость и атрофия четырехглавой мышцы, определяется болезненность при пальпации проекции суставной щели и/или периартикулярных областей (область «гусиной лапки»). У 30—50% больных развивается деформация коленного сустава с отклонением его кнаружи (genu varum), нестабильность сустава.
— При поражении тазобедренного сустава в начале заболевания боли локализуются не в области бедра, а в колене, паху, ягодице, усиливаются при ходьбе, стихают в покое, определяется ограничение и болезненность при внутренней ротации сустава в согнутом положении. Наблюдается атрофия ягодичных мышц, болезненность при пальпации паховой области латеральнее места пульсации бедренной артерии, укорочение ноги.
• Увеличение объёма сустава чаще происходит за счёт пролиферативных изменений (остеофитов), но может быть и следствием отёка околосуставных тканей. Особенно характерно образование узелков в области дистальных (узелки Гебердена) и проксимальных (узелки Бушара) меж-фаланговых суставов кистей. Выраженная припухлость и локальное повышение температуры над суставами возникает редко, но может появляться при развитии вторичного синовита. Постепенно развиваются деформации конечностей (варусная деформация коленных суставов, «квадратная» кисть, узелки Гебердена и Бушара соответственно в дистальных и проксимальных межфаланговых суставах кистей).
В отличие от воспалительных заболеваний суставов внесуставные проявления при ОА не наблюдают.
Лабораторные исследования
Патогномоничных для ОА лабораторных признаков не существует. Тем не менее, лабораторные исследования следует проводить в целях:
— Дифференциального диагноза (при ОА отсутствуют воспалительные изменения в клиническом анализе крови, не обнаруживают РФ, концентрация мочевой кислоты в сыворотке крови соответствует норме).
— Перед началом лечения (общий анализ крови и мочи, креатинин сыворотки крови, сывороточные трансаминазы) с целью выявления возможных противопоказаний для назначения ЛС.
— Для выявления воспаления необходимо исследовать СОЭ и С-реактивный протеин. Умеренное повышение характерно для вторичного синовита на фоне ОА. Выраженное повышение свидетельствует о другом заболевании.
— Исследование синовиальной жидкости следует проводить только при наличии синовита в целях дифференциального диагноза. Для ОА характерен невоспалительный характер синовиальной жидкости: прозрачная или слегка мутная, вязкая, с концентрацией лейкоцитов менее 2000/мм3.
Инструментальные исследования
Рентгенологическое исследование — наиболее достоверный метод диагностики ОА, который выявляет сужение суставной щели, краевые остеофиты и заострение мыщелков большеберцовой кости, субхондральный склероз.
При подозрении на ОА коленных суставов рентгеновский снимок делается в передне-задней и боковой проекциях в положении стоя, для исследования пателло-феморального сустава – снимок в боковой проекции при сгибании (В).
При подозрении на ОА тазобедренного сустава необходимо проводить рентгенологическое исследование костей таза с захватом обоих тазобедренных суставов (уровень С).
Классификация рентгенологических изменений при остеоартрите Келлгрена и Лоуренса (1957)
| 0 | Изменения отсутствуют |
| I | Сомнительные рентгенологические признаки |
| II | Минимальные изменения (небольшое сужение суставной щели, единичные остеофиты) |
| III | Умеренные проявления (умеренное сужение суставной щели, множественные остеофиты) |
| IV | Выраженные изменения (суставная щель почти не прослеживается, выявляются грубые остеофиты) |
Показания к проведению рентгенографического исследования коленных суставов при первом обращении пациента
‒ Молодой возраст
‒ Травма, предшествовавшая появлению боли в суставе (для исключения перелома)
‒ Значительный выпот с выраженной дефигурацией сустава, особенно при поражении одного сустава
‒ Выраженное уменьшение объема движений в суставе
‒ Интенсивная боль в суставе, даже в случае, если диагноз ОА ранее был установлен
‒ Планируемая консультация ортопеда
‒ Неэффективность адекватной консервативной терапии
Повторное рентгенологическое исследование суставов при ОА должно использоваться только в клинических целях. Повторное рентгенологическое исследование суставов при ОА проводится при подозрении на присоединение новой патологии или планируемое хирургическое вмешательство на суставе(при направлении на консультацию к ортопеду).
Диагностические критерии
Таблица . Классификационные критерии остеоартроза (Альтман и др., 1991)
| Клинические | Клинические, лабораторные, рентгенологические |
| Коленные суставы | |
| 1. Боль | 1. Боль |
| и | и |
| 2а. Крепитация | 2. Остеофиты |
| 2б. Утренняя скованность | или |
| 2в. Возраст | 3а. Синовиальная жидкость, характерная для ОА (или возраст |
| или | |
| 3а. Крепитация | 3б. Утренняя скованность |
| 3б. Утренняя скованность | 3в. Крепитация |
| 3в. Костные разрастания | |
| или | |
| 4а. Отсутствие крепитации | |
| 4б. Костные разрастания | |
| Чувствительность 89% | Чувствительность 94% |
| Специфичность 88% | Специфичность 88% |
| Тазобедренные суставы | |
| 1. Боль | 1. Боль |
| и | и не менее 2-х из 3 критериев |
| 2а. Внутренняя ротация | 2а. СОЭ |
| 2б. СОЭ 115°) | 2б. Остеофиты |
| или | 2в. Сужение суставной щели |
| 3а. Внутренняя ротация 50 лет 3г. Боль при внутренней ротации | |
| Чувствительность 86% | Чувствительность 89% |
| Специфичность 75% | Специфичность 91% |
| Суставы кистей | |
| 1. Боль продолжительная или скованность 2. Костные разрастания 2-х и более суставов из 10 оцениваемых* 3. Менее 2 припухших пястно-фаланговых суставов 4а. Костные разрастания, включающие 2 и более дистальных межфаланговых сустава** (2-й и 3-й дистальные межфаланговые суставы могут приниматься во внимание в двух критериях: 2 и 4а) | |
| или | |
| 4б. Деформация одного и более суставов из 10 оцениваемых* | |
| Чувствительность 93% Специфичность 91% | |
Примечания. * — 2-й и 3-й дистальные межфаланговые суставы; 2-й и 3-й проксимальные межфаланговые суставы; 1-й запястно-пястный сустав обеих кистей. ** — 2-й и 3-й дистальные межфаланговые суставы могут приниматься во внимание в двух критериях: 2 и 4а
Дифференциальный диагноз
Диагностика ОА с учётом диагностических критериев трудностей не вызывает. Тем не менее, каждую клиническую ситуацию необходимо проанализировать с точки зрения возможности вторичного происхождения ОА.
Заболевания, с которыми необходимо проводить дифференциальную диагностику ОА
| Анкилозирующий спондилоартрит | Псевдоподагра |
| Реактивный артрит | Псориатический артрит |
| Подагра | Ревматоидный артрит |
| Инфекционный артрит | Фибромиалгия |
| Ревматическая полимиалгия | Диабетическая артропатия |
| Посттравматический синовит | Паранеопластическая артропатия |
| Врождённая гипоплазия головки бедра |
Лечение
Лечение ОА
Цели лечения
· Обеспечить понимание больным своего заболевания и умение управлять им: изменение образа жизни, применение физических упражнений, поддерживающих функцию суставов, защита суставов
· Улучшить функциональное состояние суставов и предотвратить развитие деформации суставов и инвалидизации больного
· Улучшить качество жизни больных
· Предотвратить дальнейшее разрушение суставного хряща
· Избежать побочных эффектов фармакотерапии и обострения сопутствующих заболеваний
При лечении ОА надо учитывать
· Интенсивность боли и степень нарушения функций сустава
· Локализацию и выраженность структурных нарушений
· Пожелания и ожидания больного
Лечение ОА должно быть комплексным и включать нефармакологические, фармакологические и хирургические методы.
Нефармакологические методы
| Результаты исследований | Рекомендации | |
| Обучение больных | Повышение уровня знаний о заболевании уменьшает боль и улучшает функции суставов. Обучение больных и их супругов навыкам ежедневных тренировок приводит к уменьшению боли. Эти методы обладают невысокой стоимостью затрат. | Обучение больных должно быть обязательным компонентом всех терапевтических программ при ОА, проводиться с учетом индивидуальных особенностей больного и включать рекомендации по изменению образа жизни, снижению веса и необходимости выполнения физических упражнений (А, В). |
| Снижение веса тела | Снижение веса уменьшает боль и улучшает функцию коленных суставов, при уменьшении веса на 6,1 кг размер эффекта на боль и функцию коленных суставов составляет 0,20 и 0,23 соответственно. Снижение веса позитивно влияет на структурные изменения в хряще и биохимические маркеры обмена хряща и кости. | Больным ОА с избыточным весом (ИМТ более 25 кг/м 2 ) рекомендуется уменьшение веса (В,С). |
| Лечебная физкультура | ||
| Ортопедические приспособления | Наколенники, фиксирующие колено при вальгусном положении, ортопедические стельки с приподнятым на 5–10° латеральным краем уменьшают нагрузку на медиальные отделы коленного сустава, оказывают обезболивающий эффект и улучшают функцию суставов. Коленные ортезы при варусной деформации уменьшают боль, улучшают функциональную активность и качество жизни. Эластичный наколенник облегчает боль и улучшает проприоцептивное чувство. С целью механической разгрузки суставов рекомендуют хождение с помощью трости, в руке, противоположной поражённой нижней конечности (специальные исследования по этому поводу отсутствуют; тем не менее, использование трости внесено в международные рекомендации). Ортез и шинирование 1–го запястно-пястного сустава устраненяет подвывих и улучшает функции кисти. | При поражении медиального отдела коленного сустава, варусной деформации или нестабильности коленного сустава могут использоваться коленные ортезы (В) и клиновидные ортопедические стельки (С). Рекомендуется хождение с тростью в руке, противоположной поражённой нижней конечности (С). При ОА 1–го запястно-пястного сустава применяются шинирование и ортезы (В). |
| Физиотерапевтические методы | Местное применение поверхностного холода или тепла способствует обезболивающему эффекту. Чрескожная электростимуляция нервов имеет достоверный, но непродолжительный анальгетический эффект. Акупунктура может использоваться у некоторых больных с гонартрозом с анальгетической целью. | При ОА коленных суставов с признаками воспаления можно рекомендовать применение холодовых аппликаций (пакеты со льдом, массаж льдом) (В). Для уменьшения боли при ОА коленных и суставов кистей рекомендуются тепловые процедуры (В), чрезкожная электронейростимуляция (А,В). У некоторых больных может использоваться акупунктура (В). |
Медикаментозное лечение
Симптоматические лекарственные средства быстрого действия
| Результаты исследований | Рекомендации | |
| Анальгетики | Парацетамол показан при слабых или умеренных болях при ОА без признаков воспаления. В дозе 3,0 г/сут. доказана безопасность применения парацетамола при ОА в течение 2 лет. Высокие дозы сопровождаются развитием осложнений со стороны ЖКТ, почек и вызывают повышение артериального давления у мужчин и женщин. Препарат не следует назначать больным с поражениями печени и хроническим алкоголизмом. | При слабых или умеренных болях в суставах применяется парацетамол в минимальной эффективной дозе, но не выше 3,0 г/сут. (максимальная разовая доза должна не превышать 350 мг) (А). Парацетамол можно применять длительно (А). |
| Нестероидные противовоспалительные препараты | Применяют только в период усиления болей, для купирования болей назначаются минимальные эффективные дозы и по возможности не длительно. Больные должны быть детально информированы о достоинствах и недостатках НПВП, включая безрецептурные препараты. Все НПВП в эквивалентных дозах обладают сходной эффективностью, выбор НПВП определяется прежде всего его безопасностью в конкретных клинических условиях. Осложнения со стороны ЖКТ — одни из наиболее серьёзных побочных эффектов НПВП. Относительный риск их возникновения варьирует у различных НПВП и дозозависим. Наименьшим риском развития желудочно-кишечного кровотечения обладают селективные ингибиторы ЦОГ2. Их следует назначать при наличии следующих факторов риска развития нежелательных явлений: возраст старше 65 лет, наличие в анамнезе язвенной болезни или желудочно-кишечного кровотечения, одновременный приём ГКС или антикоагулянтов, наличии тяжёлых сопутствующих заболеваний. |
Внутрисуставное введение глюкокортикоидов (ГЛК) показано при ОА коленных суставов с симптомами воспаления (А).
Симптоматические лекарственные средства медленного действия
| Результаты исследований | Рекомендации | |
| Хондроитин сульфат и глюкозамин | Препараты, содержащие хондроитин сульфат и глюкозамин, обладают умеренным анальгетическим действием и высокой безопасностью. Получены данные об их возможном структурно-модифицирующем действии (замедление сужения суставной щели) при ОА коленных суставов (хондроитин сульфат, глюкозамин сульфат) и мелких суставов кистей (хондроитин сульфат). Хондроитин сульфат применяют по 500 мг 2 раза в сутки, длительно. Глюкозамин сульфат назначают по 1500 мг/сутки в течение 4–12 нед., курсы повторяют 2–3 раза в год. | |
| Диацереин | В эксперименте показано, что механизм действия заключается в ингибировании ИЛ-1β. Уменьшает боль, эффект сохраняется в течение нескольких месяцев после завершения лечения при ОА коленных и тазобедренных суставов. Диацереин применяют по 50 мг 1раз в сутки, затем по 50мг 2 раза в сутки длительно. | Ингибитор интерлейкина 1 – диацереин применяют для уменьшения боли, улучшения функции суставов и, вероятно, замедления прогрессирования ОА (А). |
| Пиаскледин | Многочисленные исследования in vitro и in vivo показали, что НСАС повышают уровень стимуляторов тканевой продукции и оказывают хондропротективный эффект при индуцированном ОА. НСАС уменьшает боль, снижает потребность в НПВП и обладает последействием в течение нескольких месяцев после завершения лечения. Структурно-модифицирующий эффект НСАС продемонстрирован в 2 исследованиях при ОА тазобедренных суставов. Пиаскледин применяют по 300 мг 1раз в сутки, длительно. | Не омыляемые соединения авокадо и сои (НСАС) – пиаскледин применяют для уменьшения боли, улучшения функции суставов и, вероятно, замедления прогрессирования ОА (А). |
| Препараты гиалуроновой кислоты | Препараты гиалуроновой кислоты уменьшают боль, улучшают функции сустава, но отмечена большая гетерогенность в оценке исходов анализируемых исследований. В настоящее время применяют низкомолекулярные (мол. масса 500–730 килодальтон) и высокомолекулярные (мол. масса 12000 килодальтон) препараты гиалуроната. Низко-молекулярные и высоко-молекулярные препараты демонстрируют одинаковые результаты, эффект длится от 60 дней до 12 мес. Лечение хорошо переносится, очень редко при введении боли в суставе могут усиливаться по типу псевдоподагрической атаки. | |
| Стронция ранелат | Обладает симптоматическим эффектом (уменьшает боль и улучшает функции сустава в дозе 2,0 в сутки) и структурно-модифицирующим действием в дозах 1,0 и 2,0 в сутки при ОА коленных и тазобедренных суставов, применяемых в течение 3-х лет | Применяют для уменьшения боли и замедления прогрессирования ОА крупных суставов (А) |
Хирургическое лечение
Уменьшает боль, улучшает двигательную функцию и улучшает качество жизни при ОА тазобедренных суставов. Продолжительность эффекта составляет около 10 лет, частота инфекционных осложнений и повторных операций — 0,2–2,0% ежегодно. Наилучшие результаты эндопротезирования отмечены у больных в возрасте 45–75 лет, с массой тела
Эндопротезирование коленных суставов приводит к уменьшению боли и улучшению двигательной функции.
Показано при ОА с выраженным болевым синдромом, не поддающимся консервативному лечению, при наличии серьёзного нарушения функций сустава (до развития значительных деформаций, нестабильности сустава, контрактур и мышечной атрофии) (А).
Алгоритм ведения больных ОА коленных и тазобедренных суставов














