что такое бронхопневмония у взрослого симптомы
Бронхопневмония
Что такое бронхопневмония?
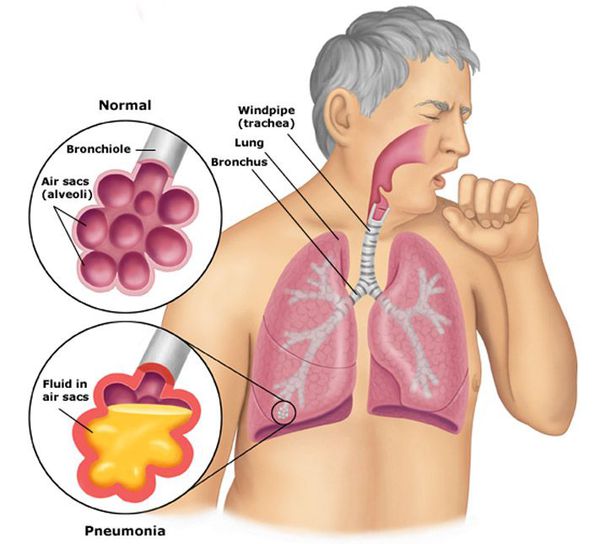
Острый инфекционно-воспалительный процесс, поражающий ткани лёгких и ветви бронхиального дерева, обязательно включающий поражение альвеол, называется бронхопневмонией. Данная разновидность пневмонии характеризуется множественными очагами воспаления. Развитие патологического процесса приводит к заполнению альвеол экссудатом. Бронхопневмония может быть как самостоятельным заболеванием, так и выступать в роли осложнения целого ряда патологий. К группе риска стоит отнести новорождённых младенцев; людей преклонного возраста; лиц, перенёсших легочные заболевания и заядлых курильщиков.
Причины развития бронхопневмонии
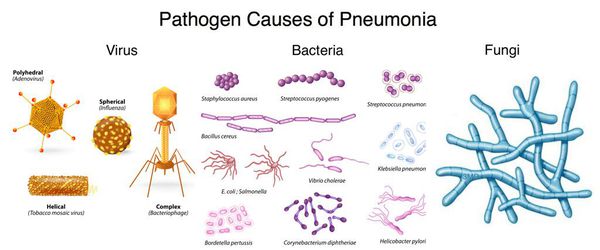
В качестве наиболее вероятных микроорганизмов-возбудителей стоит выделить пневмококки, стафилококки, гемофильную палочку, хламидии, кишечную палочку, гемолитический стрептококк, микоплазмы, клебсиелла. Причиной развития бронхопневмонии может стать патогенная деятельность ряда вирусов (респираторно-синцитиальный, аденовирус, вирус парагриппа). В качестве факторов, сопутствующих развитию патологического процесса, необходимо выделить активное курение, алкоголизм, застойные процессы в системе кровообращения, хронические заболевания органов дыхания, иммунодефицит, продолжительный постельный режим.
В большинстве случаев патология развивается с одной стороны, вовлекая в процесс ткани одного легкого, чаще правого. Двусторонняя форма заболевания характеризуется как крупозная бронхиальная пневмония. Это связано с тем, что очаги инфильтрации внешне напоминают крупицы. Данная форма патологии представляет серьёзную опасность для жизни пациента. В зависимости от степени интенсивности патологического процесса, бронхопневмония делится на лёгкую, средней тяжести и тяжёлую.
Симптомы бронхопневмонии
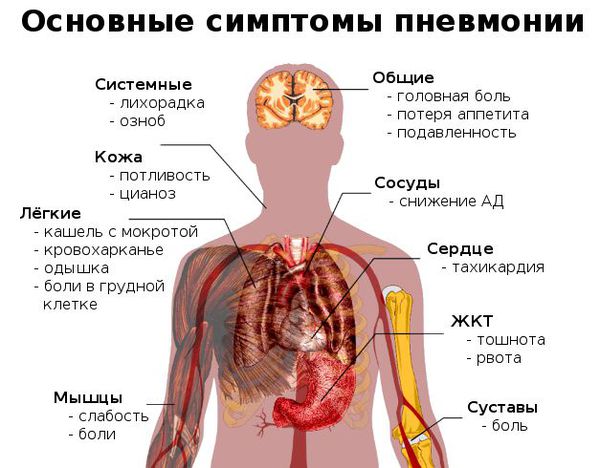
В качестве основных симптомов патологического процесса необходимо указать повышение температуры тела, сухой кашель, одышку, болевые ощущения и чувство дискомфорта в области грудной клетки, учащённое сердцебиение, признаки интоксикации организма (головная боль, повышенная утомляемость, отсутствие аппетита, головокружение). В большинстве случаев воспалительный процесс характеризуется как молниеносный, чаще всего это относится к младенцам. В отдельных случаях повышение температуры может быть незначительным (до 37 градусов), а кашель практически отсутствовать. Основная опасность умеренной симптоматики заключается в том, что зачастую лечение начинают на поздних стадиях развития патологии. Поздно начатое лечение приводит к осложнениям, среди которых необходимо указать гнойный отит, плеврит, нефрит, миокардиодистрофию, перикардит. Появление даже слабовыраженных симптомов должно стать поводом для незамедлительного обращения к врачу.
Как проводится диагностика бронхопневмонии?
Начальным этапом диагностики является первичный осмотр пациента. Обнаружив наличие хрипов и шумов в процессе дыхания, врач в обязательном порядке направляет пациента на дополнительные исследования. В качестве лабораторных исследований проводят общий и биохимический анализ крови, изучают газовый состав крови, исследуют мокроту. В качестве наиболее информативных инструментальных диагностик необходимо выделить рентгенографическое исследование в прямой и боковой проекциях, компьютерную томографию.
Лечение бронхопневмонии в Премиум клиник
Основываясь на результатах диагностики и индивидуальных особенностях организма пациента, врач-пульмонолог подбирает наиболее эффективную методику лечения в каждом конкретном случае. Основу медикаментозного лечения бронхопневмонии составляют антибактериальные и противовирусные препараты. В качестве препаратов устраняющих симптоматику применяют жаропонижающие, обезболивающие, муколитики и отхаркивающие средства. Лечение требует соблюдения постельного режима и диет. Медикаментозная терапия при бронхопневмонии сопровождается физиотерапевтическими процедурами, лечебной физкультурой, массажем, специальными комплексами дыхательной гимнастики. После избавления от недуга пациенту рекомендовано санаторно-курортное лечение.
Бронхопневмония
Наша клиника специализируется на лечении бронхопневмонии. Цифры:
О бронхопневмонии
Бронхопневмония — это болезнь лёгких, которая имеет воспалительный характер и затрагивает только небольшие участки лёгкого. Бронхопневмония ещё имеет название очаговая пневмония. От типичной пневмонии бронхопневмония отличается клиническими проявлениями, которые могут быть разными по тяжести.
Очень часто процесс выздоровления длиться долгое время, не исключены рецидивы. Бронхопневмония может возникать как первично, так и вторично — то есть часто.
Бронхопневмония возникает преимущественно гематогенным путём. При развитии очаговой пневмонии огромное значение играет аутоинфекция при аспирации — это так называемая аспирационная пневмония, в лёгких — это гипостатическая пневмония.
Симптомы бронхопневмонии
В случае, когда бронхопневмония развилась вторично, то на фоне присутствующего бронхита и тому подобного заболевания прибавляется слабость и быстро наступает усталость, появляются головные боли. Температура тела поднимается до 38-39 градусов. Также симптомом бронхопневмонии служит сухой или влажный кашель с отделением слизисто-гнойной мокроты (в отделяемом могут находиться прожилки крови). Важным симптомом бронхопневмонии является одышка, когда дыхание учащается до 30 в одну минуту. Пульс учащается до 110 ударов в одну минуту, больные часто жалуются на болевые ощущения в груди.
При простукивании (перкуссии) звуки могут не меняться. Это в случае, если очаги небольшие или находятся в центральной дольке, или уменьшаются, приобретая тимпанический оттенок. При прослушивании на небольших участках можно определить мелкопузырчатые сухие хрипы, обладающие непостоянным характером. Хрипы после кашля могут исчезнуть спустя несколько глубоких вдохов или же изменить свою локализацию, дыхание остаётся везикулярным.
В анализе крови отмечается лейкоцитоз (из-за нейтрофилов), но может быть и пониженное количество лейкоцитов, отмечается повышение скорости оседания эритроцитов.
Бронхопневмония у детей
Среди многих заболеваний дыхательных путей в раннем возрасте важную роль играет бронхопневмония у детей. Она может встречаться довольно часто, протекая тяжело. Такое общее заболевание целиком всего организма встречается преимущественно в ранних детских возрастах — от полугода до трёх лет. Бронхопневмония у детей вызывается пневмококками, реже палочками инфлюэнцы, стрептококками, стафилококками.
Для того чтобы заболеть бронхопневмонией вовсе не всегда обязательное поступление пневмококков извне, порой достаточно бывает простого ослабления организма в целом. Такие заболевания как грипп, корь и коклюш, или когда отмечается дольковая пневмония, понижают защитные свойства организма, изменяя слизистую оболочку бронхов и содействуя проникновению с дальнейшим развитием пневмококка.
Лечение бронхопневмонии у новорождённых детей является эффективным лишь в том случае, когда оно начато в первые дни заболевания. Лечение пневмонии у детей, а также больных рахитом, назначается врачом и применяется медикаментозное лечение. Для лечения хронической пневмонии рекомендуется лечение общеукрепляющего характера.
Лечение бронхопневмонии
Больные с простой локализованной формой бронхопневмонии лечатся в домашних условиях. Больные с токсической формой, а тем более при септическом наслоении должны быть госпитализированы для более эффективного и комплексного лечения. Стоит учитывать, что при лёгких формах бронхопневмонии есть (хотя и не чётко выраженные) схожие патологические симптомы (дыхательная недостаточность, гипоксемия) что и при токсических формах.
Именно поэтому при учёте всех условий на первый план при лечении бронхопневмонии стоит вынести хорошо организованный режим больного. В случае, когда в домашних условиях положительная динамика лечения не отслеживается, то в таком случае ребёнка лучше госпитализировать.
Лечение бронхопневмонии в нашей клинике «ЛОР-Астма» опытными врачами-специалистами складывается из общих мероприятий, которые необходимы при лечении пневмоний, а также с учётом ряда особенностей, зависящих от индивидуальности каждого пациента.
Лечение бронхопневмонии у детей школьного и дошкольного возрастов, в случае встречающейся фокальной или крупноочаговой пневмонии, проходит пот чутким контролем лечащего врача с учётом всех особенностей детского организма.
Таким образом, лечение бронхопневмонии должно проводиться дифференцировано, и прежде всего в зависимости от формы и тяжести заболевания, а также исходя из особенностей больного. Большое значение играет присутствие в анамнезе перенесённых заболеваний органов дыхания, а также учёт эффективности методов лечения применявшихся при лечении.
Видео и публикации о бронхопневмонии
Интервью о бронхопневмонии на канале ТДК
В прямом эфире передачи “Наши дети” канала ТДК главный врач клиники “ЛОР-Астма” доктор медицинских наук Александр Сергеевич Пурясев рассказал о кашле у детей, какие осложнения может вызвать кашель и в какие заболевания может перерасти неправильное лечение кашля. В передаче зрители могут узнать о признаках бронхопневмонии, о симптомах и проявлениях этого заболевания, а также о лечении бронхопневмонии.
Записаться на консультацию о бронхопневмонии
Вопросы пользователей на нашем сайте о бронхопневмонии
Александр Пурясев,
доктор медицинских наук, главный врач клиники:Лучше лечь в больницу, или к нам в клинику. Но не заниматься домашним лечением! Б/пневмония при недолеченности уходит в Астму!
Александр Пурясев,
доктор медицинских наук, главный врач клиники:Конечно, читая вначале ваше описание, я и подумал о том, что вам нужно приехать в нашу клинику на лечение. Консультация 1600, лечение — в зависимости от ситуации.
Александр Пурясев,
доктор медицинских наук, главный врач клиники:Мне нужно осмотреть лор-органы и прослушать дыхание вашего ребенка, для этого запишитесь на прием чтобы я вам мог назначить лечение.
Александр Пурясев,
доктор медицинских наук, главный врач клиники:Для того чтобы назначить (скорректировать) Вам лечение необходим превичный осмотр и данные ренгенограммы.
Александр Пурясев,
доктор медицинских наук, главный врач клиники:Не хочу Вас разочаровывать, но вылечить Аденоиды 2 ст в домашних условиях (как я понял Ваше желание) не возможно, особенно, когда не видишь ребенка и его болезни. Для этого необходим комплекс амбулаторных(пришел на час, полечился, ушел) лечебных мероприятий в специализированной клинике. В противном случае вместо результата ребенок получит облегчение, но не выздоровление, о котором мы говорим. Не изобретайте велосипед, в нашей клинике Лор-Астма давно успешно лечатся аденоиды с высоким результатом.
Бронхопневмония неуточненная (J18.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Очаговые пневмонии – наиболее частая форма. Очаги обычно единичные, размером 1 см и более, при этом множественные и более мелкие очаги характерны для хламидиоза. Очаговые пневмонии могут возникать как самостоятельное (первичное) заболевание или как вторичное (гипостатическая, аспирационная, ателектатическая, метастатическая пневмонии).
Очагово-сливные пневмонии отличаются долевым или более крупным затемнением, на котором могут быть видны более плотные участки клеточной инфильтрации или полости деструкции.
Этиология и патогенез
Вирусы
Возбудителем бронхопневмонии в первую очередь выступает вирус гриппа. В период вспышки истинного вирусного гриппа количество типичных бронхопневмоний у детей резко возрастает.
Первичная гриппозная пневмония является редким осложнением гриппа. Значительно чаще встречается так называемая «вторичная гриппозная пневмония», когда поражение обусловлено смешанной инфекцией (вирус гриппа + пневмококк). По сути дела она является сопутствующим гриппу заболеванием, которое обусловлено различной микрофлорой (до 40% всех бронхопневмоний).
Процент развития пневмоний при гриппе колеблется в различных регионах в различные годы, но принято предполагать, что он составляет в среднем около 20%.
Респираторно-синцитиальный вирус, аденовирус и прочие респираторные вирусы являются значительно более редкой причиной развития бронхопневмоний.
Патогенез
Воспалительный процесс начинается, как правило, в бронхе в виде бронхита и затем переходит на альвеолярную ткань, охватывая одну или несколько долек легкого (истинная бронхопневмония). Намного реже воспалительный процесс возникает в результате гематогенного распространения инфекции. Пневмонии при этом обычно мелкоочаговые, часто двусторонние.
Возможны очаговые пневмонии смешанного происхождения: гематогенная инфекция первоначально повреждает легочную ткань, облегчая развитие бронхогенной инфекции. Очаги поражения более часто появляются задних и задне-нижних сегментах легких (II, VI, VIII, IX, X).
Макроскопически выявляются множественные очаги консолидации в базальных долях легких, часто двусторонние. Такие поражения имеют размер в 2-4 см в диаметре, серо-желтые, сухие, часто сосредоточены на бронхиолах, плохо разделены и имеют тенденцию к слиянию, особенно у детей.
Характеристика клинико-морфологических особенностей некоторых видов бронхопневмоний:
5. Бронхопневмония, вызываемая кишечной палочкой. Возбудитель, как правило, попадает в легкие гематогенным путем при инфекциях мочевых путей, желудочно-кишечного тракта, после хирургических вмешательств. Пневмония часто двусторонняя с гемoррагическим экссудатом, очагами некроза, абсцедированием.
Эпидемиология
Отмечается четко выраженная сезонность заболеваемость бронхопневмониями, связанная с повышением заболеваемости острыми респираторными инфекциями.
Бронхопневмония в последнее время встречается значительно чаще, чем крупозная.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Симптомы различаются в зависимости от формы бронхопневмонии, пути ее возникновения (бронхогенный или гематогенный), размеров очагов поражения, возраста и прочих факторов.
Кашель появляется практически всегда. Если он уже имеется (например, при бронхите), то он усиливается. Кашель сначала сухой, затем сменяется влажным. Мокрота сначала скудная слизистая, но быстро становится слизисто-гнойной.
Возрастные особенности. У пожилых или ослабленных пациентов, пациентов отделений интенсивной терапии, иммунокомпрометрованных пациентов, пациентов с хроническими заболеваниями, клиника может варьироваться от практически бессимптомного до острейшего течения, с быстрым развитием дыхательной недостаточности или превалированием симптомов интоксикации.
Физикальное обследование
Перкуссия далеко не всегда позволяет обнаружить очаги пневмонии, поскольку в первой фазе своего развития они чаще носят множественный характер и нередко окружены зоной эмфизематозной ткани. Только при крупноочаговой (унифокальной, бифокальной и плюрифокальной) пневмонии имеется более или менее ясное укорочение перкуторного звука с первых же дней заболевания.
Диагностика
Рентгенологические исследования
Классическая рентгенологическая картина: умеренное усиление легочного рисунка и появление нечетких инфильтративных теней. В некоторых случаях затемнение легочной ткани при мелкоочаговой пневмонии отсутствует, при других очаговых пневмониях затемнение неоднородное, неодинаковой интенсивности, не полностью занимает пораженные сегменты.
Контрольную рентгенограмму рекомендуется назначать не ранее чем через 2-3 недели при неосложненной, незатяжной, нетяжелой форме бронхопневмонии.
Компьютерная томография. Показания:
— при выраженной обструкции;
— при прикорневой пневмонии;
— при необходимости контрольного исследования больных с торпидным течением, плохо поддающимся терапии;
— для проведения дифференциальной диагностики с туберкулезом и раком легкого.
Лабораторная диагностика
2. Биохимия: изменения не типичны и разнонаправленны. Отмечается повышение концентрации С-реактивного белка. Рекомендуется однократное исследование при неотягощенном преморбидном фоне и отсутствии осложнений.
3. Общий анализ мочи не выявляет специфических изменений.
4. Исследование газов артериальной крови показано при выраженной дыхательной недостаточности и при отягощенном преморбидном фоне (как минимум однократно).
Примечание. Так как в данной подрубрике отсутствуют указания на этиологию, методы идентификации возбудителя не описываются.
Дифференциальный диагноз
Диагностика синдрома очагов и ограниченной диссеминации (по Милькaмaнoвич В.К.)
Схема диагностического поиска
После визуализации очагов и ограниченной диссeминации, следует определить локализацию очагов, их величину, плотность, очертания, склонность к слиянию, динамику рентгенологической картины.
Этиология пневмонии обуславливает очаги различной величины на рентгенограммах. Очаги множественные, имеют малую интенсивность тени, нерезкие очертания, склонны к слиянию. Очаги расположены на фоне усиленного легочного рисунка. В процессе лечения отмечается быстрое уменьшение и затем полное рассасывание очагов.
Очаги, представляющие собой первое проявление рака легкого, характеризуются отсутствием какой-либо клинической картины болезни и постепенным ростом (время удвоения объема образования в среднем составляет 100 дней).
Диссеминированный процесс в легких следует предполагать при выявлении у больного следующего симптомокомплекса:
При выявлении 1, 8, 10 и 11-го признаков вероятность заболевания, входящего в группу диссеминированных процессов в легких, не вызывает сомнения. Прогрессирование указанных симптомов, несмотря на антибактериальную и противовоспалительную терапию, подтверждает первоначальное предположение.
Этапы диагностической программы при диссеминированных поражениях:
1. Определение характера диссeминации.
2. Составление дифференциально-диагностического ряда.
3. Выявление групповой или нозологической принадлежности процесса на основании клинико-рентгенологических тестов.
4. Биопсия легкого и лимфатических узлов, если позволяет состояние больного, а характер процесса неясен.
Локализация изменений
При диссеминированном туберкулезе с подострым и хроническим течением наблюдается преимущественная локализация изменений в верхушечно-задних сегментах легких, а также их неравномерное распределение их в доле или сегменте.
При саркоидозе отмечается поражение в основном прикорневых зон и наружных сегментов легких.
При метастатическом раке изменения нарастают сверху вниз с максимальным вовлечением в патологический процесс нижних отделов легких.
Характеристика очагов
Туберкулез и силикотуберкулез: неправильная полигональная форма очагов, их склонность к слиянию и образованию конгломератов. При туберкулезе только отдельные элементы имеют четкие контуры, большинство же очагов разнообразны по величине, четкости контура и форме (полиморфизм). Туберкулез нередко дает полиморфную картину в виде очагов с распадом, одиночных полостей деструкции на фоне острой диссeминации и старых очагов с отложением извести. Полости распада лучше всего определяются на томограммах и видны даже на фоне густой монотонной мелкоочаговой диссeминации.
Саркоидоз: очаги с нечеткими контурами.
Метастатический рак: очаги правильной округлой формы с ровными четкими контурами.
Оценка динамики диссeминации
При острой бактериальной пневмонии и при эозинофильной пневмонии почти полное исчезновение (регрессия) очагов может произойти в течение нескольких дней.
При туберкулезе и саркоидозе наблюдается медленная 3-6-месячная регрессия диссeминации.
При раковом лимфангиите и милиарном карциноматозе отмечается неуклонное и быстрое прогрессирование диссeминации.
При крупноочаговой диссeминации, элементы которой имеют диаметр от 7 до 15 мм, дифференциальную диагностику в первую очередь следует проводить с туберкулезом, силикотуберкулезом, метастатическим раком, саркоидозом.
При мелкоочаговой диссеминании с диаметром ее элементов от 4 до 6 мм дифференциальная диагностика осуществляется между пневмокониозом, туберкулезом, карциноматозом, саркоидозом II стадии и редкими поражениями.
Милиарная диссеминация как частный вариант мелкоочагового поражения встречается только при милиарном туберкулезе и редких заболеваниях легких. Милиарный туберкулез характеризуется выраженными симптомами интоксикации, часто гематологическими изменениями. Редкие заболевания (например, протеиноз и гистиоцитоз) долгое время протекают с нерезко выраженной клиникой или бессимптомно.
Изучение анамнеза и клинической картины
Важное значение в дифференциальной диагностике диссеминаций приобретает изучение анамнеза и клинической картины.
Если диффузная диссеминация выявляется в легких у больного, страдающего какой-либо другой локализацией туберкулеза, то она, вероятно, также является туберкулезной.
Если диссеминация возникает у женщины вскоре после того, как у нее была удалена молочная железа, пораженная раком, то почти не остается сомнений в развитии метастатического карциноматоза легких.
Наличие митрального порока сердца всегда заставляет предположить венозное полнокровие в легких.
Длительная работа в условиях запыления легких является важным анамнестическим доводом в пользу пневмокониоза.
При затруднениях в верификации диагноза, необходимо исследование биоптата.
При отсутствии альтернативных диагнозов и рентгенологическом подтверждении (как минимум, не противоречии клиническому диагнозу) требуется:
1. Определить условия возникновения бронхопневмонии (внутрибольничная, внебольничная, аспирационная, пневмония у лиц с выраженным иммунодефицитом).
Дифференциальная диагностика по условиям возникновения способствует ограничению вероятного возбудителя и более рациональному эмпирическому выбору антибактериальной терапии. Считается, что у взрослых бронхопневмония чаще является госпитальной (внутрибольничной).
Осложнения
Лечение
Цели терапии:
— купирование симптомов заболевания и функциональных нарушений;
— нормализация лабораторных показателей;
— разрешение инфильтративных процессов в легких;
— профилактика осложнений.
Эмпирическая терапия
Вопрос эмпирической антибактериальной терапии является наиболее сложным и ответственным для различного возраста пациентов, различных условий возникновения бронхопневмоний (внутрибольничные/внебольничные), различной тяжести процесса.
Симптоматическая терапия (по показаниям) является важной составляющей, хотя бы потому, что бронхопневмонии развиваются чаще всего на фоне бронхиолитов (бронхитов) вирусной этиологии с выраженной обструкцией. Максимально раннее восстановление проходимости бронхиол ведет к быстрому угасанию процесса.
Показаны:
— ингаляции солевыми растворами;
— оксигенотерапия (по показаниям);
— применение бронхолитиков (ингаляционное);
— применение противокашлевых средств (мучительный, изнуряющий кашель встречается в небольшом проценте случаев бронхопневмоний).
Прогноз
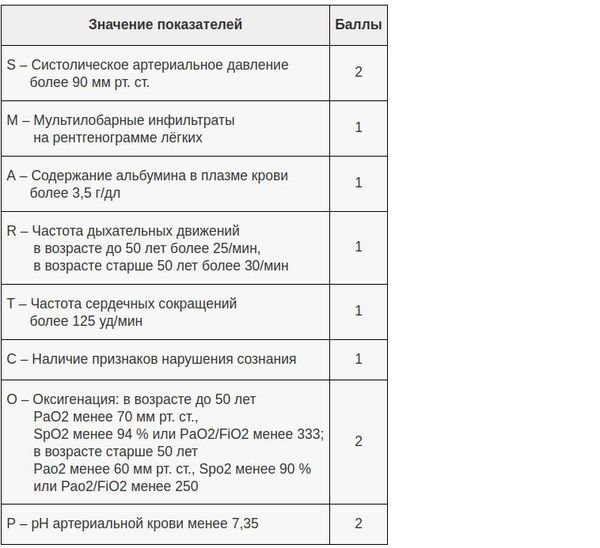
Для оценки пневмонии как тяжелой необходимо наличие хотя бы одного из нижеперечисленных критериев:
Что такое пневмония? Причины возникновения, диагностику и методы лечения разберем в статье доктора Макарова Е. А., пульмонолога со стажем в 12 лет.
Определение болезни. Причины заболевания
Пневмония, или воспаление лёгких (Pneumonia) — вариант острой респираторной инфекции, поражающей лёгочную ткань. Лёгкие состоят из небольших мешотчатых образований (альвеол), которые в ходе акта дыхания здорового человека должны наполняться воздухом. При пневмонии альвеолы заполнены жидкостью (экссудатом) и гноем, которые ухудшают газообмен. [1]
Внебольничная пневмония (ВП) — это острое инфекционное заболевание, особенно часто встречающееся среди жителей городов. По статистике, предоставленной разными авторами, в России пневмонией ежегодно заболевает около 1 500 000 человек. В структуре смертности на долю пневмоний в России в 2015 году приходилось до 50% (в группе болезней органов дыхания), в 2016 году смертность от этого заболевания достигла 21 на каждые 100 тысяч жителей. [2]
Факторы риска
Наибольшему риску развитию пневмонии подвержены:
К другим факторам риска относятся:
Заразна ли пневмония
Пневмонию может вызывать множество различных микроорганизмов. Многие из них передаются от человека к человеку, однако не у всех при воздействии одних и тех же микробов развивается пневмония.
Как передаётся пневмония
Вирусы и бактерии, приводящие к развитию пневмонии, могут передаваться воздушно-капельным и контактно-бытовым путём. Грибковая пневмония обычно развивается, когда люди вдыхают микроскопические частицы грибка из окружающей среды.
Симптомы пневмонии
Переохлаждение организма нередко становится причиной, запускающей процесс развития воспаления лёгких у взрослых. Затем последовательно появляются симптомы заболевания.
Как распознать симптомы пневмонии:
Признаки пневмонии у взрослого:
Признаки пневмонии у ребёнка
У детей симптомы пневмонии обычно выражены сильнее — они болеют с более высокой температурой, при которой могут развиться фебрильные судороги. Кроме того, дети, особенно совсем маленькие, зачастую плохо умеют откашливать мокроту, поэтому не всегда удаётся заметить её гнойный характер — жёлтый или зелёный цвет и неприятный запах.
Патогенез пневмонии
Ведущие механизмы, которые приводят к развитию ВП:
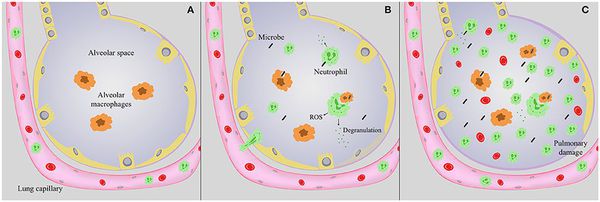
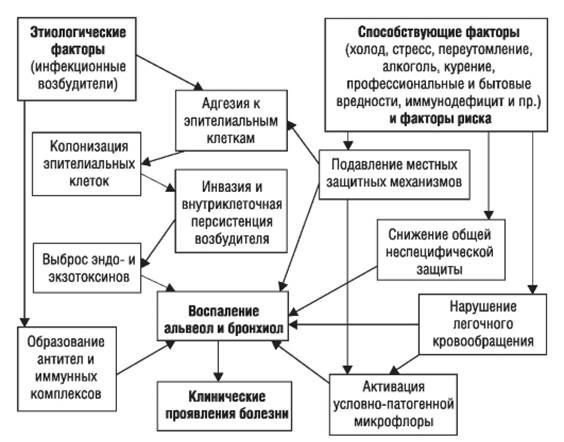
Стартовым импульсом развития пневмонии лёгких становится прикрепление (адгезия) микробных агентов к поверхностной мембране клеток эпителия бронхов, особенно при предшествующей дисфункции реснитчатого мерцательного эпителия и изменении мукоцилиарного клиренса.
Следующим шагом в образовании воспаления является размножение микробного агента в клетках бронхиального эпителия. Нарушение целостности мембраны этих клеток приводит к интенсивной продукции биологически активных веществ — цитокинов. Они вызывают направленное движение (хемотаксис) макрофагов, нейтрофилов и целого ряда иных клеток в область воспаления.
На следующих стадиях воспалительного процесса очень значимую роль играет последовательное проникновение (инвазия), жизнедеятельность микроорганизмов внутри клеток и продукция токсинов. Все эти процессы в итоге заканчиваются экссудативным воспалением внутри альвеол и бронхиол. Наступает фаза клинических проявлений болезни. [4]
Классификация и стадии развития пневмонии
В Международной классификации болезней 10-го пересмотра (МКБ-10) в разделе «Х. Болезни органов дыхания» выделяют следующие виды пневмонии:
Данная классификация построена по этиологическому принципу, то есть основывается на виде возбудителя, послужившего причиной воспаления лёгких. [5]
Также отдельно выделяют аспирационную пневмонию, которая возникает при вдыхании или пассивном попадании в лёгкие различных веществ в большом объёме, чаще всего — рвотных масс, которые вызывают воспалительную реакцию.
К аспирационной пневмонии приводят:
Особенности лечения аспирационной пневмонии — использование эндоскопических методов промывания и очищения дыхательных путей, антибактериальных и отхаркивающих препаратов.
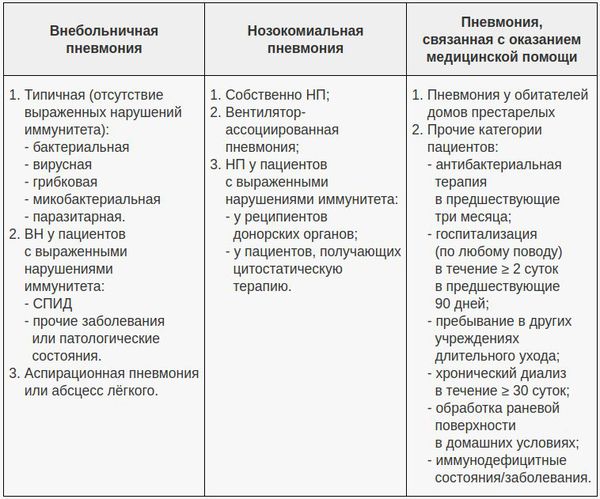
В современной клинической практике самой популярной является классификация, учитывающая три основных фактора: условия появления пневмонии, особенности инфицирования лёгочной ткани и статус иммунной системы пациента. В этом аспекте очень важно отличать внебольничную пневмонию (ВП) и внутрибольничную пневмонию (нозокомиальную, НП), поскольку концепции их лечения разнятся. Внебольничной считают пневмонию, развившуюся за пределами стационара либо выявленную в первые 48 часов после госпитализации в стационар. С 2005 года ряд авторов выделяет пневмонию, связанную с медицинским вмешательством. [6]
Признаки внебольничной, внутрибольничной (нозокомиальной) и связанной с оказанием медицинской помощью пневмонии
Осложнения пневмонии
Многие авторы выделяют две категории осложнений, развивающихся при пневмонии — «лёгочные» и «внелёгочные».
К «лёгочным» осложнениям относятся:
«Внелёгочными» осложнениями являются:
В настоящее время такое деление представляется весьма условным, поскольку интоксикационный синдром при пневмонии распространяется на весь организм.
Плеврит — воспалительное заболевание, при котором в плевральной полости скапливается избыточное количество жидкости. Наблюдается особенно часто при бактериальной и вирусной природе возбудителя.
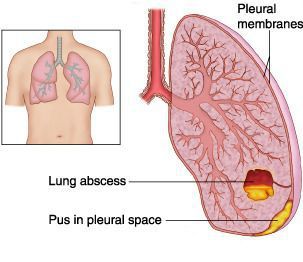
Абсцесс лёгкого — патологический инфекционный процесс, проявляющийся образованием в лёгочной ткани более или менее ограниченной полости (> 2 см в диаметре) из-за местного отмирания тканей и последующего гнойного распада. Очень часто к развитию абсцессов приводит инфицирование анаэробными микроорганизмами.
Эмпиема плевры — скопление гноя в плевральной полости, довольно часто становится крайне неблагоприятным исходом течения экссудативного плеврита.
Острая дыхательная недостаточность — резкое нарушение дыхания, при котором уменьшается транспорт кислорода в лёгкие, а обеспечение должного газового состава артериальной крови становится невозможным. В результате недостаточного поступления кислорода наступает «кислородное голодание» (гипоксия). Значительный дефицит кислорода угрожает жизни больного и может потребовать развёртывания мероприятий неотложной интенсивной терапии.
Сепсис — является самым грозным и тяжёлым осложнением пневмонии. Он развивается при проникновении инфекционного агента в кровь, и далее происходит его циркуляция по кровяному руслу. Особенность сепсиса заключается в образовании гнойных очагов во всём теле. Клинические проявления сепсиса очень яркие: температура тела повышается до фебрильных цифр, возникает тяжёлый синдром интоксикации, проявляющийся головной болью, тошнотой, рвотой, реже диареей, кожа становится «землистого» оттенка).
ДВС-синдром — патология со стороны системы гемостаза (свёртывающей и противосвёртывающей системы крови), приводящее к изменению нормальной микроциркуляции в сосудистом русле за счёт массивного кровотечения с одновременным образованием тромбов. [7]
Диагностика пневмонии
Диагностические исследования при ВП направлены на уточнение диагноза, определение возбудителя, оценку тяжести течения и прогноза заболевания, а также на обнаружение осложнений.
Алгоритм диагностики при подозрении на ВП включает:
Диагноз ВП является доказанным при выявлении у пациента очаговой инфильтрации лёгочной ткани, подтвержденной рентгенологически и, как минимум, двух из перечисленных ниже признаков:
Важно! При отсутствии или недоступности рентгенологического подтверждения очаговой инфильтрации в лёгких диагноз «ВП» считается неуточненным. При этом диагноз «Пневмония» может быть обоснован данными эпиданамнеза (истории болезни), наличием соответствующих жалоб и местных проявлений. [3]
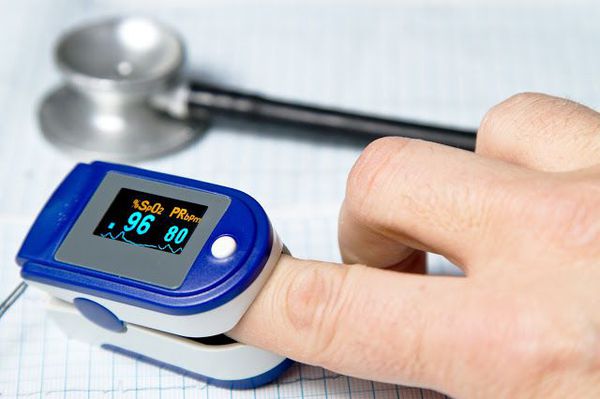
Очень важным моментом в диагностике пневмоний является использование метода пульсоксиметрии. Во всех клинических рекомендациях озвучена необходимость измерения сатурации у каждого пациента с воспалением лёгких. [9]
В настоящий момент существует целый ряд диагностических приёмов, позволяющих разделить все ВН на две категории — тяжёлые и нетяжёлые. Так, главной задачей шкал оценки тяжести (бальных систем) является выявление пациентов с неблагоприятным прогнозом и высоким риском осложнений. [8] Примеры таких шкал являются:
После определения степени тяжести лечащий врач принимает решение о месте лечения — амбулаторное наблюдение или госпитализация.
Как отличить воспаление лёгких от ОРВИ, гриппа и бронхита
Чтобы отличить воспаление лёгких от сезонных ОРВИ, гриппа и бронхита необходима визуализация лёгких — рентгенография органов грудной клетки, цифровая флюорография или компьютерная томография органов грудной клетки. Эти методы позволяют обнаружить инфильтраты в лёгочной ткани.
Лечение пневмонии
Какой врач лечит заболевание
Пневмонию лечит терапевт или пульмонолог.
Когда обратиться к врачу
К врачу следует обратиться при появлении проблем с дыханием, болях в груди, постоянной лихорадке (свыше 38 °C) и кашля, особенно с мокротой.
Показания при заболевании
Лечение пациентов с ВП является комплексным и основывается на нескольких базовых принципах:
Чрезвычайно важным является своевременное обнаружение и лечение декомпенсации или обострения сопутствующих заболеваний, так как их наличие/тяжесть может кардинальным образом влиять на течение пневмонии. [10]
Антимикробные препараты
Важно! Антибактериальная терапия (АБТ) может быть назначена только врачом, в противном случае резко возрастает риск лекарственной устойчивости (резистентности) микроорганизмов.
Основные группы антимикробных препаратов, используемых при лечении пневмонии:
В некоторых случаях при наличии особых показаний могут быть использованы препараты других групп (тетрациклины, аминогликозиды, линкозамиды, ванкомицин, линезолид).
При вирусных пневмониях (как правило, ассоциированных с вирусом гриппа) наибольшее значение имеют ингибиторы нейраминидазы (оселтамивир и занамивир), которые обладают высокой активностью в отношении вирусов гриппа А и Б.
При лечении амбулаторных пациентов предпочтение отдают пероральным антибиотикам (обычно в таблетированной форме). При лечении пациентов в стационаре используют ступенчатый подход: начинают с парентерального введения антибиотиков (предпочтителен внутривенный путь), в дальнейшем по мере клинической стабилизации пациента переводят на пероральный приём (таблетки).
Длительность антимикробной терапии нетяжёлой ВП определяется индивидуально, при тяжёлой ВП неуточнённой этиологии — продолжается как минимум 10 дней. Осуществление более длительных курсов АБТ (от 14 до 21 дней) рекомендовано только при развитии осложнений болезни, наличии очагов воспаления за пределами лёгочной ткани, инфицировании S.aureus, Legionella spp., неферментирующими микроорганизмами (P.aeruginosa).
В клинической практике очень важным является решение о возможности прекращения АМТ в нужный момент. Для этого разработаны критерии достаточности:
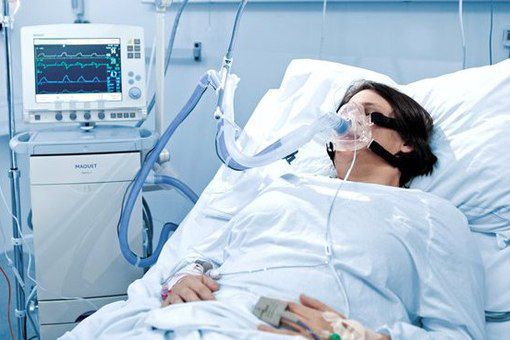
Респираторная поддержка
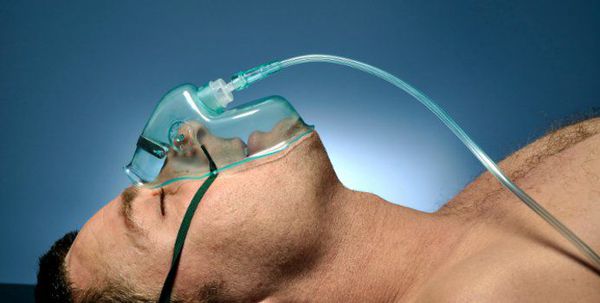
Острая дыхательная недостаточность (ОДН) является ведущей причиной смерти пациентов с ВП, поэтому адекватная респираторная поддержка — важнейший компонент лечения таких пациентов (конечно же, в совокупности с системной антибиотикотерапией). Респираторная поддержка показана всем пациентам с ВП при РаО2 [4]
Кислородотерапия проводится в случае умеренной нехватки кислорода в крови при помощи простой носовой маски или маски с расходным мешком.
Искусственная вентиляция лёгких (ИВЛ) используется в том случае, если даже при ингаляциях кислородом целевой уровень насыщения крови кислородом не достигается.
Показания к ИВЛ при ОДН на фоне ВП:
Неантибактериальная терапия
Представлена тремя основными классами препаратов:
Глюкокортикостероиды
Вопрос о назначении ГКС рассматривается в первую очередь при тяжёлой ВП, которая осложнена септическим шоком. ГКС способствуют ограничению разрушающего влияния системного воспаления с помощью различных геномных и негеномных эффектов.
Иммуноглобулины
Применение ИГ при терапии инфекций, осложнённых сепсисом, основано на разнообразных эффектах: от нейтрализации бактериальных токсинов до восстановления реактивности клеток при феномене «иммунного паралича».
В лечении сепсиса наиболее эффективны поликлональные ИГ, которые по сравнению с плацебо снижают относительный риск смерти. Рутинное применение внутривенных ИГ пациентами с тяжёлой ВП, осложнённой сепсисом нецелесообразно.
Иммуностимуляторы
Интерес к этим препаратам связан с их способностью усиливать фагоцитоз, образование и созревание нейтрофилов. Однако в связи с отсутствием убедительной доказательной базы на текущий момент они практически не используются в рутинной практике.
Противопоказания при заболевании
При пневмонии крайне не рекомендуется заниматься самолечением, особенно с использованием антибиотиков. В настоящий момент существует много групп антибактериальных препаратов, для подбора адекватной терапии врач задаст несколько вопросов об истории заболевания, лекарственной непереносимости, предыдущем использовании антибиотиков и о том, какие ещё препараты пациент принимает регулярно. В остром периоде заболевания рекомендовано воздержаться от активного использования физиотерапевтических методов лечения, особенно связанных с нагреванием тканей.
Прогноз. Профилактика
Благоприятный или неблагоприятный исход при ВП зависит от нескольких факторов:
Риск смерти минимален у пациентов молодого и среднего возраста с нетяжёлым течением ВП и не имеющих сопутствующие заболевания. У пациентов пожилого и старческого возраста существует риск летального исхода при наличии значимой сопутствующей патологии (ХОБЛ, злокачественные новообразования, алкоголизм, диабет, хроническая сердечная недостаточность), а также в ситуациях развития тяжёлой ВП.
Основная причина смерти больных с тяжёлой ВП — устойчивая нехватка кислорода, септический шок и недостаточность всех органов и систем. Согласно исследованиям, основными факторами, связанными с неблагоприятным прогнозом больных с тяжёлой ВП, являются:
Говоря о России, отдельно следует упомянуть позднее обращение пациентов за квалифицированной медицинской помощью. Это становится дополнительным фактором риска неблагоприятного исхода.
Как предотвратить пневмонию
В настоящий момент во всём мире доступны весьма эффективные средства, позволяющие защитить себя и своих близких от этого грозного заболевания — пневмококковые и гриппозные вакцины.
С целью специфической профилактики пневмококковых инфекций, в том числе пневмоний, у взрослых используются две вакцины:
Все пациенты с высоким риском пневмоний должны быть защищены такими вакцинами. [11]