что хуже пиелонефрит или гломерулонефрит
Гломерулонефрит
Терминология
Таким образом, гломерулонефриты существенно отличаются от других воспалительных процессов в почках, – прежде всего, от пиелонефрита, который представляет собой острую или хроническую бактериальную инфекцию и локализуется, в основном, в зоне почечной лоханки (об анатомическом строении и функциях почек см. материал «Почки. Норма и патология»).
По типу течения гломерулонефриты также делятся на острые и хронические, причем хроническая форма встречается до четырех раз чаще острой, будучи лидирующей причиной ХПН (хроническая почечная недостаточность) и ранней инвалидизации в этой связи. Среди заболевающих острым гломерулонефритом значительную долю составляют дети младше трех лет. В целом же, в статистических выборках лиц, страдающих гломерулонефритами всех форм и типов течения, преобладают мужчины наиболее активной возрастной категории (20-40 лет); в общей гендерной структуре заболеваемости мужской пол превалирует в 2-3 раза. Согласно современным эпидемиологическим оценкам, частота встречаемости хронического гломерулонефрита варьирует в пределах 4-9 случаев на 100 000 человек общей популяции, хотя высказываются также мнения о том, что эти данные могут оказаться существенно заниженными из-за недостаточной обращаемости населения и сложности объективной диагностики гломерулонефрита, особенно на латентном и малосимптомном этапах.
Причины
В отношении гломерулонефритов употребляются термины «аутоиммунный», «иммуноопосредованный», «иммуноаллергический», «инфекционно-аллергический» и т.п. Тем самым подразумевается, что защитная система организма в силу каких-то провоцирующих факторов начинает воспринимать собственные клетки как чужеродные – и атакует их, вызывая воспаление, фиброзную дегенерацию и другие прогрессирующие последствия, все более тяжелые для атакуемых тканей и организма в целом, – что в случае гломерулонефрита требует на поздних этапах либо регулярного жизнесохраняющего гемодиализа (внешняя фильтрация в аппарате «искусственная почка»), либо трансплантации донорского органа в связи с полной несостоятельностью обеих собственных почек.
При гломерулонефрите аутоагрессивные иммунные комплексы попадают с кровью в систему клубочковой ультрафильтрации, что самым пагубным образом сказывается на целостности и функциональном статусе фильтрующих мембран: в кровь начинают поступать соединения, которых в норме там быть не должно, тогда как подлежащие обратному захвату полезные вещества, напротив, задерживаются и накапливаются в почках (либо выводятся с мочой). В результате развивается каскадный биохимический дисбаланс, который проявляется нарушениями регуляции артериального давления (артериальная гипертензия), недостаточным выведением жидкости из организма (отечность, смещение водно-солевого баланса), задержкой конечных, токсичных для организма продуктов обмена веществ – в целом, характерным для почечной недостаточности симптомокомплексом.
Обилие сравнительно самостоятельных клинических форм гломерулонефрита связано с тем, что запуск деструктивного аутоиммунного процесса может быть спровоцирован различными триггерами. В одних случаях гломерулонефрит выступает как первичный аутоиммунный процесс, в других развивается на фоне имеющегося аутоиммунного заболевания (системная красная волчанка, аутоиммунные васкулиты, синдром Гудпасчера и др.).
Однако чаще всего гломерулонефрит оказывается аутоиммунным «продолжением» и осложнением перенесенной инфекции, будь то бактериальная (обычно стрептококковая, реже стафилококковая), вирусная, протозойная инвазия. В этом случае реагирование иммунной системы, первоначально нацеленной на эрадикацию патогена, может извратиться и переключиться на собственные ткани. Гломерулонефрит такого генеза манифестирует, как правило, спустя 1-3 недели после острой фазы инфекции.
Значительную роль в этиопатогенезе гломерулонефритов играют систематические или хронические интоксикации, в т.ч. алкогольные и медикаментозные. Кроме того, гломерулонефрит может развиться на фоне онкозаболевания или одного из хромосомных синдромов, включающих аномалию или патологию почек.
К факторам риска относятся травмы поясничной области, переохлаждения, экологические и профессиональные вредности.
Следует особо отметить, что гломерулонефрит не является, строго говоря, изолированным заболеванием фильтрующих клубочков: в той или иной степени иммуновоспалительный процесс распространяется и на канальцевую систему, и на интерстициальную, межуточную строму (пространственная основа из соединительной ткани; каркас, содержащий паренхиматозные клетки органа), – что также относится к факторам, обусловливающим полиморфизм гломерулонефритов.
Симптоматика
Классическая для гломерулонефрита триада включает стойкую гипертонию, отечность (особенно утренние отеки лица с постепенной редукцией в течение дня) и олигурию (уменьшение объема суточного мочеиспускания). Прочие симптомы широко варьируют в зависимости от нюансов конкретного случая.
Так, острый гломерулонефрит в детском возрасте протекает, как правило, более бурно, чем у взрослых, и исходом чаще становится полное выздоровление. В начальной фазе отмечается высокая (иногда очень высокая) температура, симптомы лихорадки (слабость, общее недомогание, головная боль, озноб, тошнота и отсутствие аппетита, бледность кожных покровов), а также более специфические проявления: отекают веки, больного беспокоит боль в пояснице.
Подавляющее большинство случаев (примерно 85%) сопровождается микрогематурией – присутствием примеси крови в моче, что может быть установлено только лабораторным анализом; однако встречается и макрогематурия, когда удельное содержание крови в моче настолько значительно, что последняя меняет цвет на розовый, коричнево-красный или даже черный.
При бурном дебюте, своевременной диагностике и быстром начале адекватного лечения острый гломерулонефрит, как правило, удается излечить за 2-3 месяца (из которых на купирование основной симптоматики уходит первые 15-20 дней, остальное время занимает поддерживающая терапия, профилактика рецидивов и реабилитация). Торпидное течение и «смазанная», неявно выраженная симптоматика менее благоприятны в прогностическом плане, поскольку в этом случае гораздо выше вероятность хронизации процесса.
Обострения хронического гломерулонефрита, в целом, аналогичны клинике острого. Во всех случаях хроническое течение носит характер чередования ремиссий и рецидивов (наиболее частым провокатором выступает, опять же, стрептококковая инфекция либо ОРВИ, перенесенная осенью или весной). По доминирующему клиническому синдрому различают несколько основных форм хронического гломерулонефрита: гипертонический, нефротический (доминируют симптомы мочевыделительной дисфункции), гематурический, смешанный и латентный (наиболее благоприятный во всех отношениях).
Возможные осложнения гломерулонефритов весьма и весьма тяжелы: острая почечная и/или сердечная недостаточность (риск развития составляет 1-3%); геморрагический инсульт, обусловленный выраженной артериальной гипертензией; те или иные неврологические синдромы; жизнеугрожающая интоксикация при уремии – насыщении крови продуктами метаболизма (мочевина, креатинин, другие азотистые и кетоновые соединения) на фоне выраженной почечной несостоятельности, что может вылиться в тяжелое поражение ЦНС, вплоть до уремической комы с летальным исходом.
Диагностика
Диагноз устанавливается клинически, с учетом анамнеза (перенесенные инфекции, имеющиеся аутоиммунные заболевания, аллергические реакции и т.д.) и динамики состояния. Решающее значение имеют лабораторные исследования: клинические и биохимические анализы мочи и крови, иммунологический анализ, уродинамические пробы и т.д. Из инструментальных методов наиболее информативными в данном случае являются УЗИ почек и ультразвуковая допплерография почечных сосудов, компьютерная томография, рентгенография; в ряде случаев показана и необходима биопсия с последующим гистологическим анализом отобранного материала.
Лечение
Острый гломерулонефрит является однозначным показанием к стационированию больного. Лечение осуществляется в постельном режиме, под постоянным наблюдением и контролем основных показателей. Назначают особую диету, иммунокорректоры (при необходимости – гормонсодержащие) или, в тяжелых случаях, иммуносупрессоры, а также антибиотики, противовоспалительные препараты, средства стимуляции выведения избыточной жидкости и устранения отечности. Следует отметить, что в отношении большинства нефрологических заболеваний, в том числе гломерулонефрита, выраженным эффектом обладает санаторно-курортное лечение.
Обострения хронического гломерулонефрита, как показано выше, клинически сходны с симптоматикой острого гломерулонефрита – и лечатся практически теми же схемами (с учетом стадии заболевания, выраженности проявлений, степени почечной недостаточности и индивидуальных особенностей). В тяжелых, далеко зашедших случаях, когда большинство нефронов уже разрушено и не функционирует, ставится вопрос о гемодиализе или пересадке почки.
Обследуем почки: что такое пиелонефрит и гломерулонефрит?
Почки – очень терпеливый и скромный орган, они не любят «жаловаться» на своё самочувствие. Если сердце сигнализирует о своих проблемах болью, а дыхательная система – кашлем, то почки чаще всего болеют «молча». Но все же некоторые признаки позволяют заподозрить болезнь. Наиболее частые болезни почек – воспалительные (нефриты). Зачастую такие нарушения протекают незаметно: изменения в лабораторных маркерах проявляются намного раньше первых клинических симптомов. Обнаружить заболевания на ранних стадиях и назначить грамотное лечение позволит лабораторная диагностика. В портфеле ДИЛА предлагаются современные исследования для диагностики пиелонефрита и гломерулонефрита – как отдельные исследования мочи и крови (например, общий анализ мочи, анализ мочи по Нечипоренко, общий развернутый анализ крови), так и комплексные скрининговые программы – Программа 115 «Почечные пробы», Программа 151 «Биохимия крови» и множество других.
Лабораторная диагностика позволяет:
Обнаружение патологических изменений в почках на ранних стадиях позволяет своевременно получить лечение и предотвратить опасные осложнения – почечную недостаточность, сепсис, пионефроз, при которых требуется удаление почки.
Воспалительные заболевания почек
Почки фильтруют кровь и очищают ее от токсинов. При нарушении функции этого парного органа человек может отравиться отработанными продуктами собственной жизнедеятельности. Кроме очистки, почки поддерживают нормальный уровень давления, отвечают за регулировку кислотно-щелочного баланса и принимают участие в синтезе эритроцитов. Человек сможет полноценно жить с одной почкой, но если отказывают обе, возможен летальный исход. Почки являются чрезвычайно уязвимым органом. Их одними из первых атакуют болезнетворные микроорганизмы. Они быстро воспаляются при переохлаждении, попадании инфекций в мочеполовую систему, а также при перенесенных инфекционных и системных заболеваниях.
При воспалительных заболеваниях нарушаются функции почек. Происходят сбои в процессах удаления из организма продуктов обмена, нарушается водно-солевой обмен и кислотно-щелочной баланс. К тому же при пиело- и гломерулонефрите повышается системное артериальное давление, нарушается синтез ряда гормонов. В связи с этим для оценки работы этого жизненно важного органа существует несколько лабораторных диагностических маркеров крови и мочи.
Изменение лабораторных маркеров при пиелонефрите и гломерулонефрите
Воспалительные заболевания почек приводят к изменению большинства лабораторных показателей. Так, при гломерулонефрите, сопровождающемся поражением преимущественно почечных клубочков, канальцев и интерстициальной ткани, в крови и моче увеличивается концентрация альбумина. В норме почки и их структурные единицы (нефроны) поддерживают постоянный и стабильный уровень белков, электролитов и полипептидов в крови. Но при гломерулонефрите количественный и качественный состав этих показателей смещается в ту или иную сторону. Эти изменения являются ценным диагностическим маркером не только наличия, но и степени воспалительных процессов. У здоровых людей с мочой выводится небольшое количество альбумина. Когда же нарушается проницаемость затронутых воспалительным процессом почечных клубочков, концентрация этого белка в моче повышается.
При пиелонефрите значимыми лабораторными маркерами являются концентрация лейкоцитов в моче, выявление возбудителя инфекции, лейкоцитарная формула и СОЭ, а также цистатин С и креатинин.
Ключевыми биохимическими показателями функций почек являются:
Определение всех указанных маркеров доступно в портфеле исследований ДИЛА. Вы можете пройти как отдельные исследования, так и комплексные скрининги.
И пиелонефрит, и гломерулонефрит приводят к изменению выделительных функций почек, нарушению процессов реабсорбции. Лабораторная диагностика этих заболеваний связана с определением ключевых биохимических маркеров мочи и крови, которые могут быть дополнены подсчетом лейкоцитарной формулы и СОЭ. Эти параметры позволяют обнаружить воспалительные процессы в почках и других органах мочеполовой системы.
При обнаружении пиело- или гломерулонефрита в острой или хронической форме нужно как можно быстрее назначить лечение, чтобы предотвратить развитие серьезных осложнений. Для уточнения диагноза врач может назначить дополнительные исследования – УЗИ и КТ почек, биопсию.
Неотложная помощь при остром пиелонефрите и гематурии
Острый пиелонефрит — неспецифическое инфекционное воспаление чашечно-лоханочной системы и паренхимы почек. ОПН вызывают Escherichia соli, Klebsiella, Proteus, Pseudomonas.
Пути проникновения инфекционного агента в почку:
Предрасполагающие факторы развития острого пиелонефрита — нарушения гемо- или уродинамики в почке или верхних мочевых путях. Острый пиелонефрит чаще наблюдается у женщин.
Инфекция, попав в почку, получает благоприятные условия для своего развития в зонах гипоксии, где и возникает воспалительный процесс. Инфицированный тромб или эмбол в конечных сосудах коркового вещества почки вызывают инфаркт с последующим нагноением. Возникновение множественных мелких нагноившихся инфарктов в корковом веществе квалифицируют как апостематозный нефрит. Развитие обширного инфаркта с последующим нагноением ведет к формированию карбункула почки.
В отношении патогенеза заболевания различают первичный и вторичный пиелонефрит (рис. 1). В основе вторичного пиелонефрита лежат органические или функциональные изменения в почках и мочевых путях.
В зависимости от пассажа мочи по верхним мочевым путям, т. е. из почки в лоханку и далее по мочеточнику, различают острый пиелонефрит необструктивный (если он сохранен) и обструктивный (если нарушен).
Проявления острого пиелонефрита:
Часто острому пиелонефриту предшествует учащенное, болезненное в конце мочеиспускание (клиническая картина острого цистита).
Необструктивный острый пиелонефрит может начаться с дизурии и в тот же день или через 1–2 дня привести к высокой температуре тела, ознобу и боли со стороны пораженной почки. Озноб может сменяться проливным потом с кратковременным снижением температуры тела; боль в поясничной области в некоторых случаях появляется во время мочеиспускания и предшествует ознобу и лихорадке (пузырно-мочеточниковый рефлюкс!), а после них больше не повторяется (разрыв форникса одной или нескольких чашечек и резорбция мочи — форникальный рефлюкс!).
Обструктивный острый пиелонефрит (окклюзия мочеточника камнем, продуктами хронического воспаления почки, внешнее сдавление — ретроперитонеальный фиброз, рак внутренних половых органов, увеличенные лимфатические узлы и т. д.) начинается с постепенно нарастающей или острой боли в пояснице со стороны поражения с последующим ознобом и повышением температуры тела.
Осложнения обструктивного острого пиелонефрита:
Диагностика
При сборе анамнеза обращают внимание:
Проверяют соответствие частоты пульса температуре тела, выявляют боль в подреберье при пальпации живота и положительный симптом поколачивания по пояснице (симптом Пастернацкого) со стороны пораженной почки.
Лабораторная диагностика. В общем анализе мочи часто отмечается лейкоцитурия, которая при обструктивном остром пиелонефрите может отсутствовать, так как моча из пораженной почки не попадает в мочевой пузырь.
В общем анализе крови отмечается лейкоцитоз, нередко со сдвигом формулы крови влево (число палочкоядерных нейтрофилов составляет 20% и выше).
В биохимическом анализе крови возможно повышение показателей мочевины и креатинина, часто у пожилых и ослабленных больных, при хронической почечной недостаточности или поражении единственной функционирующей почки.
При посеве мочи (проводят до антибактериальной терапии) выделяют возбудителя заболевания и определяют его чувствительность к антибактериальным препаратам.
Для уточнения диагноза и формы острого пиелонефрита проводят:
Острый пиелонефрит дифференцируют со следующими состояниями:
Основные направления терапии
Алгоритм неотложной помощи при остром пиелонефрите представлен на рисунке 2.
Клиническая фармакология отдельных препаратов
Гентамицин эффективен в отношении инфекций, вызываемых грамположительными и грамотрицательными микроорганизмами, бактериями кишечной группы. Препарат быстро всасывается при внутримышечном введении, терапевтическая концентрация в крови достигается через 1 ч и сохраняется в течение 8–12 ч. Разовая доза составляет 80–160 мг, суточная — 160–320 мг. Побочное действие: нефро- и ототоксичность. Противопоказания к применению: снижение функции почек и пониженный слух.
Фторхинолоны (ципрофлоксацин, норфлоксацин, офлоксацин) активны в отношении большого числа грамположительных и грамотрицательных бактерий, выпускаются в формах для перорального и парентерального введения. Препараты хорошо всасываются в кишечнике и широко распределяются в жидкостях и тканях организма, секретируются главным образом почками. Период полувыведения — 3–7 ч. Наиболее широко при лечении острого пиелонефрита применяют ципрофлоксацин (медоциприн, сифлокс, ципровин) — 500 мг 2 раза в день, норфлоксацин (нолицин, норбактин) — 400 мг 2 раза в день и офлоксацин (зоноцин, офло, офлоксацин) — 200 мг 2 раза в день. Применение фторхинолонов противопоказано у детей до 14 лет, беременных женщин, а также при их индивидуальной непереносимости.
Часто встречающиеся ошибки терапии:
Показанием к госпитализации является большинство случаев острого пиелонефрита, в особенности если имеется подозрение на обструктивный характер поражения.
Разбор клинических случаев
Больная С., 18 лет. Жалобы на боли в левой поясничной области, повышение температуры тела до 38°С, сопровождающееся ознобом, тошноту, учащение и болезненность мочеиспусканий. Анамнез: 3 дня назад имело место переохлаждение, после чего мочеиспускания участились и стали болезненными, повысилась температура и появились боли. Принимала нитроксолин без эффекта. При осмотре: болезненность при пальпации в левых боковых отделах живота, симптом Пастернацкого резко положительный слева. Диагноз: острый необструктивный пиелонефрит слева. Больная госпитализирована в урологический стационар. Лечение: антибактериальная терапия гентамицином (80 мг 2 раза в сутки в/м).
Больная К., 29 лет. Жалобы на резкие боли в правой поясничной области, иррадиирующие в промежность, повышение температуры тела до 39°С с потрясающим ознобом, тошноту, неоднократную рвоту. Анамнез: длительное время страдает мочекаменной болезнью, ранее неоднократно самостоятельно отходили мелкие конкременты. Двое суток назад появились резкие боли в правой поясничной области, принимала баралгин и но-шпу с временным эффектом. Через день после начала болей отметила повышение температуры с ознобом, тошноту и рвоту. При осмотре: больная стонет от боли. Язык сухой, ЧСС 90 уд/мин. Живот мягкий, резко болезненный при пальпации в правых боковых отделах, симптом Пастернацкого резко положительный справа. Диагноз: правосторонняя почечная колика. Острый обструктивный пиелонефрит справа. Больная госпитализирована в урологический стационар. Лечение: катетеризация правого мочеточника, при невозможности ее выполнения — нефростомия справа. Интенсивная дезинтоксикационная и антибактериальная терапия.
Больной Ш., 67 лет. Жалобы на озноб, повышение температуры тела до 39,5°С, боли в пояснице справа. Анамнез: 3 мес назад произведена радикальная цистопростатэктомия по поводу рака мочевого пузыря, пластика мочевого пузыря кишечным лоскутом по Штудеру. При предоперационном обследовании у больного выявлена аплазия левой почки. Через месяц после операции появились постоянные тянущие боли в правой поясничной области, к врачам не обращался. В течение последней недели уменьшилось количество выделяемой мочи, появились отеки ног. Трое суток назад отметил повышение температуры на фоне усиления болей в правой поясничной области, температура прогрессивно повышалась, достигла 39,5°С и сопровождалась ознобами, объем мочи в сутки не превышал 200 мл. При осмотре: больной бледный, астенического сложения, отмечаются отеки нижних конечностей. Пальпаторно определяется выраженная болезненность в правых боковых отделах живота, симптом Пастернацкого резко положительный справа. Диагноз: острый обструктивный пиелонефрит справа. Стриктура правого уретеронеоцистанастомоза. Олигурия. Больной госпитализирован в урологический стационар. Лечение: экстренная нефростомия справа.
Гематурия — патологический симптом, характеризующийся примесью крови в моче.
Основные причины почечных кровотечений представлены в таблице 1.
Эссенциальная гематурия (табл. 2) объединяет ряд состояний, при которых неизвестны этиология и патогенез, а клинико-рентгенологические и морфологические исследования не позволяют точно указать причину кровотечения.
К гематурии может приводить прием ненаркотических анальгетиков, антикоагулянтов, циклофосфамида, оральных контрацептивов, винкристина.
При новообразованиях почки при прорастании опухоли в лоханке или чашечках нарушается целостность сосудистой стенки. Если опухоль не сообщается с чашечно-лоханочной системой, венозный отток из зоны почки с опухолевым узлом нарушается, форникальные вены расширяются и разрываются.
При раке предстательной железы опухоль прорастает в стенки мочевого пузыря или простатического отдела уретры, вены мочевого пузыря в его шеечном отделе сдавливаются опухолью, возникает венозный стаз. Свободно флотирующие ворсинчатые опухоли мочевого пузыря, располагающиеся поблизости от его шейки, во время мочеиспускания увлекаются током мочи в мочеиспускательный канал, закупоривают его просвет и, ущемляясь, набухают, лопаются и начинают кровоточить.
При цистите и простатите слизистая шейка мочевого пузыря воспаляется, травмируется и легко кровоточит при соприкосновении с другими стенками в конце акта мочеиспускания.
При нарушении почечной гемо- и уродинамики венозные сплетения форниксов при нарушенном венозном оттоке или значительном повышении внутрилоханочного давления переполняются кровью, вены, кольцевидно охватывающие своды чашечек, расширяются и нарушается их целостность, что приводит к гематурии из верхних мочевых путей.
При некрозе почечных сосочков нарушается кровоснабжение сосочка, а иногда и всей мальпигиевой пирамиды, некротизированная ткань отторгается, возникает кровотечение.
При доброкачественной гиперплазии простаты возникает венозный застой в органах малого таза, нарушается целостность сосудов.
Различают два вида гематурии:
Клиническая картина
Появление в моче эритроцитов придает ей мутный вид и розовую, буро-красную или красновато-черную окраску в зависимости от степени гематурии. Гематурия может возникать внезапно, быть однократной или повторяться. Ее прекращение обманчиво, так как причина гематурии, как правило, оказывается не устранена, и обследование при повторных кровотечениях с большим опозданием часто выявляет уже запущенную опухоль.
При опухоли почки гематурия может быть первым и длительное время единственным симптомом заболевания. В большинстве случаев она безболезненна, но при профузном кровотечении с образованием сгустков в почечной лоханке и их прохождении через мочеточники возникают тупые, реже коликообразные боли в поясничной области. При папиллярных опухолях мочевого пузыря гематурия обычно безболезненная и носит профузный характер без образования сгустков. При ворсинчатых опухолях мочевого пузыря, располагающихся около его шейки, струя мочи во время мочеиспускания может прерываться.
При туберкулезном поражении почек в самых ранних стадиях процесса наблюдается тотальная гематурия, которая может сопровождаться стойкой пиурией.
При доброкачественной гиперплазии простаты гематурия возникает без видимой причины либо при катетеризации мочевого пузыря вследствие нарушения целостности разрыхленной слизистой оболочки задней уретры.
При остром цистите и простатите терминальная гематурия отмечается на фоне выраженной дизурии.
При мочекаменной болезни гематурия обычно развивается вслед за приступом почечной колики, струя мочи может внезапно прерываться во время мочеиспускания.
Возможные осложнения: при массивном кровотечении с образованием бесформенных сгустков возможна острая задержка мочи из-за тампонады мочевого пузыря этими сгустками. Редко в этом случае может развиться шок вследствие кровопотери и боли.
Диагностика
При опросе необходимо выяснить:
Визуальная оценка мочи:
Цвет мочи может меняться при приеме лекарственных средств и пищевых продуктов:
При синдроме длительного сдавливания и размозжения тканей миоглобин из мышц попадает в кровь и проникает в мочу, что придает ей красно-бурую окраску.
Для определения характера и источника кровотечения в условиях стационара проводят:
Лабораторная диагностика включает:
При гемоглобинурии цвет мочи не меняется даже при длительном ее стоянии, а при гематурии эритроциты оседают на дно сосуда и верхние слои мочи приобретают желтоватую окраску.
Гематурию у женщин следует дифференцировать с кровотечением из половых органов. Для этого исследуют среднюю порцию мочи при самостоятельном мочеиспускании или мочу, полученную из мочевого пузыря путем катетеризации.
Основные направления терапии
Алгоритм неотложной помощи при гематурии представлен на рисунке 3.
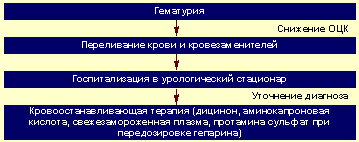 |
| Рисунок 3. Алгоритм неотложной помощи при гематурии |
При развитии гиповолемии и артериальной гипотензии восстановление ОЦК: кристаллоидные и коллоидные растворы внутривенно.
При подозрении на острый цистит после забора мочи для посева ее на стерильность назначают антибиотик широкого спектра действия.
Терапия гемостатическими препаратами должна проводиться в условиях урологического стационара, после установления диагноза, под контролем свертываемости крови.
Клиническая фармакология отдельных препаратов
Этамзилат (дицинон) активирует формирование тромбопластина, образование III фактора свертывания крови, нормализует адгезию тромбоцитов. Препарат не влияет на протромбированное время, не обладает гиперкоагуляционными свойствами, не способствует образованию тромбов. Этамзилат вводят по 2–4 мл (0,25–0,5 г) внутривенно одномоментно либо капельно, добавляя к обычным растворам для инфузий.
Гемостатическое действие развивается:
Не следует применять этамзилат при геморрагиях, вызванных антикоагулянтами.
Аминокапроновая кислота угнетает фибринолиз, блокируя активаторы плазминогена и частично угнетая действие плазмина, оказывает специфическое кровоостанавливающее действие при кровотечениях, связанных с повышением фибринолиза. Для быстрого достижения эффекта под контролем коагулограммы вводят стерильный 5% раствор препарата на физрастворе внутривенно капельно до 100 мл.
Протамина сульфат оказывает противогеморрагическое действие при кровоточивости, вызываемой гепарином при его передозировке, после операций с применением экстракорпорального кровообращения и использованием гепарина. Применяют 1 мл 1% раствора внутривенно струйно медленно за 2 мин или капельно, 1 мг протамина сульфата нейтрализует примерно 85 ЕД гепарина. Противопоказан при гипотензии, недостаточности коры надпочечников, тромбоцитопении.
Часто встречающиеся ошибки терапии: назначение гемостатических препаратов до выявления источника гематурии.
Макрогематурия является показанием для экстренной госпитализации в урологический стационар.
Разбор клинических случаев
Больная М., 30 лет. Жалобы на схваткообразные боли в поясничной области слева, усиливающиеся при движении, после физической нагрузки, примесь крови в моче, повышение температуры тела до 38,2°С. Заболевание началось с дизурии в виде учащенного, болезненного мочеиспускания, спустя сутки появились боли в поясничной области, примесь крови в моче. Анамнез: 7 лет назад был установлен диагноз — нефроптоз I степени слева. Заболевание проявляло себя периодическими атаками пиелонефрита. При осмотре: больная беспокойна. Область почек визуально не изменена, при пальпации безболезненная, симптом поколачивания слабо положительный слева, болезненности по ходу мочеточников нет, мочевой пузырь перкуторно пуст. Диагноз: острый восходящий левосторонний пиелонефрит. Нефроптоз слева. Пациентка госпитализирована в урологический стационар.
Больной Ж., 77 лет. Вызов СМП в связи с интенсивной примесью крови в моче, выделением кровяных сгустков при мочеиспускании. Анамнез: урологические заболевания отсутствуют. При осмотре: больной астеничен, кожные покровы бледные. Область почек визуально не изменена, при бимануальной пальпации правой почки определяется объемное образование нижнего сегмента, симптом поколачивания отрицательный с обеих сторон. При пальцевом ректальном исследовании — простата увеличена в 1,5–2 раза, тугоэластической консистенции, срединная бороздка сглажена, слизистая прямой кишки над железой подвижна, пальпация безболезненна. Диагноз: опухоль правой почки. Больной госпитализирован в урологическое отделение.
Больной Ч., 24 года. Жалобы на постоянное выделение крови по мочеиспускательному каналу. Анамнез: около часа назад упал и ударился промежностью о трубу. При осмотре: кровоподтек в области промежности, выделение алой неизмененной крови из уретры, вне акта мочеиспускания. При пальцевом ректальном исследовании — предстательная железа нормальных размеров, тугоэластической консистенции, срединная бороздка выражена, слизистая прямой кишки над железой подвижна, пальпация безболезненна. Диагноз: травма уретры. Больному показана госпитализация в стационар для обследования и определения тактики лечения.
Таким образом, успех лечения больных пиелонефритом и гематурией во многом определяется принятием адекватных мер при оказании неотложной медицинской помощи.
Е. Б. Мазо, доктор медицинских наук, профессор, член-корреспондент РАМН
РГМУ, Москва