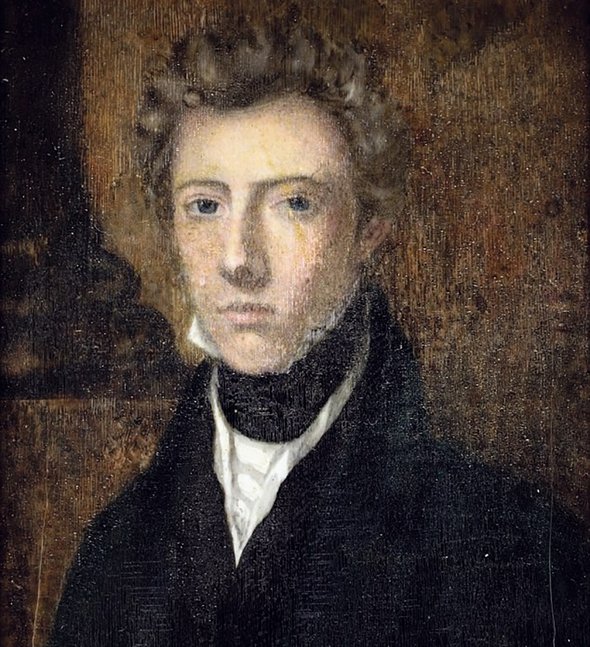в каком году начали делать кесарево сечение
История кесарева сечения
Рождение ребёнка при помощи кесарева сечения в настоящее время не является чем-то сверхъестественным. В ряде случаев кесарево позволяет избежать многих проблем со здоровьем матери и новорождённого, а иногда и сохранить жизнь. Но так было не всегда. Наш автор попробовала разобраться с историей возникновения этой операции.
« Кесарево сечение» (caesarea sectio) переводится с латинского языка как «королевский разрез». Одно из самых известных исторических появлений на свет младенца при помощи оперативного вмешательства – это рождение Гая Юлия Цезаря 12 июля 100 года до нашей эры. Якобы даже само название «кесарево сечение» было дано этой процедуре в честь римского императора. Однако это заблуждение, основанное на трудах римского историка Плиния Старшего. Он утверждал, что кто-то из предков императора был рождён подобным образом.
Мать Цезаря умерла в 54 году до нашей эры, римскому императору на тот момент было 46 лет. Исходя из этого, всё-таки с большой долей уверенности можно предположить, что знаменитый Гай Юлий Цезарь был рождён естественным путём.
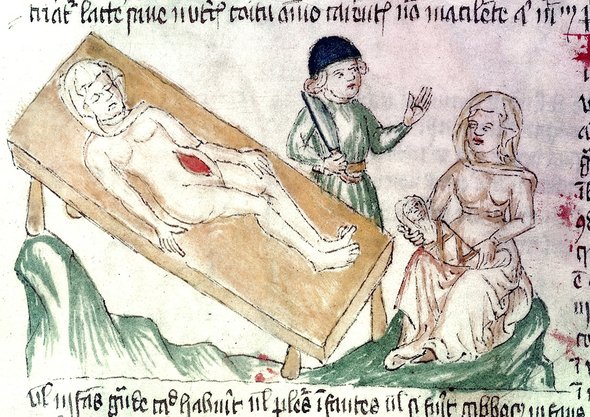
Закон, согласно которому необходимо было извлечь ребёнка из чрева матери для захоронения, был издан в Древнем Риме в VII веке до нашей эры. Это делалось больше из религиозных соображений, а не медицинских. Считалось, что захоронённый во чреве матери младенец может стать основой для вселения злых духов. Разрешалось проводить эту процедуру только после смерти женщины. Судя по сохранившимся данным, иногда удавалось извлекать младенцев живыми.
В иудейских талмудах имеются сведения о проведении кесарева сечения, извлечения младенца и дальнейшем заживлении раны. Это говорит о наличии методики оперирования живых женщин. Однако данных об успешных исходах не имеется, возможно, они были утеряны, либо их не существовало.
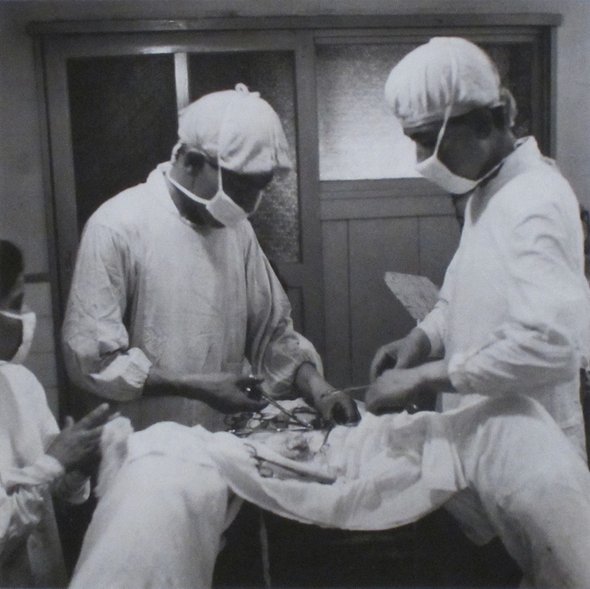
Есть более близкие к нам по времени сведения о выжившей матери и младенце из Швейцарии. Якоб Нуфер работал кастратором свиней. В 1500 году он обратился к городским властям с просьбой дать разрешение провести операцию своей жене, которая уже несколько суток мучилась в родах. Ни один из приглашённых врачей не смог ей ничем помочь. После получения разрешения Якоб Нуфер взял помощников и провёл кесарево сечение жене. Он извлёк живого младенца, который дожил до 77 лет. Женщина после этой операции в последствии родила ещё 5 детей, среди которых была одна двойня.
В 1600 году немецкий врач Траутман прооперировал беременную женщину. Ребёнок родился здоровым, а вот мать умерла через 4 недели от простуды, не связанной с оперативным вмешательством.
Европейские путешественники также видели случаи успешно проведённых операций. Одна из таких процедур была зафиксирована в 1879 году в Уганде. Женщину опоили банановым вином, им же обработали инструмент, руки и место разреза. После операции матери наложили швы при помощи железных стержней и нитей, и всё это закрыли повязкой. На одиннадцатый день женщина выздоровела.
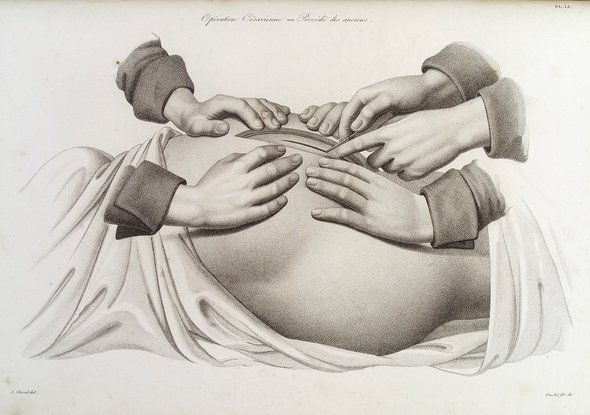
В России первую подобную операцию провели в 1756 году, но это было, скорее, исключение из правил. Всего за период с 1756 по 1880 год в России было проведено 12 операций кесарева сечения. Ни одна женщина не выжила, а выживаемость младенцев составила 50%. Стоит отметить, что тогда не было принято сшивать разрез на матке, поэтому выздоровление женщины с открытой внутренней раной может сравниться только с чудом.
С 1876 года матку стали удалять после проведения оперативного вмешательства. Это снизило женскую смертность до 20%, но лишило их возможности иметь детей.
В XIX веке начали сшивать не только внешний разрез, но и саму матку. Также получали распространение методы обезболивания. С развитием антисептиков и норм гигиены смертность женщин уменьшилась, но всё равно составляла огромный процент относительно современных показателей.
Дальнейший прорыв в медицине в XX веке позволил сделать кесарево сечение рядовой безопасной операцией, а в некоторых случаях – более лёгкой для самой роженицы.
Среди моих родственников, друзей и знакомых есть много мамочек, родивших с помощью кесарева. Их детки ничем не отличаются от остальных. Главное, чтобы малыш был любимым и желанным, а как он появится на свет – это второй вопрос.
История операции кесарева сечения в России
В России кесарево сечение без зашивания матки у живой женщины впервые было проведено Иоганном Фридрихом Эразмусом в 1756 году в Пернове с благоприятным исходом для матери и плода. В дальнейшем И.Ф. Эразмус стал профессором кафедры анатомии, хирургии и повивального искусства Московского университета.
Первым российским научным исследованием, посвященным вопросам кесарева сечения, которое сопоставлялось с симфизиотомией, является диссертация известного московского врача Данило Самойловича (1780). В учебнике Н.М. Амбодика «Искусство повивания, или наука о бабичьем деле, на пять частей разделенная и многими рисунками снабженная» (1784) дано подробное описание показаний, техники и послеоперационного ведения при операции кесарева сечения.
Второе кесарево сечение в России было произведено в 1769 году Зоммером в Риге. В 1810 году при очередной беременности у этой женщины произошел разрыв матки с выхождением плода в брюшную полость (Уткин В.М., 1994).
Третью операцию кесарева сечения произвел в Санкт-Петербурге в 1842 году М.В. Рихтер в Московском воспитательном доме у карлицы. Родился здоровый ребенок. Женщина с удивительным мужеством перенесла операцию без наркоза, но умерла спустя 5 дней (Гранат Н.Е. и соавт., 1993).
Первым российским врачом, который осуществил зашивание раны матки при кесаревом сечении, считается В.Н. Штольц (1874). Наложение швов преследовало гемостатическую цель, адекватного сопоставления краев раны не достигалось, что в сочетании с другими факторами (инфицированность, кровопотеря и др.) определило развитие перитонита и неблагоприятный исход.
Применение антисептических средств при операции кесарева сечения осуществлено в 1877 году земским врачом И. Новицким. Показанием к операции являлась задержка мертвого плода в полости матки.
Первое научное исследование, посвященное изучению шва на матке, провел А.Э. Шмидт в своей диссертации «Клинические и экспериментальные исследования о маточном шве» (1881). При этом он отдает приоритет зашивания матки шелковыми и кетгутовыми нитями Brelau (1864) из г. Цюрих и Veit (1872) из г. Бонн.
По мере развития и совершенствования техники операции кесарева сечения снижалась материнская смертность, что способствовало возрастанию частоты абдоминального родоразрешения и расширению показаний. С 1881 по 1890 год материнская смертность при кесаревом сечении снизилась с 8 1 % до 17,6%.
С 1759 по 1918 год в России было произведено 805 операций кесарева сечения у живых женщин (Пономарев А.Ф., 1925), в том числе:
• 11 классических кесаревых сечений без ушивания матки (летальность 73%);
• 78 операций Г. Рейна-Е. Порро (летальность 30%);
• 20 кесаревых сечений с последующей экстирпацией матки (летальность 0%);
• 696 по М. Зенгеру (летальность 11,3%).
Заметный вклад в развитие кесарева сечения в России внес А. Бакшт, подготовивший фундаментальный труд «Абдоминальное родоразрешение (кесарево сечение) в современном акушерстве» (1934), на котором выросло целое поколение известных акушеров (Персианинов Л.С., Слепых А.С., и др.), которые, в свою очередь способствовали развитию этой операции во второй половине ХХ века.
Разработкой и усовершенствованием кесарева сечения в нижнем сегменте матки поперечным разрезом в 1939 году занимались П.В. Занченко (1935) и Л.А. Гусаков В последнее время много внимания вопросам хирургической техники кесарева сечения уделяли в своих исследованиях В.И. Краснопольский и соавт. (1997), В.И. Кулаков и соавт. (1998).
В настоящее время кесарево сечение в России, так же как и во всем мире, является ведущей родоразрешающей операцией и совершенствование ее хирургической техники продолжается по пути внедрения малотравматичных методик, созданных на основе достижений хирургической техники и использующих современные возможности новых медицинских технологий.
Таким образом, вся история кесарева сечения от первых операций на умерших женщинах к операциям на живых, которые выполнялись крайне редко и почти всегда заканчивались летально, и до настоящего времени, когда частота абдоминального родоразрешения возросла, а смертность сопоставима с таковой при родах через естественные родовые пути, представляет собой непрерывную цепь последовательного совершенствования хирургической техники.
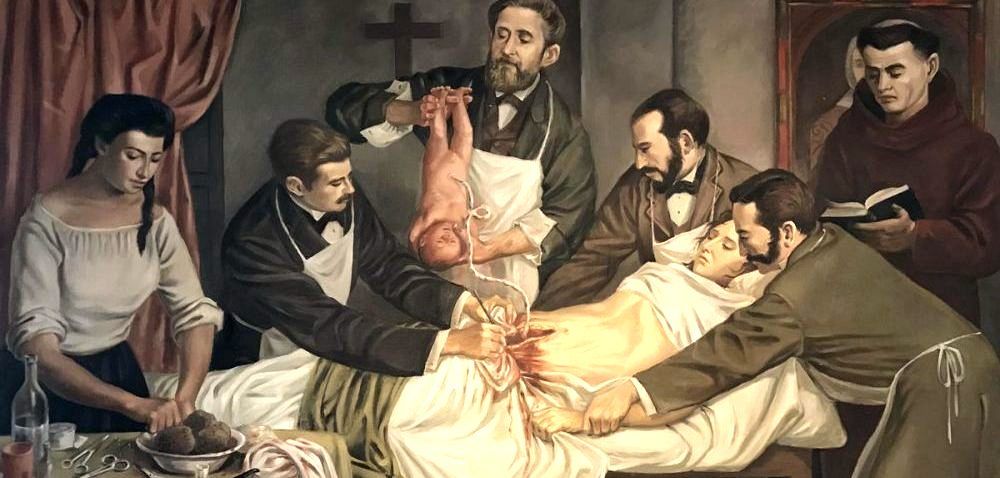
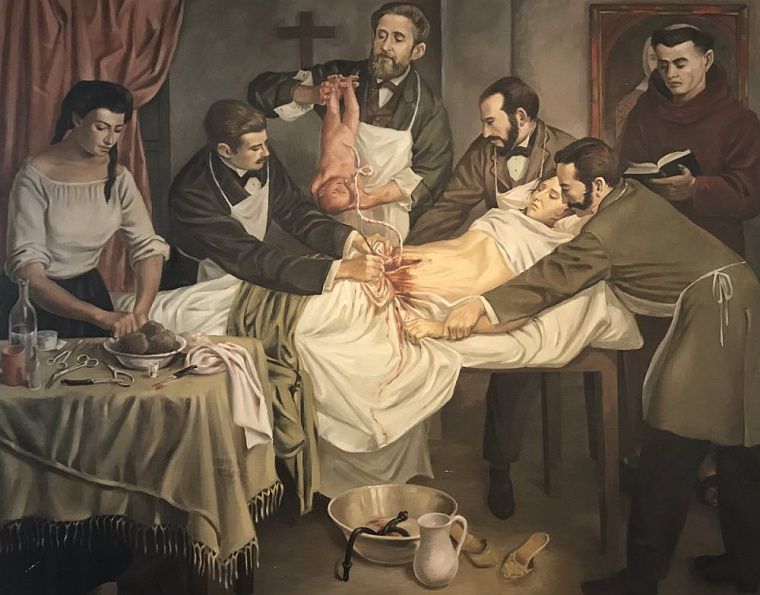
Переодетая в мужчину женщина и банановое вино: неожиданные факты о кесаревом сечении
Современные женщины могут родить ребенка с помощью кесарева сечения по собственному желанию, а раньше эта манипуляция вела к мучительной смерти. Вспоминаем историю операции: как ее проводили древнегреческие боги, какие идеи африканской медицины усовершенствовали процесс и что скрывал от всех первый хирург, который провел операцию.
Античность: кесарево сечение как смертный приговор
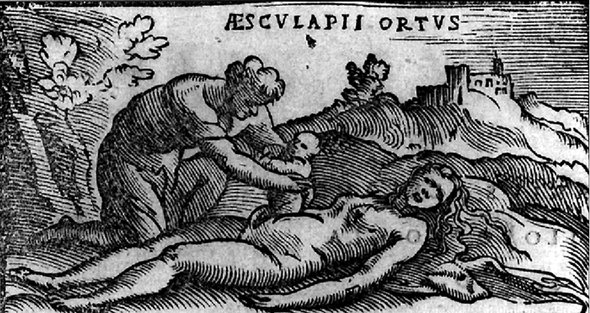
Метод извлечения младенцев из утробы использовался людьми с древних времен. К этому методу прибегали, когда было понятно, что женщина не переживет роды. Так, например, в греческих мифах, отражающих реальные медицинские случаи, из чрева погибших матерей были извлечены бог виноделия Дионис и бог врачевания Асклепий.
Популяризаторами кесарева сечения считаются жители Древнего Рима: еще в VII веке до нашей эры благодаря царю Нуму Помпилию здесь появился закон (leges regiae), по которому врачи были обязаны вскрывать утробу женщины, если та умирала во время родов.
Существует версия, что кесарево сечение названо так в честь Юлия Цезаря (якобы он родился именно таким образом). Эта версия маловероятна, так как существует достаточно доказательств того, что его мать пережила роды.
В 77 году н. э. римский писатель Плиний Старший составил энциклопедию под названием «Естественная история». В ней он написал, что Юлия Цезаря назвали в честь предка, рожденного с помощью разреза. Самого Юлия, «первого из Цезарей», он описывает как «a caeso matris utero dictus» («названный в честь рассеченной утробы матери»).
В Римской империи слово «цезарь» стало обязательной частью императорских титулов, а римские законы lex regia стали называться lex caesarea.
Этимология словосочетания «кесарево сечение» до сих пор остается под вопросом. Возможно, жители Византии, которые в Х веке составили словарь «Суда», неправильно поняли текст Плиния. Перепутали отглагольное причастие caesus (от глагола caedere — «рассекать») с прилагательным caesareus, образованным от Caesar. Именно поэтому многие связывают Цезаря с кесаревым сечением, и сегодня можно найти много изображений, на которых рождение диктатора показано именно таким способом.
Средневековье: все началось в Чехии. Или в Швейцарии?
Ученые до сих пор спорят насчет первого успешного проведения кесарева сечения, когда и ребенок, и женщина остались в живых. Долгое время считалось, что первую операцию в 1580-х годах в Швейцарии провел некий Якоб Нуфер, который зарабатывал на жизнь кастрацией свиней. Когда у его жены возникли трудности с родами, он сам извлек из нее сына. Согласно записям, все прошло успешно, и женщина впоследствии родила еще нескольких детей.
Однако недавно историки узнали об успешном кесаревом сечении, которое было проведено за два столетия до этого — в 1380 году в Праге. Пациенткой стала жена чешского короля Иоанна Люксембургского Беатриса де Бурбон. А родился в тот день Венцель I — будущий герцог Люксембурга. Но обе эти истории все еще вызывают сомнения у историков.
XVII–XIX века: дезинфекция рук и вертикальные разрезы
Вплоть до XVII века кесарево сечение считалось крайней мерой — его использовали только в тех случаях, когда что-то угрожало жизни матери. Врачи разными способами пытались избежать этой процедуры. Некоторые даже пытались меньше кормить беременных женщин с узким тазом, чтобы ребенок в утробе сильно не вырос и естественные роды прошли благополучно.
Медицинские разработки того времени способствовали сокращению смертности: в XVII веке медики начали более детально заниматься анатомией и изучать человеческие тела в специальных помещениях. В XIX веке врачи стали применять карболовую кислоту для дезинфекции и местную анестезию во время кесарева сечения. Это облегчало боль женщинам и сокращало вероятность смерти от шока. Тем не менее женщины продолжали регулярно умирать из-за потери крови или занесенной во время процедуры инфекции. До конца 1870-х годов кесарево сечение проводилось довольно грубо: врачи не использовали хирургические швы, чтобы закрыть матку.
В 1876 году акушер Эдуардо Порро предложил удалять матку после кесарева сечения, чтобы женщина не умерла от потери крови. В 1881 году была проведена первая операция такого типа — гистерэктомия. Операция помогла многим женщинам пережить роды, однако не была очень популярна, потому что пары хотели иметь возможность рожать больше одного ребенка.
Через год немецкие акушеры Рудольф Керер и Макс Зенгер разработали технику наложения швов для предотвращения кровотечения. Зенгер делал шов вертикально, а Керер — горизонтально. Их разработки привели к тому, что смертность от родов к 1890-м годам впервые упала ниже 20%. Споры о том, как лучше накладывать швы, продолжались вплоть до начала XX века.
Загадочная история первого хирурга
Одну из первых зарегистрированных благополучных операций провел британский военный хирург Джеймс Барри в начале XIX века. Однако уже после его смерти выяснилось, что на самом деле Джеймс Барри всю жизнь был переодетой в мужчину женщиной по имени Маргарет Энн Бакли. Так как в медицинских университетах в то время могли учиться только мужчины, ради поступления Энн переоделась в мужскую одежду и сдала экзамены под выдуманным именем. До конца жизни никто не знал ее настоящего имени и пола — даже лечащий врач.
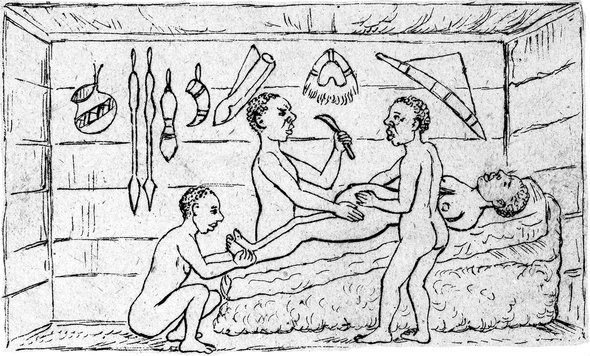
Уганда: кесарево сечение с банановым вином
Британский путешественник Роберт Фелкин в XIX веке видел кесарево сечение, которое проводили жители Уганды. Целитель напоил роженицу банановым вином, а потом им же очистил руки и живот женщины. Он сделал надрез посередине живота и с помощью прижигания останавливал кровотечение. Врач массировал матку, чтобы она активнее сокращалась. После операции рану на животе зашили железной иглой и перевязали нитью из корней растений.
Так как женщина после операции чувствовала себя хорошо, Фелкин решил, что этой практикой пользовались регулярно. Записи о похожих родах с использованием растительных средств сохранились в Руанде и Танзании. В то время как в остальном мире медицинское образование могли получить только мужчины, здесь кесаревым сечением регулярно занимались женщины.
XX век: локальная анестезия и только поперечные разрезы
В 1926 году профессор акушерства из Глазго Манро Керр вновь ввел поперечный разрез вместо продольного — выяснилось, что такие разрезы заживают быстрее, чем вертикальные, и уменьшают вероятность разрыва матки. Его идеи заставили многих переосмыслить кесарево сечение: раньше специалисты говорили пациенткам, что после проведения операции естественные роды уже невозможны. Этот миф был популярен вплоть до конца XX века. Современные специалисты опровергают это утверждение.
Наше время: 20% всех родов и контроль ВОЗ
Сегодня кесарево сечение используется, если есть определенные медицинские показания или роженица настаивает на этом по другим причинам. Например, переживает из-за боли во время родов.
В 2015 году ВОЗ рекомендовала странам следить, чтобы количество таких родов не превышало 10%, потому что кесарево сечение может привести к осложнениям болезней, инвалидности и даже смерти. Усиливается эта вероятность, если операция проводится без качественного оборудования и в небезопасных условиях. Тем не менее некоторые страны превышают показатель ВОЗ — это Бразилия, Турция, Кипр, Египет. В 2018 году больше всего операций такого типа проводили в Доминикане: там с помощью кесарева сечения извлекали каждого второго ребенка.
Медицинские организации ежегодно советуют женщинам выбирать естественный процесс родов, если нет необходимости в обратном, и напоминают о рисках операции. Например, об инфекциях. Однако некоторые исследования доказывают, что кесарево сечение так же безопасно, как и вагинальные роды.
Согласно последним исследованиям ВОЗ, примерно 21% всех родов в мире проходят с помощью кесарева сечения. Ученые предсказывают, что эта цифра продолжит расти и к 2030 году треть операций будет проходить именно таким образом.
Что такое кесарево сечение
И почему это не «легкий способ родить»
В 2016 году мне сделали экстренное кесарево сечение.
Все пять дней до выписки меня и других женщин, которым понадобилась операция, врачи называли «кесарками», а наших малышей — «кесарятами».
Я к операции совсем не была готова: беременность протекала отлично. Почти полгода после кесарева я боролась с разными мыслями, прошла через стадии «я не настоящая мать» и «мне стыдно перед ребенком», завидовала знакомым, которые родили сами. К счастью, теперь все это позади.
В статье расскажу о том, что такое кесарево сечение, как его делают и как проходит восстановление.
Что такое кесарево сечение
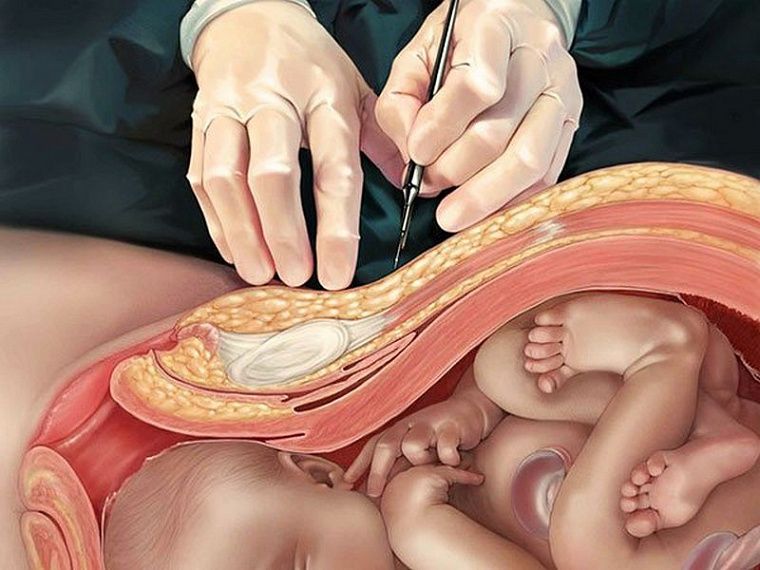
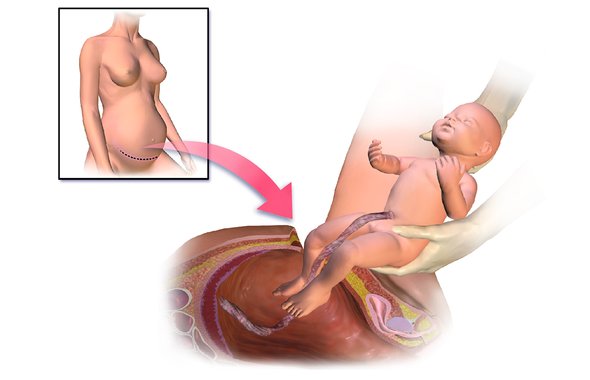
Кесарево сечение — это тоже роды, только оперативные. И оперативность здесь не про время, а про операционное вмешательство. В отличие от естественных родов, когда женщина рожает ребенка сама через потуги, во время кесарева врач делает скальпелем разрез на животе и через него достает ребенка из матки.
Изначально кесарево сечение проводили, чтобы спасти ребенка, если мать умирала в родах. Эта операция упоминается даже в греческих и римских мифах — даже само название пошло, по одной из версий, от римского закона, по которому похоронить беременную женщину можно было только после того, как из ее живота вынут ребенка.
Методическое письмо Минздрава РФ о классификации кесарева сеченияPDF, 2,98 МБ
В наши дни кесарево стало довольно обыденной ситуацией: в России так заканчиваются примерно каждые третьи роды.
Кому делают кесарево сечение
Кесарево сечение бывает плановым и экстренным. Плановое так называется потому, что о нем женщина и врач знают заранее, при этом договариваясь о конкретной дате.
Причин для операции много. Вот некоторые из них.
Тазовое предлежание ребенка. Это ситуация, когда плод в животе матери лежит ножками или ягодицами вниз и никак не может перевернуться. В российских клинических рекомендациях говорится, что тазовое предлежание плода с массой более 3600 г — прямое показание к кесареву сечению. Конечно, естественные роды в таких случаях возможны, но риски для матери и ребенка слишком велики, поэтому врачи предпочитают делать кесарево. Существуют и другие неправильные положения плода, которые служат показаниями к операции.
Проблемы со здоровьем у матери. К ним относятся, например, сердечно-сосудистые заболевания или проблемы с позвоночником. В подобных ситуациях период потуг может стать для женщины смертельно опасным. Также показанием к кесареву могут быть миома, новообразование на шейке матки или ее деформация после пластических операций — например, после ушивания сильных разрывов во время предыдущих родов.
Анатомически узкий таз. Это ситуация, когда размеры костей таза у женщины меньше, чем нужно для нормальных родов. В обычной жизни это не причиняет неудобств, а вот в родах может стать серьезной проблемой: головка ребенка не пройдет через сильное сужение. Именно поэтому уже при постановке беременных на учет гинекологи обязательно замеряют внешние размеры таза и по специальной формуле рассчитывают внутренние.
Сюда же относятся и другие ситуации, которые в клинических рекомендациях называются «плодово-тазовыми диспропорциями»: например, деформация костей таза или несоответствие размеров таза матери и плода.
Предлежание плаценты. У некоторых женщин плацента располагается в нижней части матки и перекрывает собой внутренний зев — проще говоря, перегораживает «выход» для ребенка.
Предыдущее кесарево. Вообще, ситуаций, когда после кесарева сечения женщина рожает ребенка естественным путем, довольно много. Однако так может получиться не всегда.
Что касается экстренного кесарева сечения, тут причинами служит все, что угрожает жизни женщины и ребенка. Это, например, отслойка плаценты, автомобильные и иные аварии, недостаток кислорода у ребенка, остановка родовой деятельности после ее начала.
Мой опыт. Мне сделали экстренное кесарево на 41 неделе беременности, на тот момент я уже полторы недели как перехаживала планируемую дату родов. Причиной операции стал клинически узкий таз: его размеры были в норме, но ребенок все равно не смог бы пройти. Как потом объяснила врач, мой сын решил упереться лбом в кости таза, тогда как обычно дети рождаются затылком вперед, прижав при этом подбородок к груди.
Моей подруге экстренное кесарево сделали на 37 неделе из-за эклампсии — серьезного осложнения, которое часто проявляется отеками и очень высоким давлением, угрожая сразу двум жизням. Причины этого состояния до сих пор плохо понимают — в Германии, где живет моя подруга, эклампсию даже называют «отравлением беременностью».
Могут ли провести кесарево по желанию женщины?
В некоторых странах, например в США, оперативное родоразрешение может быть проведено без учета медицинских показаний — просто по желанию женщины. Местная ассоциация акушеров и гинекологов просит принимать решения взвешенно, но на такие роды приходится около 2,5% случаев из всех кесаревых сечений.
Как и при любой операции, необходимо учитывать риски и осложнения. Кесарево сечение требует более длительного пребывания в больнице, имеет собственные риски, связанные с обезболиванием, кровотечением, тромбозами, травмой кишечника или мочевого пузыря. Рубец на матке осложняет течение следующей беременности, создавая угрозу разрыва матки во время беременности и родов.
Несмотря на то что естественные роды после предыдущего кесарева возможны, на практике создается «эффект домино»: кесарево порождает кесарево, а два кесарева — третье кесарево. С каждым разом риски увеличиваются все сильнее, поэтому «кесарево по желанию» — не лучший вариант для женщин, которые хотят иметь много детей.
В России официально нельзя сделать кесарево просто потому, что так хочется. Список показаний к нему строго определен федеральными клиническими рекомендациями.
Как подготовиться к операции
Кесарево сечение, как и любая другая полостная операция, проводится натощак. При плановом кесаревом должно пройти минимум восемь часов после приема пищи и два часа после питья воды. В России еще часто ставят клизму для очищения кишечника, хотя я нашла исследование о том, что перед плановым кесаревым это не обязательно.
Накануне операции делают общий анализ крови, оценивают ее группу, резус-фактор и свертываемость. Обязательно нужно провериться на ВИЧ, сифилис и гепатит B. Также накануне к женщине в палату приходит анестезиолог. Он подробно расспрашивает пациентку о травмах, заболеваниях, аллергии на лекарства и не только. Эта информация нужна специалисту для того, чтобы подобрать наиболее безопасный вид анестезии.
После беседы доктор подписывает с пациенткой добровольное информированное согласие на медицинское вмешательство. Этот документ не снимает с врачей ответственность, а лишь подтверждает, что пациентка поняла суть процедур — обезболивания и самой операции — и согласна с ними.
В моей ситуации с экстренным кесаревым подготовки не было вообще. Когда у меня в десять вечера отошли воды, медсестра взяла анализы крови, поставила клизму. Во время схваток врач несколько раз проводила осмотр и ставила датчики КТГ. То ли проблем не было видно, то ли мне о них не сообщали, но до семи утра я все еще готовилась к естественным родам. Потом пришла заведующая отделением, провела осмотр, изучила данные КТГ и в итоге объявила: «Даю ребенку три часа. Если не повернется как надо, будем кесарить».
Какую анестезию делают при кесаревом
При кесаревом сечении возможны два вида анестезии: общая и регионарная. Врач обязан выяснить наличие противопоказаний к обеим: если у пациентки имеются противопоказания к общей, делают регионарную — и наоборот.
Под общим наркозом пациентка спит и не знает, что происходит. А действие регионарной анестезии распространяется только на часть тела, то есть женщина во время операции находится в сознании и может сразу увидеть ребенка. Общий наркоз обычно применяют в экстренных случаях или тогда, когда пациентка без сознания. Противопоказаний к наркозу почти нет, но вот восстановление от него может быть долгим и тяжелым, оно часто сопровождается тошнотой, болями в мышцах и спутанностью сознания.
Регионарную анестезию делят на два подтипа — эпидуральную и спинальную. В обоих случаях врач использует тонкую иглу, чтобы сделать укол в районе позвоночника. Отличаются они тем, куда именно проходит игла: в эпидуральное пространство или в спинномозговую жидкость. Эпидуральная анестезия начинает действовать примерно в течение 20 минут, спинальный анестетик работает быстрее.
У регионарной анестезии больше противопоказаний, чем у общей: к ним относятся травмы позвоночника или проблемы с давлением у матери, кислородное голодание плода. Тем не менее при кесаревом ее применяют гораздо чаще: местная анестезия безопаснее для пациентки и рекомендована многочисленными протоколами по всему миру. Например, только в США в 95% родов используют именно этот вариант.
Может ли женщина сама выбрать вид анестезии
Если кратко, то может. Однако если противопоказаний нет, врач в первую очередь будет рекомендовать пациентке спинальную анестезию — она имеет самые низкие риски осложнений.
Если пациентка по каким-то личным причинам отказывается от спинальной анестезии и выбирает общую, она имеет на это полное право согласно ст. 20 ФЗ РФ «Об основах охраны здоровья граждан» (№ 323). При этом женщина должна понимать все возможные риски и осложнения, а также обязана подписать информированное добровольное согласие на проведение общей анестезии и отказ от спинальной.
Как обычно проходит операция
Обычно операция кесарева сечения длится около 40 минут. В ней участвуют несколько акушеров-гинекологов с ассистентами, команда анестезиологов, педиатр или неонатолог — врач, который оценивает состояние новорожденного.
Медсестра ставит мочевой катетер — специальный мешочек со шлангом, благодаря которому в мочевом пузыре не будет скапливаться жидкость. Полный мочевой пузырь может помешать хирургам во время операции, а при случайном разрезе создает высокий риск инфицирования брюшной полости.
Анестезиолог проводит обезболивание, после чего операционная бригада может начинать работать. Кожу обрабатывают антисептиком и затем делают первый внешний разрез по брюшной стенке. В акушерской технике существует несколько видов, но в целом их можно разделить на два больших типа — поперечный, то есть горизонтальный, и вертикальный.
Если кесарево сечение проходит планово и жизни пациентки ничего не угрожает, врачи предпочитают делать поперечный разрез кожи. Такой занимает чуть больше времени, но он менее опасен в плане инфекций. А еще рубец от горизонтального разреза впоследствии лучше смотрится.
Кожу и все слои тканей живота под ней раздвигают и делают разрез на матке — их тоже существует несколько разных. Ребенка извлекают, отсекают пуповину и передают неонатологу на обследование.
Хирурги в это время продолжают работу. Если при естественных родах плацента через некоторое время рождается сама, то при кесареве ее приходится извлекать врачам. Если внутри матки останется хоть маленький кусочек плаценты, велика вероятность послеродового кровотечения и воспаления.
После успешного извлечения ребенка и плаценты матку и все последующие слои вплоть до кожи ушивают в обратном порядке, для этого используют саморассасывающиеся нити или специальный хирургический клей. Иногда кожу могут скрепить при помощи металлических скоб или нерассасывающихся нитей, но их потом придется отдельно снимать. А еще в некоторых исследованиях говорится, что применение скоб порой чревато риском раневых осложнений.
Иногда женщине только показывают ребенка, иногда дают подержать или приложить к груди сразу в операционной: все зависит от внутренних правил конкретного роддома.
Безопасно ли кесарево для ребенка
Ситуации бывают разные, иногда кесарево действительно безопаснее для ребенка. Например, недоношенных младенцев извлекают из матки в целом плодном пузыре — это очень сложная и тонкая процедура.
В других случаях малышу важно пройти родовой стресс: это повышает его адаптивные способности. Именно поэтому сейчас рекомендуют проводить плановые операции только после начала родовой деятельности — чтобы дать малышу «порожаться». При прохождении через родовые пути матери идет заселение организма ребенка материнской лактофлорой. Сейчас даже проводятся исследования: стоит ли смазывать новорожденных, родившихся через кесарево, вагинальными выделениями матери, насколько эта имитация адекватна.
Бытует мнение, что головы детей, которые родились разными способами, отличаются. Это не совсем так. У новорожденных, родившихся естественным путем, поначалу действительно характерная форма головы — ее называют родовой опухолью. Однако эти изменения быстро проходят, и в будущем головы малышей не отличаются.
Как мне делали кесарево сечение
Анестезиолог, который пришел ко мне в день родов, быстро опросил меня и сказал, что анестезия будет спинальной. Тут же дал подписать какую-то бумагу — видимо, согласие на операцию и на обезболивание. Я честно не помню, что там было: после десяти часов схваток мне казалось, что я готова подписать дарственную на квартиру, лишь бы все это уже скорее закончилось.
В операционной пришлось полностью раздеться и залезть на стол. Анестезиолог велел лечь на бок и что-то нарисовал на позвоночнике — видимо, наметил место будущего укола. Сам укол я не почувствовала, было лишь ощущение легкого покалывания.
Потом мне разрешили лечь на спину, а руки закрепили на специальных подставках слева и справа. К пальцу анестезиолог подключил пульсоксиметр, на руку надел манжету для измерения давления, а в нос поставил трубочки с кислородом, чтобы мне было легче дышать. Медсестра ввела в уретру мочевой катетер.
Мне было очень страшно, больше всего я не хотела смотреть, как будет проходить операция. Закрыла глаза и тут же получила нагоняй от анестезиолога: «Я должен видеть твое состояние». В это время медсестра поставила в районе груди шторку — как раз для того, чтобы я ничего не видела.
Ногам стало очень тепло — анестезиолог сказал, что это начала действовать анестезия, и дал команду хирургам, что «мы готовы». Сейчас, когда я пишу эту статью, прочитала, что готовность могут проверить кусочком льда или зажимами, которыми слегка щипают кожу.
Во время операции мне почему-то очень хотелось говорить-говорить-говорить. Кажется, я рассказала анестезиологу всю свою биографию. Врач в это время смотрел на значения приборов и рассказывал мне о действиях хирургов: «Вот, сейчас достанут малыша. Сейчас закричит. У тебя мальчик!»
Сейчас я уже не помню первого крика ребенка. Зато четко запомнила его внешне: сына пронесли мимо — отчего-то кожа у него была сине-фиолетового оттенка. Позже малыша умыли, показали мне и дали поцеловать в лоб. Приложить к груди не предложили, а я тогда и не знала, что так вообще можно.
Как прошли сутки в реанимации
Сразу после операции меня отвезли в палату реанимации. Сына забрали в отделение для новорожденных — это я уже узнала через несколько часов, когда ко мне пришла неонатолог и спросила согласие на прививки.
Помню, что голова была очень туманной: видимо, сказались усталость от десятичасовых схваток и действие анестезии. Я не спрашивала, где мой ребенок и куда его унесли. Мне было важно знать только одно: не забыла ли я свои тапочки в дородовой палате. Сейчас это кажется смешным и страшным одновременно.
В реанимации мне поставили капельницу с физраствором и велели спать. Спорить я не стала. Или не успела — заснула.
Еще надо было пить много воды: вероятно, чтобы восполнить потерю крови. Воду мне тоже передали родные. Врач посоветовал покупать бутылочки по 0,25 л: пить лежа из «полторашки» сложно и неудобно. Реанимационная медсестра раз в 40 минут подходила к каждой пациентке в палате и напоминала о том, что надо попить. В конце дня она записала в тетрадку количество выпитого и насколько наполнился пакет мочеприемника.
Около десяти вечера объявили отбой. Я четко запомнила, что в голове тогда пронеслась мысль: «Это моя последняя спокойная ночь на ближайший год. Надо поспать».
Как проходило восстановление
На следующее утро меня уже перевели в послеродовое отделение. Я чувствовала себя прекрасно, готова была прыгать по палате.
В роддоме я провела после кесарева пять дней: в пятницу меня прооперировали, а во вторник выписали. Начиная с субботы делали уколы окситоцина — гормона, который помогает матке сокращаться, а заодно стимулирует выработку молока. Уколы были очень болезненные — ягодица потом болела еще недели три.
Еще в роддоме мне один раз сделали перевязку. В операционной на рану, конечно, наложили повязку, но ведь кесарево было экстренное, поэтому хороших послеоперационных пластырей у меня не оказалось. Повязка представляла собой марлечку, смоченную чем-то розовым. Снимать такую со шва было не очень приятно: ткань прилипла ко шву.
Мне все швы сделали саморассасывающимися нитями, снимать их не понадобилось. В день выписки сделали только УЗИ, чтобы убедиться, что все хорошо заживает и не кровит.
Какие существуют ограничения по половой жизни и следующей беременности
Если все прошло штатно, выписка из стационара после кесарева происходит уже на четвертые-пятые сутки. Первый послеродовой визит в женскую консультацию следует планировать в течение двух недель после выписки.
Возобновить половую жизнь можно через четыре-шесть недель после операции, но лучше перед этим еще раз показаться врачу и обсудить вопросы контрацепции.
Если планируете новую беременность, то не забывайте про безопасный интервал. Оптимальный перерыв между родами должен составлять около двух с половиной лет — разные протоколы приводят чуть разные цифры. Впрочем, эти данные схожи с рекомендациями по естественным родам.
Если от родов через кесарево до нового зачатия прошло менее шести месяцев, то при следующей беременности возникает риск разрыва матки. Если менее 12 месяцев, велики шансы на предлежание и отслойку плаценты.
Какие могут быть осложнения после кесарева
Хоть кесарево и стало обыденным делом, неправильно думать, что это лишь «легкий способ родить». Это настоящая полостная операция, которая гораздо опаснее естественных родов.
Бывает, что после кесарева сечения у женщины развиваются осложнения. Одно из них — эндомиометрит, воспаление слизистой оболочки матки.
У женщин после кесарева высокий риск тромбоза ног. Это происходит от того, что анестезия ослабляет и расширяет сосудистые стенки, кровоток замедляется. Именно поэтому на плановое кесарево врачи рекомендуют надевать специальные компрессионные чулки, они поддерживают нужный уровень кровотока.
Иногда после кесарева у женщин бывают проблемы с началом лактации — это связано с тем, что гормоны в такой ситуации начинают работать чуть иначе, чем при естественных родах. К счастью, у меня такой проблемы не возникло: молоко пришло уже на третий день.
У малышей, которые родились через кесарево, может немного отличаться микрофлора кишечника. Когда ребенок рождается естественным путем, часть микроорганизмов он получает из родовых путей матери. При кесареве этого не происходит, поэтому у таких детей могут раньше начаться младенческие колики.
Даже после обычных родов женщине первые несколько месяцев не рекомендуется поднимать тяжести больше пяти-шести килограммов — примерный вес младенца в зимнем комбинезоне. В послеродовой период это может привести к кровотечениям, а в случае с кесаревым — даже к разрыву швов.
Я спустя полтора месяца после родов заметила, что около шва появились три красных гнойничка. Дико испугавшись, записалась к первому попавшемуся гинекологу. УЗИ мягких тканей показало, что со швом все в порядке, а из гнойничков позже вылезли небольшие кусочки нитей, которые еще не успели рассосаться. Врач сказала, что такое иногда бывает и бояться не стоит — шов не разойдется. Так и случилось, все быстро зажило.
Но тревог мне и так хватило. Дело в том, что во время операции сыну случайно сделали большой порез в сантиметре от глаза и еще один на голове. К счастью, в течение полутора месяцев они зажили и сейчас совсем не видны.
Как я справлялась с психологическим давлением
Как-то я наткнулась на сравнение женщин, которые родили через кесарево, с теми, кто оставляет детей в роддомах. Некоторые люди вешают на таких мам клеймо «ненастоящая мать» и упрекают: «Даже родить не смогла, как воспитывать-то будешь?»
Уверенности в себе такие слова, мягко говоря, не прибавляют. Некоторых женщин и так не покидает чувство стыда, что они якобы «потеряли контроль» и что ребенка им «достали уже готового».
Так недалеко и до послеродовой депрессии. Вот ее основные признаки: подавленное состояние, отсутствие интереса к ребенку или слишком сильные переживания за него, невозможность и нежелание получать от жизни удовольствие, плаксивость, нарушение аппетита. Послеродовая депрессия крайне опасна, и ее нельзя оставлять без внимания, особенно если симптомы повторяются регулярно.
Если вы заметили у себя или знакомой женщины, которая недавно родила, такие признаки, важно обратиться к психологу или психотерапевту. Специалист сделает тесты на определение уровня депрессии, возможно, направит на анализы, а в экстренных случаях даже предложит медикаментозное лечение в условиях стационара. Увы, в интернете встречаются истории о суициде недавно родивших женщин.
К счастью, я со своими переживаниями смогла справиться сама, хоть они ко мне приходили периодически на протяжении полугода. Переключателем работала мысль о том, что роды прошли хорошо и что непонятно, как бы сложилась ситуация, не проведи врачи кесарево. Мой сын получил оценку 8/8 по шкале Апгар, а это хорошая и высокая цифра.
Как оформить больничный после кесарева
Кесарево сечение считается осложнением родов. Из-за него отпуск по беременности и родам продлевают на две недели. В больничном листе при этом ставится дополнительный код 020.
Мне больничный оформили в роддоме до выписки. В нем указали этот дополнительный код и новый срок выхода на работу. На новом больничном написали, что он — продолжение предыдущего.
Сколько стоит кесарево сечение
Я за кесарево сечение ничего не платила. Эта операция входит в список тех, что делают по ОМС. Однако если женщина заключает платный контракт на роды, оперативное вмешательство оплачивается отдельно, такие программы стоят дороже. Вот несколько примеров.