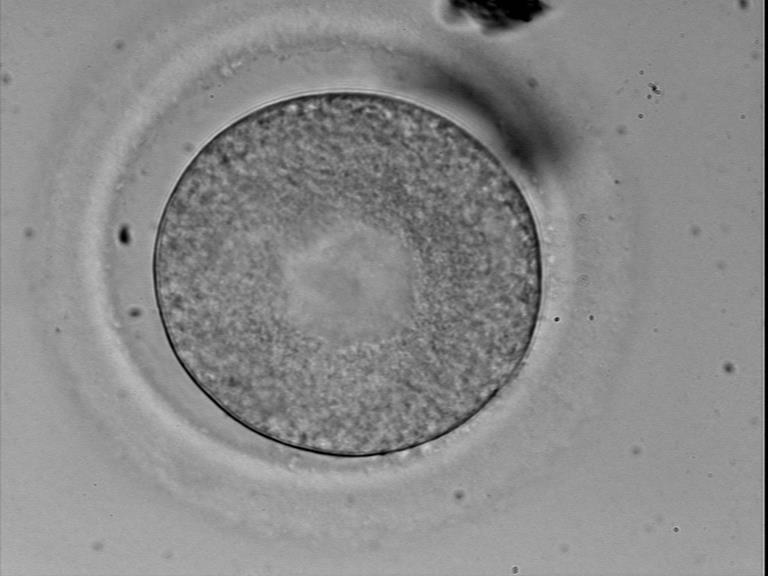
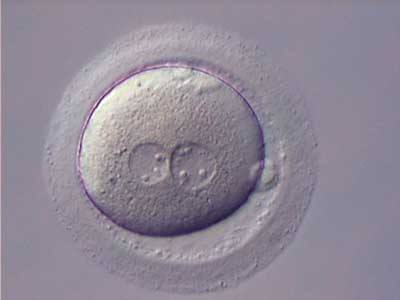
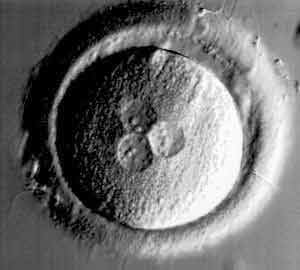
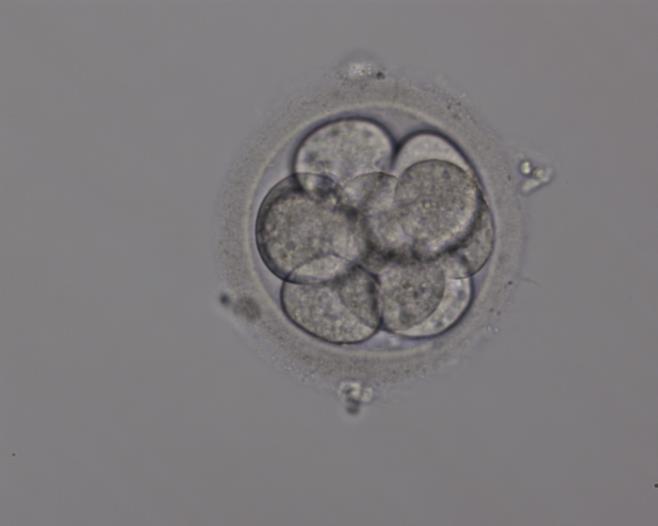
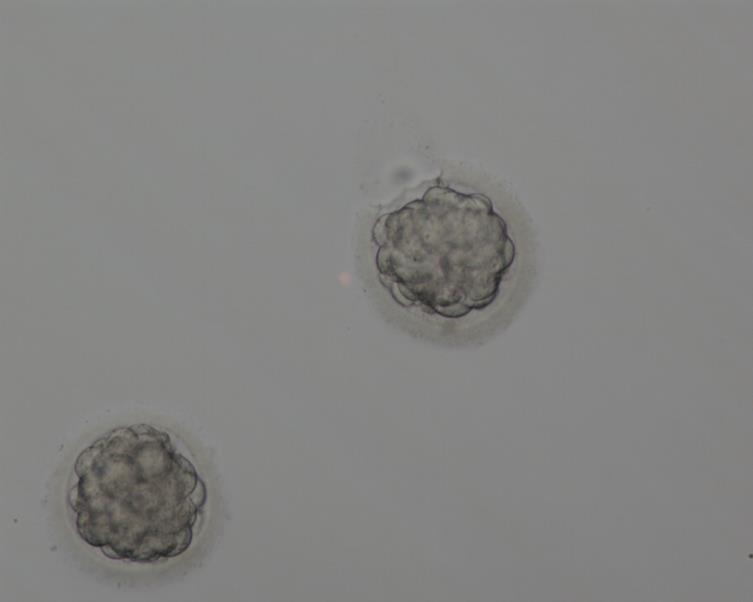
эмбрион плохого качества прижился
Снова о качестве эмбрионов
Вы читали уже в моем посте о том, что градация эмбрионов является субъективной оценкой и до сих пор нет четких универсальных рекомендаций, как правильно оценивать качество эмбрионов. Естественно, мы привыкли делить их на хорошего и плохого качества. Но что мы понимаем под качеством?
У эмбрионов, возрастом до 3 дней, количество клеток незначительное – до 12. Качество эмбрионов определяется условно по уровню фрагментации и симметрии. Что это значит? Часть клеток могут быть в виде «кусочков» (фрагментов). Чем больше фрагментация, тем хуже качество. Фрагментацию определяют в %.
С 5 дня учитывается количество клеток и как они «упакованы» внутри и с наружи. И здесь условно эмбрионы оценивают как класса А, В и С. Самые плохие – С. Более детальная градация имеет небольшое практическое значение.
Что делать, если эмбрионы не наилучшего качества? Выбрасывать? Сохранять? Оказалось, что, если лучшего нет, то их все равно нужно переносить, а не выбрасывать. Уровень успешной имплантации наполовину меньше, чем у эмбрионов хорошего качества, но все же пара может получить желанного ребенка. Конечно, уровень выкидышей с такими эмбрионами выше, но ни один врач не скажет, какой эмбрион приживется, а какой нет.
Таким образом, не отчаивайтесь, если не все ваши эмбрионы хорошего качества и не спешите отказываться от «слабеньких».
Нет беременности при ЭКО? Разберемся в причинах.
Цикл ЭКО это многоэтапный процесс. И от того, как протекает каждый этап, зависит исход всей программы. Чтобы ЭКО завершилось успешно и наступила беременность, необходим ряд условий:
И все же остается открытым вопрос: «Почему не каждый эмбрион при ЭКО становится плодом?»
Современные репродуктивные технологии позволяют вырастить эмбрион в лабораторных условиях, но до сих пор нет точных данных, что происходит во время имплантации эмбриона в матку?. При имплантации мы не знаем, какой эмбрион станет сначала плодом, а потом ребенком, и это приносит много разочарований, как врачу, так и пациенту.
Как регулируется и происходит имплантация, остается загадкой, но стоит отметить, что у абсолютно здоровой супружеской пары при естественном зачатии всего 20-25% вероятность зачать ребенка в каждом менструальном цикле. Ответственность за такую низкую эффективность несет как сам эмбрион, так и нарушения во взаимодействии эмбрион-эндометрий. Сегодня известно, что одной из главных причин неудачной имплантации являются генетические патологии эмбриона. Именно имплантация является основным фактором, ограничивающим эффективность ВРТ.
Если беременность не наступила после первой попытки ЭКО, то это еще не конец пути – это только его начало! После неудачного цикла ЭКО обязательно необходимо встретиться с врачом и проанализировать все этапы. Важно при этом не менять врача или клинику, так как Ваш доктор уже знает особенности вашего здоровья и подберет оптимальную тактику лечения.
При анализе неудачной попытки ЭКО врач уделяет особое внимание качеству эмбрионов и эндометрия, а также другим важным моментам:
Причины неудач ЭКО
Эмбрионы могут быть удовлетворительного качества ввиду плохого качества полученных женских клеток, а также по причине низкого качества спермы.
Для успешной имплантации перенесенного эмбриона необходимы нормальная структура и размер эндометрия.
Если у женщины были оперативные вмешательства в матку (аборты, чистки, роды, гистероскопии с диагностическим выскабливанием), то могут быть скрытые признаки воспалительного процесса в матке.
Воспаление в трубах оказывает токсическое действие на имплантирующийся эмбрион, и даже если беременность наступает, обычно под воздействием токсинов происходит гибель эмбриона на ранних сроках.
Многие женщины после удаления труб получили положительные результаты ЭКО.
При неудачных попытках ЭКО рекомендуется провести кариотипирование супругов
Когда нет явных признаков неудач
ЭКО, врач рекомендует провести исследование иммунитета.
Первичное обследование включает:
Совпадение по HLA-антигенам влияет на зачатие и вызывает выкидыши на ранних сроках. Факторы иммунологического бесплодия оказывают своё отрицательное влияние на многие этапы: имплантация эмбриона в слизистую полости матки, формирование плаценты, вынашивание беременности. При обследовании супружеских пар с привычным невынашиванием изучают степень их совместимости по HLA – системе, уровень иммунных NK-клеток. Для лечения иммунологических нарушений используют иммунизацию лимфоцитами мужа. Применение метода иммунотерапии лимфоцитами мужа позволяет провести иммунологическую коррекцию в организме беременной, что, в свою очередь, способствует физиологическому протеканию и вынашиванию беременности.
Причиной неудач может явиться пренебрежение пациентами назначениями лекарств или приобретение просроченных лекарств и в сомнительных местах. Очень важно принимать лекарства в точно назначенное время.
Фертильность женщины после 40 резко снижается (по статистике частота наступления беременности 2-10%).
Возраст мужчины влияет на качество эмбрионов. Возраст мужчины (старше 39 лет) ассоциируется с увеличением частоты фрагментации, плохим качеством эмбрионов и соответственно играет роль в снижении частоты наступления беременности у пар, участвующих в программе ИКСИ/ЭКО
Необходимо посмотреть гемограмму и, если есть изменения, пройти курс лечения.
Даже если беременность не наступила с первой попытки ЭКО, вы прошли этот путь, вы сделали шаг навстречу мечте, знаете, что вас ждет в будущем и можете принять решение о дальнейших усилиях забеременеть и повторить попытку ЭКО для достижения поставленной цели.
Большинство врачей советуют подождать хотя бы один месяц, прежде чем начинать следующий цикл лечения.
В зависимости от результатов предыдущего цикла, врач может изменить схему лечения. Если не произошло оплодотворение, вам может потребоваться ИКСИ. Если качество яйцеклеток было плохим, врач может порекомендовать использование донорских яйцеклеток. Однако, если результаты предыдущего цикла были удовлетворительными, врач может порекомендовать повторить ту же самую схему лечения: все, что требуется многим пациентам для успеха в цикле ЭКО – это время и еще одна попытка. Будьте здоровы и идите к своей цели шаг за шагом.
Для справки: Ограничений по количеству циклов ЭКО –нет. Известны случаи, когда пары прошли более 20 циклов и получили желаемый результат- стали счастливыми родителями. Возможность и необходимость ЭКО определяет врач репродуктолог и эмбриолог.
С каждым последующим циклом ЭКО возрастает вероятность беременности.
Маркина Ольга Валерьевна
Эмбриолог клиники репродуктивного здоровья «Клиника 9», кандидат медицинских наук, врач высшей врачебной категории.
ЕСТЬ ПРОТИВОПОКАЗАНИЯ. ТРЕБУЕТСЯ КОНСУЛЬТАЦИЯ СПЕЦИА
Неудачи ЭКО: эмбриологический этап

У пациенток младше 35 лет, довольно редко, но также возможно получение яйцеклеток низкого качества. В таких ситуациях крайне сложно ответить на вопрос, с чем может быть это связано, но, как правило, с генетикой, с гормональной стимуляцией, эндометриозом, с различными эндокринными нарушениями (особенно часто с ожирением).
Сейчас активно ведутся исследования по изучению данного фактора бесплодия. Но, к сожалению, пока они не завершены и не имеют практического значения.
В случае установления ооцитарного фактора (а понять это возможно только при получении ооцитов при пункции фолликулов) предлагается замена протокола гормональной стимуляции, переход на ЭКО в естественном цикле. При неэффективности этих схем, переход на ЭКО с донорскими ооцитами.
Плохое качество сперматозоидов не так прямо связано с возрастом мужчины, больше с различными внутренними и внешними неблагоприятными факторами, но также может быть причиной неудач ЭКО.
2. Неправильное оплодотворение
Пронуклеусы в оплодотворённой яйцеклетке становятся видны через 12-14 ч после проникновения в неё сперматозоида. Через 19-22 часа пронуклеусы исчезают и формируется метафазная пластинка, а ещё через 3-4 часа начинается деление зиготы.
Встречаются следующие патологии формирования пронуклеусов:
— * оплодотворении одной яйцеклетки 2-мя сперматозоидами;
— * формирование 3-го пронуклеуса из материала невыделившегося второго полярного тельца;
— * формирование 3-го пронуклеуса путём аномального формирования ядерной мембраны ;
— реже встречаются >3 pn.
ИКСИ (введение одного сперматозоида в цитоплазму яйцеклетки) не гарантирует правильного оплодотворения. Это объясняется главным образом сохранением второго полярного тела во время второго мейотического деления ооцита. Но 3 pn при этом варианте оплодотворения встречается реже, по разным данным
В неправильном оплодотворении могут играть роль следующие факторы:
— повышенные уровни эстрогенов в стимулированном цикле;
— продолжительность гормональной стимуляции;
— качество ооцита («гигантские» ооциты предрасположены к неправильному оплодотворению);
— поздний репродуктивный возраст женщины (по данным американских учёных H. J. Kang, Z. Rosenwaks частота оплодотворения и 3 pn достоверно выше у пациенток после 39 лет, несмотря на метод оплодотворения)
3. Остановка развития эмбрионов после правильного оплодотворения
В современных эмбриологических лабораториях процесс культивирования эмбрионов отработан до мелочей и тщательно соблюдается: индивидуальное культивирование эмбриона в планшетных инкубаторах; постоянный многоуровневый контроль условий культивирования; своевременная смена питательных сред, если культивирование происходит в двухступенчатых средах.
Поэтому при стабильных условиях культивирования, причину плохого развития остается искать только в качестве самого материала.
На остановку эмбриогенеза влияет качество как самих яйцеклеток, так и качество сперматозоидов.
Как правило, основное влияние на ход эмбриогенеза оказывает возраст родителей. Хотя и в молодом возрасте может наблюдаться снижение качества яйцеклеток, например, при эндометриозе, неясном генезе бесплодия. Причиной могут быть аномалии в хромосомном наборе самих родителей.
Принято считать, что до 3 дня развития эмбрион живет и развивается на материнских запасах, то есть, остановка или ухудшение развития до 3 суток указывает на плохое качество яйцеклетки.
На 3 сутки развития начинает работать сам геном эмбриона. И здесь добавляются факторы, привнесенные в эмбрион сперматозоидом. К сожалению, очень многие отклонения от нормы в качестве сперматозоидов и хроматина внутри них оказывают влияние на развитие эмбриона и могут вызывать анеуплоидии или недостаточность генома эмбриона. Качество конденсации и организации ДНК сперматозоида является важным фактором развития эмбриона, даже при выполнении ИКСИ.
Но есть данные, что некоторое количество материнской мРНК сохраняется до стадии бластоцисты и может также участвовать в остановке развития.
Хромосомные аномалии, несомненно, вызывают большой процент потерь эмбрионов. Генетические факторы регулируют скорость предимплантационного развития эмбриона. Существует тенденция к увеличению количества анеуплоидных эмбрионов с увеличением возраста. Большая часть анеуплоидий летальна для эмбриона на ранних стадиях развития. Но некоторые анеуплоидии не мешают эмбриону стать бластоцистой хорошего качества, например, при трисомии по 21 хромосоме, или синдроме Дауна.
В связи с этим, пациентам позднего репродуктивного возраста рекомендуется проведение предимплантационного генетического скрининга до переноса эмбриона в полость матки.
Кроме того, у пар более молодого возраста, если в нескольких циклах ЭКО при переносе эмбриона хорошего качества на стадии бластоцисты в однородный, достаточной толщины и хорошо кровоснабжающийся эндометрий беременность не наступает, необходимо выполнение предимплантационного генетического скрининга на все хромосомы. И, соответсвенно, переносить в полость матки эмбрион только с полным хромосомным набором.
Под микроскопом эмбриолога. Эмбриологический этап в процедуре ЭКО.
Кто такой эмбриолог
Знакомьтесь – эмбриологи. Редкие и уникальные кадры, биологи по образованию. Именно они работают над тем, чтобы «чудо» случилось – оплодотворение и зарождение эмбрионов. Это они оценивают качество эмбрионов и принимают решение: из какого эмбриона получится ваш малыш. Это высококвалифицированные специалисты, которые не только работают день и ночь, но и постоянно учатся, перенимая новые тенденции в науке.
Как развивается эмбрион
В первый день после пункции яйцеклетка превращается в зиготу. Возможно, многие помнят этот термин из школьной биологии. На этом этапе мы видим двойной набор хромосом – 23 хромосомы женщины и 23 хромосомы мужчины. Если образовались два шарика – пронуклеусы – значит, оплодотворение прошло хорошо.
После этого, ночью, происходит первое дробление клетки. Второе, утреннее дробление эмбриологи начинают активно наблюдать. На этот момент они уже видят четырехклеточный эмбрион. На третьи сутки – восьмиклеточный эмбрион. Все эти дни с эмбриона не сводят глаз. Ведь его поведение учитывается при оценке.
На четвертые сутки 10-16 клеток эмбриона сливаются воедино, образовалась морула. И вот, наконец-то, пятый день – бластоциста. Эмбрион, который готов к переносу. Ведь на пятый день он уже имеет сложную структуру, состоящую из 128 клеток. На этой стадии эмбрион обладает наибольшей способностью к имплантации, так как уже преодолел препятствия, возникающие на разных стадиях дробления.
Три или пять дней?
Мы культивируем эмбрионы пять дней. Это очень дорогое удовольствие: гигантская нагрузка на эмбриологическую службу, постоянная смена дорогостоящих сред. Задействовано много инкубаторов. Ведь моделируется маточная труба, она вырабатывает различные вещества, которые эмбриологи заменяют специальными средами.
Если в результате стимуляции у нас получилось много яйцеклеток, то эмбрион будет всегда переноситься на пятые сутки. Эмбриологи дают развиться эмбрионам, чтобы выбрать самого сильного. Ведь если эмбрион дожил до 5 дней в искусственной среде, вероятность того что он приживется в матке возрастает.
В тех случаях, когда было получено не много клеток, и созревает только один эмбрион – может быть принято решение о переносе на третий день. Так специалисты дают возможность эмбриону дозреть в матке, пытаясь всеми силами увеличить шансы на беременность.
Предпочтение отдается все-таки переносу на пятый день, потому что на пятый день остаются самые жизнеспособные эмбрионы. Слабые эмбрионы погибают между третьим и пятым днем.
Пять дней – это целая жизнь для эмбрионов, за этот период они постоянно меняются. На третий день он может казаться качественным, а к пятому дню все может кардинально измениться.
Благодаря системе, которая позволяет культивировать эмбрионы пять дней, в случае, если эмбрионы дожили до этого дня – у нас есть гарантии того, что это жизнеспособные эмбрионы.
Самое интересное. Как происходит отбор
Итак, как вы знаете, каждому эмбриону дают оценку. Существует несколько признанных классификаций эмбрионов. В Клинике Нуриевых используется классификация по Гарднеру. Что это такое? Например, возьмем самый лучший эмбрион. Эмбриологи шутливо называют такой эмбрион «отличник» – 5АА. Первая буква показывает качество внутриклеточной массы (ВКМ) – внутренний слой эмбриона, который дает начало плоду. Чем больше внутренняя масса, тем вероятнее – это А, если мельче – B, совсем мало – С.
Вторая буква – оценка внешнего слоя эмбриона – трофобласта. Цифра постоянно меняется, так как эмбрион растет. Цифру можно не писать, она не существенна при оценке.
Получились разные эмбрионы, всем присвоили разные буквы и цифры. Как же эмбриолог будет выбирать? 5АА – базовая система оценки, но она не дает полной информации для выбора эмбрионов.
«Репутация» эмбрионов
Иногда из двух эмбрионов с разными характеристиками, например, 5АА и 5АB, эмбриолог выбирает для пересадки второй эмбрион, с «неидеальными», казалось бы, показателями. Только на первый взгляд показатели «неидеальны», потому что не только качество двух оболочек определяет жизнеспособность эмбриона. Еще один важный критерий – репутация эмбриона. В нашем примере у эмбриона 5АВ она оказалась лучшей.
Репутация эмбриона складывается из множества факторов, полученных в процессе наблюдения за их «поведением» с 1 по 5 день жизни. Учитывается все: какой эмбрион развивался лучше, какой быстрее дробился, как вел себя на каждом этапе – все это в итоге влияет на судьбу эмбриона.
В любом случае, пациенту могут перенести эмбрионы любого класса. Да, эмбрион с показателями АС слабее, чем АА, но у каждого эмбриона, который дожил до пятого дня, всегда есть шанс на дальнейшую жизнь, и из каждого эмбриона может получиться ребенок. Эти показатели лишь первая видимая, но не единственная его характеристика. Окончательную верную оценку эмбриону может дать только специалист эмбриологической лабораторий. Поэтому делать преждевременные выводы, узнавая показатели своих эмбрионов, ни в коем случае нельзя.
Также надо отметить, что качество эмбриона не имеет прямой связи с шансами и исходами беременности. Каждый случай индивидуален.
Заморозка эмбрионов
В первом стимулированном протоколе мы выбираем самые лучшие эмбрионы и переносим их, – остальные эмбрионы замораживаются. Это позволит Вам получить следующую беременность с меньшими финансовыми затратами и без стимуляции в криопротоколе. Еще несколько лет назад после заморозки и разморозки исходы были хуже, чем в свежих протоколах. Сегодня доказано: свежие и замороженные эмбрионы, имеют абсолютно одинаковые шансы. Наука движется вперед и современные среды для заморозки идеальны, и обеспечивают выживаемость эмбрионов свыше 90 процентов.
В нашей Клинике заморозке подлежат только те эмбрионы, которые смогут ее пережить, и соответственно, дать начало беременности уже после разморозки.
У эмбриологов есть четкая сложная инструкция, по которой происходит отбор эмбрионов для заморозки. На решение влияет множество факторов: качество бластоцисты, репутация эмбриона, какой у женщины по счету протокол, какой диагноз и т.д. Принять правильное решение, о том, какой эмбрион замораживать может только эмбриолог.
Как замораживаются эмбрионы? Только методом витрификации. Витрификация – мгновенный способ заморозки, с добавлением специальных растворов – криопротекторов, которые исключают образование кристаллов льда, повреждающих клетки. Механические повреждения сводятся к нулю. Благодаря этому выживаемость эмбрионов составляет более 90 процентов. В нашей Клинике этот метод начал применятся с самой первой заморозки и используется по сегодняшний день.
Вы – наш пациент, и мы заботимся о Вас. И мы знаем, как непросто проходить через протокол ЭКО.
Все те пять дней, которые требуются эмбриону для полноценного развития, Вам хочется знать, что с ним происходит. Мы написали эту статью, чтобы объяснить вам суть этого сложного этапа.
В эмбриологической лаборатории нашей Клиники созданы идеальные условия для культивирования и хранения эмбрионов. Доверьтесь своему врачу и эмбриологам, они помогут вам найти оптимальный вариант.
Помните, что над вашим протоколом ЭКО трудится не только врач, а вся команда Клиники Нуриевых, которая каждый день думает над тем, как сделать ваше лечение комфортным и эффективным. Постарайтесь провести эти дни в приятных эмоциях и просто отдохнуть. Тогда, все вместе, мы обязательно добьемся успеха.
Оценка качества ооцитов и эмбрионов
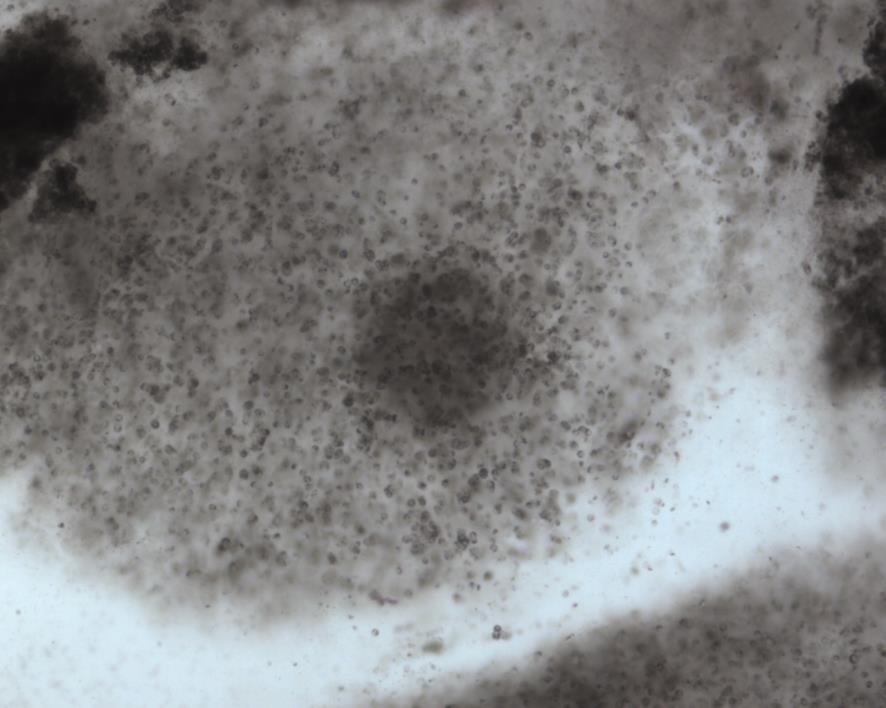
Все пациенты интересуются качеством полученных клеток, а в дальнейшем и качеством эмбрионов. Однако данный вопрос многофакторный и не имеет однозначного ответа. Начнем с начала. Первый вопрос, который задают пациенты, когда к ним в палату после процедуры забора ооцитов приходит эмбриолог, звучит всегда одинаково: «А клетки у меня хорошие?». Хочется сразу заметить, что на этот вопрос очень сложно ответить на данном этапе программы ВРТ. Первичная оценка ооцита основана на непосредственном визуальном анализе морфологии ооцит-кумулюсного комплекса. При получении ооцитов эмбриолог смотрит на клетки через бинокулярный микроском с незначительным уровнем увеличения. Выглядит это вот так:
В данной ситуации оценить детально качество ооцитов не представляется возможным. Эмбриолог может только делать предположения. Поэтому оценка ооцитов на этапе проведения трансвагинальной пункции яичников не проводится.
После забора ооцитов эмбриолог определяется с тем, каким методом проводить оплодотворение полученных клеток.
Метод оплодотворения выбирается на основании показателей мужского материала. Если показатели спермограммы снижены – выбирается метод ICSI. Суть его заключается в том, что эмбриолог очищает ооциты от клеток кумулюса и с помощью специальных инструментов, работая на специальном микроскопе, вводит морофологически хороший, активно-подвижный сперматозоид внутрь клетки. Перед тем как ввести сперматозоид в клетку, его обездвиживают. Данный метод оплодотворения предлагается также парам с бесплодием неясного генеза и пациентам, планирующим проведение преимлантационной генетической диагностики. Помимого этого, ИКСИ может быть проведено по желанию пациента.
При хороших показателях спермограммы проводится оплодотворение методом ЭКО. В чашке со специальной средой соединяют сперматозоиды и ооциты, а оплодотворение происходит естественным способом.
Итак, поговорим более подробно о зрелости и качестве ооцита.
Созревание ооцита до состояния, когда он способен к оплодотворению, происходит в процессе стимуляции суперовуляции, проводимой врачом гинекологом-репродуктологом. Не все ооциты в процессе стимуляции достигают зрелости.
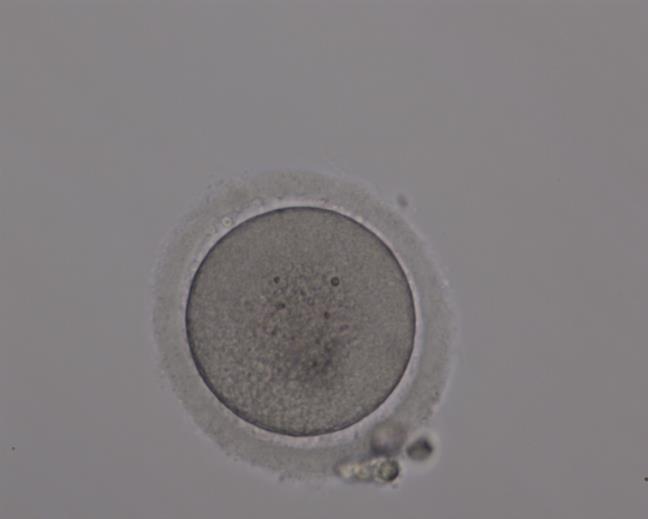
Зрелый ооцит выглядит так
При оплодотворении методом ЭКО такую оценку не проводят. Возможность оценить клетки в данной ситуации возникает только утром следующего дня, а в это время не всегда возможно понять, какими клетки были в момент пункции, т.к. они имеют возможность пройти процесс дозревания в условиях инкубатора.
Что такое качество ооцита
Качество ооцита характеризует внешний вид цитоплазмы, вителлинового слоя, полярного тельца. Гомогенная цитоплазма с однородным цветом и отсутствием гранулярности характеризует хорошее качество ооцита. Вакуоли, темная окраска, всевозможные включения, деформация или гранулярность расцениваются при морфологической оценке качества ооцита как негативные признаки.
Ооцит плохого качества, с гранулированной цитоплазмой и вакуолью большого размера в центре.
Оценка оплодотворения в стадии бластоцисты
Оценка оплодотворения проводится утром следующего за пункцией дня. Этот день считается 1-м днем эмбрионального развития.
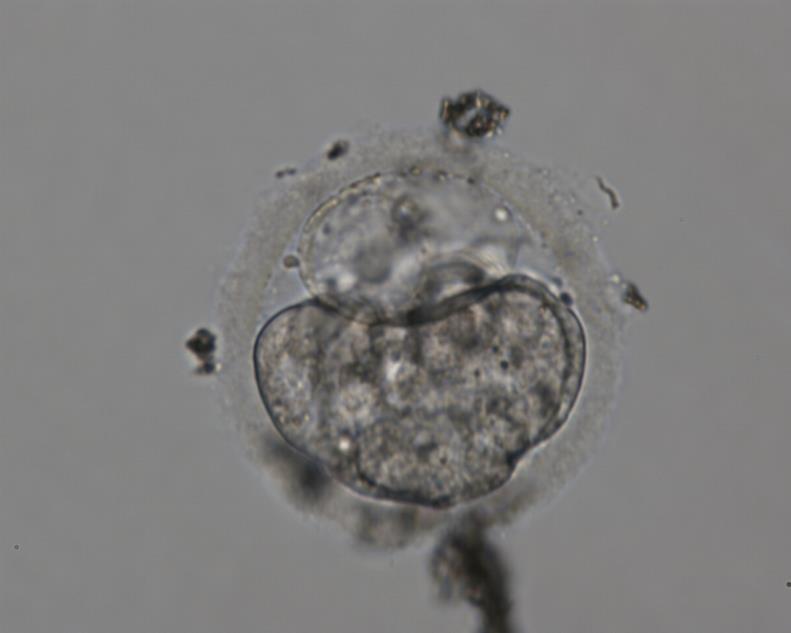
Возможность понять, произошло ли оплодотворение клетки, появляется через 18 часов после оплодотвоерния и характеризуется формированием пронуклеусов. Эмбрион первых суток развития называется зиготой.
На этот день эмбриолог оценивает «правильность» оплодотворения. Нормально оплодотворившийся ооцит содержит 2 пронуклеуса. Все остальные варианты считаются отклонением.
Триплоидный эмбрион (3pn)
Аномально оплодотворившиеся эмбрионы исключаются из культивирования.
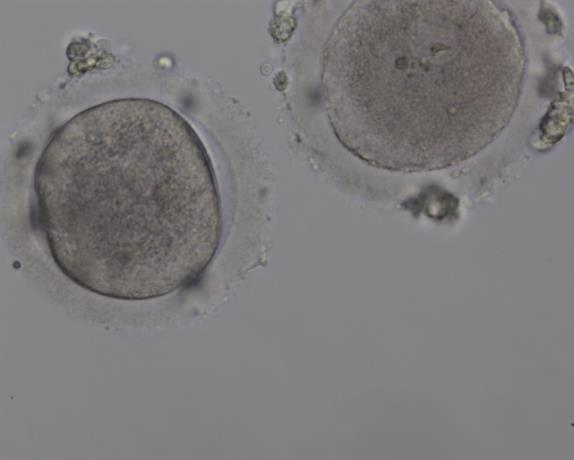
Оценка качества эмбрионов 2-3 дня развития
Начиная со вторых суток эмбрионального развития начинается фаза дробления.
Эмбрион хорошего качества выглядит так.
4-е сутки эмбрионального развития
На 4-е сутки развития эмбрион человека состоит уже, как правило, из 16-18 клеток, межклеточные контакты постепенно уплотняются, и поверхность эмбриона сглаживается. Этот процесс называется компактизацией. Важно понимать, что до 3-х суток дробление эмбриона происходит механически, каждая клетка делится пополам, черпая энергию из запасов ооцита. Начиная с 4 суток эмбрионального развития начинается дифференциация клеток эмбриона, часть из них сформируют зародыш, остальные будут обеспечивать возможность имплантации и формирования плаценты.
На данном этапе эмбрионы наиболее чувствительны к отрицательным воздействиям.
Качество бластоцисты, которая сформируется из морулы, оценить практически невозможно.
Оценка качества морулы проводится по характеристикам компактизации:
Морулы отличного качества
Морула плохого качества
Далее внутри морулы начинает формироваться полость. Когда эта полость достигает достигает 20% от ее объема, эмбрион называется бластоцистой. В норме формирование бластоцисты допускается с конца 4-х по середину 6-х суток развития, но чаще это происходит на 5-е сутки. В редких случаях возможно формирование бластоцисты к 7-м суткам эмбрионального развития.
Бластоциста состоит из двух популяций клеток, таких как: трофэктодерма (однослойный эпителий, окружающий полость) и внутренняя клеточная масса (плотное образование из клеток внутри бластоцисты). Из трофэктодермы сформируется в дальнейшем плацента и все зародошевые оболочки. Из внутренней клеточной массы будут формироваться все ткани и органы будущего ребенка. На данном этапе развития эмбрион оценивают по 3 критериям:по размеру полости, качеству трофэктодермы и качеству внутриклеточной массы.
Размер полости оценивают цифрой от 1-ого до 4-х. Внутриклеточную массу и трофэктодерму оценивают буквами от А до С. Первая буква в оценке качества будет относится к внутриклеточной массе, вторая – к качеству трофэктодермы. Если бластоциста успела совершить «хетчинг» (разрыв оболочки, окружающий эмбрион), такой бастоцисте присваивается цифра 5. Если же бластоциста успела полностью выбраться из оболочки после хетчинга, такую бластоцисту обозначат цифрой 6. Размер полости имеет меньшее значение в определении качества эмбриона, чем буквенная классификация. Ввиду того, что эмбрионы имеют индивидуальные особенности, они могут развиваться неравномерно. Любой размер полости определяется как вариант нормы. Буквенные обозначения следует понимать так: наивысшее качество оценивается буквой А, наихудший вариант развития внутриклеточной массы и трофэктодермы обозначается буквой С.
Важно понимать, что критерии оценки эмбрионов носят субъективный характер. Даже эмбрионы, оцененные по классификации как эбмрионы среднего и ниже среднего качества, могут дать полноценную беременность.