что такое вальгусное или варусное положение стопы
Варусная деформация у детей
Содержание
Варусная деформация – это ортопедическая патология, при которой за счет искривления сводов и осей стопы вес тела приходится на ее боковую наружную поверхность. По сравнению с вальгусной случаи варусной деформация стопы у детей встречаются реже. У мальчиков чаще, чем у девочек.
Что вызывает?
Стопа малыша до 3 – 4 лет сильно отличается от стопы взрослого человека. В структуре костей много воды и хрящевой ткани, которая менее прочная чем костная. Слаборазвиты мышцы и связки. Поэтому под влиянием негативных внутренних и внешних факторов ее правильное развитие может нарушиться.
Формирование варусной деформации стоп у детей обычно происходит сразу после рождения либо в раннем детском возрасте.
Варус не всегда является патологией. Часто его вызывает гипертонус мышц у младенцев, после устранения которого положение стопы нормализуется.
Как обнаружить?
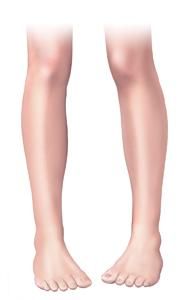
Самостоятельно заметить первые признаки варусной стопы у малыша родителям довольно трудно. Пока он не начнет ходить, они даже не подозревают о проблеме. Заболевание развивается медленно. Явные признаки отклонения появляются не сразу Характерный и очевидный симптом варусной деформации у детей – изменения нижних конечностей, когда в положении стоя ноги плотно прижаты друг к другу, а колени не смыкаются. Установка ног напоминает букву «О».
Как внешне выглядят изменения ног при варусной деформации стоп у детей, видно на фото:
Как лечить?
Чтобы проверить все ли в порядке с установкой стоп у вашего малыша, обратитесь к детскому ортопеду. Только врач после консультации и осмотра способен поставить правильный диагноз.
В отличие от взрослых варусная деформация у деток исправляется гораздо легче. Это связано с большей «податливостью» мышц, костей, сухожилий. До школьного возраста все поправимо, так как формирование стопы еще не завершено. Главное, вовремя начать лечение.
Для коррекции применяют консервативные и оперативные методы.
При варусной деформации стопы детям назначают обувь, препятствующую наружному развороту. Она называется антиварусной. Помогает на ранних стадиях быстро скорректировать варусное искривление ног у ребенка, правильно распределить нагрузку на несформирванную ножку. Такая обувь имеет высокую жесткую боковую фиксацию стопы и пятки, специальную ортопедическую стельку.
Массаж
Массаж ног при варусной деформации стопы у ребенка помогает укрепить ослабленные мышцы и связки, сформировать правильную установку ног, улучшить кровообращение. Из массажных движений используют растирание, поглаживание, разминание. Делать массаж должен сертифицированный мастер по назначению врача-ортопеда. Такой массаж не ограничивается проработкой стопы.
Его начинают со спины и поясницы, затем уделяют особое внимание бедру, голени, подошвенной части ступни, голеностопному и коленным суставам. Выполняют его на регулярной основе курсами по 10 – 20 процедур ежедневно или через день с перерывом между курсами 1 – 2 месяца.
Чтобы уменьшить нагрузку на стопы, начинать выполнять некоторые упражнения лучше в положении сидя. Какие из них подойдут вашему ребенку, должен определить врач.
Лечение длится долго, его срок зависит от степени тяжести нарушений и особенностей детского организма.
В крайних запущенных ситуациях, когда другие подходы не дают результата, показано хирургическое лечение. Современные операции по коррекции положения стопы малотравматичны с коротким реабилитационным периодом.
После хирургического вмешательства назначают массаж и комплекс упражнений для закрепления и ускорения восстановления. К операции прибегают редко (менее 7 % случаев) только в крайних запущенных ситуациях, когда другие подходы не дают результата.
Проблему нельзя оставлять без внимания, так как дело не только в нарушении походки. Варусная стопа у ребенка затрагивает голени, вызывает варусную деформацию коленных суставов. В будущем у детей без лечения возможно преждевременное изнашивание суставов, искривление осанки, боли при ходьбе, сильная усталость, отеки ног к концу дня, что приведет к вынужденному ограничению двигательной активности.
Чтобы вовремя выявить и быстро устранить нарушения, детям рекомендуются периодические осмотры у ортопеда.
Варусная деформация стопы
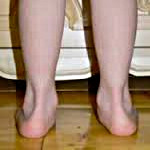
Варус — общий термин для всех деформаций, вызывающих смещение стопы внутрь, внешне выглядит как косолапость.
Варусная деформация, как правило, затрагивает несколько сочленений: от бедра до стопы. Бедренная кость развивается неравномерно: внешняя часть слишком увеличена. Голень образует выпуклость наружу, а пятки изгибаются внутрь. У маленьких детей с выраженной варусной деформацией заметно, что колени разгибаются не полностью. От этого ребенку тяжело ходить, он быстро устает. У взрослых прогрессирующая варусная деформация приводит к значительному ограничению подвижности, вплоть до инвалидности.
Причины варусной деформации стопы
В младенчестве признаки косолапости у ребенка могут быть незаметны. Но когда ребенок начинает ходить, становится видно, что он выворачивает ножки внутрь, часто спотыкается, быстро устает от ходьбы. Первое, что должны сделать родители в таком случае — показать ребенка врачу ортопеду-травматологу, чтобы он поставил точный диагноз. Варусная деформация в детском возрасте при должном внимании к этому вопросу со стороны родителей поддается коррекции. Укрепить мышцы и сухожилия помогает массаж, упражнения на балансировочных массажных полусферах и ношение лечебной ортопедической обуви.
Благодаря современным технологиям, детская ортопедическая обувь в наши дни нисколько не уступает по красоте обычной обуви. Можно подобрать летнюю, зимнюю, обувь для прогулок и для дома. Детские ботиночки для профилактики варусной деформации стопы должны иметь умеренно жесткий задник, фиксацию голеностопного сустава и ни в коем случае не сдавливать пальцы ног.
Профилактика и лечение варусной деформации
Методы лечения варусной деформации зависят от того, насколько сильно она выражена. В легких случаях бывает достаточно ортопедической обуви и массажа. Хорошо, если ребенок имеет возможность ходить босиком по гальке, траве, теплому песку. Все это улучшает иннервацию стопы, оздоравливает связки.
В случаях серьезной варусной деформации ребенку назначают лечение с помощью гипсовых повязок. Ножки закрепляют с помощью ручной коррекции: нужно мягко развернуть стопу, наклоняя ее в тыльную сторону. После этого накладывают сначала ватную повязку, а затем гипсовую. Такие гипсования нужно повторять, пока стопа не примет нормальную форму. По окончании серии процедур начинают следующий этап — закрепление результата. Для этого малышу назначают специальный массаж, лечебную физкультуру, водные процедуры. Профилактический массаж родители могут делать ребенку сами. Для этого достаточно освоить несколько приемов для растяжения пяточного сухожилия и отведение переднего отдела стопы наружу.
В последние десятилетия широкое распространение получила остеопатия. В случае варусных и вальгусных деформаций у детей она показывает хорошие результаты. Выбирая врача-остеопата, желательно найти специалиста, который занимается именно детскими патологиями опорно-двигательного аппарата.
Последствия варуса
У маленьких детей легкая косолапость может быть естественной для определенного периода формирования опорно-двигательного аппарата. Поэтому многие родители не придают этому внимания. Но важно понимать, что прогрессирование варусной деформации может в будущем стоить ребенку инвалидности. Поэтому обязательно нужно пройти диагностику у врача ортопеда-травматолога.
Варусная деформация влияет не только на походку. Неправильное распределение веса на стопу ведет к плоскостопию. Деформация затрагивает все вышележащие кости и суставы. В результате формируется неправильная биомеханика сочленений. Кости бедер и голеней развернуты под неправильным углом, на коленный сустав и голеностоп приходится нагрузка под неправильным углом. Если прибавить к этому значительный вес, характерный для многих людей с патологиями опорно-двигательного аппарата, то прогрессирование заболевания неизбежно. Недаром все врачи, независимо от типа деформации стопы, настоятельно советуют пациентам избавиться от лишнего веса. Да, иногда для человека с плоскостопием бывает сложно бегать кроссы на длинные дистанции. Но существует множество других видов занятий, которые позволяют расстаться с лишними килограммами. Любые продолжительные циклические нагрузки будут неизменно этому способствовать: велосипед, плавание, лыжные походы.
Патологические изменения формы стопы ведут к преждевременному износу вышележащих суставов. Нередко у людей, с детства страдавших косолапостью, во взрослом возрасте развивается быстро прогрессирующий артроз, начинают болеть колени.
Вальгусная деформация стопы
Вальгусная деформация стопы – это патология, сопровождающаяся уплощением стоп и их «заваливанием» кнутри. В области голеностопных суставов и стоп образуется вальгусное (Х-образное) искривление, пятка опирается на поверхность своим внутренним краем. В положении стоя при сведенных вместе выпрямленных ногах пятки располагаются на расстоянии 4 и более сантиметров друг от друга. Диагноз выставляется на основании осмотра, плантографии, рентгенографии и подометрии. Лечение на начальных стадиях консервативное, включает в себя физиотерапию и ношение ортопедической обуви. При выраженном искривлении выполняется хирургическая коррекция.
МКБ-10
Общие сведения
Вальгусная деформация стопы – искривление оси стопы, при котором средний отдел стопы опускается, пятка разворачивается кнаружи, ее внутренний край также опускается. При положении больного стоя со сведенными ногами видна Х-образная деформация в области голеностопных суставов и задних отделов стопы – при соприкасающихся внутренних лодыжках пятки расположены на значительном расстоянии друг от друга. Патология обычно возникает в раннем детском возрасте. У взрослых может развиваться вследствие усугубления плоскостопия, а также под воздействием различных травматических и нетравматических факторов.
Причины
Основной причиной формирования вальгусной деформации стопы, как правило, становится врожденная дисплазия соединительной ткани. В числе факторов риска – травмы (переломы костей стопы, разрывы и надрывы связок), остеопороз, эндокринные заболевания (диабет, болезни щитовидной железы) и избыточная нагрузка на стопы из-за лишнего веса. Вальгусные стопы также могут являться одним из проявлений нарушенной осанки.
В отдельных случаях (при врожденных аномалиях) деформация стопы выявляется сразу после рождения, но чаще возникает, когда ребенок начинает ходить и усугубляется из-за ношения неправильной обуви, недостаточной физической активности или неграмотно подобранных физических нагрузок. Развитие вальгусных стоп в старшем возрасте, как правило, происходит в период беременности или резкого набора веса на фоне уже существующего плоскостопия. При параличах и скелетной травме стопы вальгусная деформация может формироваться без ранее существовавшего плоскостопия.
Патанатомия
Эволюционно обусловленная форма стопы обеспечивает ее максимальную эффективность при опоре и движениях. Кости предплюсны, плюсны и пальцев удерживаются прочными связками, а вся «конструкция» в целом представляет собой подвижное, устойчивое к нагрузкам образование, обеспечивающее амортизацию при ходьбе и беге. Амортизация становится возможной, благодаря выпуклым сводам стопы: продольному и поперечному. Из-за наличия этих сводов вся основная нагрузка при опоре в норме распределяется между тремя точками: пятой плюсневой костью, пяточной костью и головкой первой плюсневой кости.
Врожденное или приобретенное нарушение формы, размера или функциональных способностей отдельных элементов (костей, мышц, связок) оказывает влияние все на остальные отделы стопы. Соотношение между анатомическими образованиями нарушается, происходит перераспределение нагрузки. В ряде случаев свод стопы уплощается, что ведет к дальнейшему усугублению патологических изменений. По мере прогрессирования плоскостопия кости плюсны, предплюсны и голени все больше смещаются по отношению друг к другу, формируется вальгусная деформация стопы.
Классификация
В зависимости от причины развития специалисты в области ортопедии и травматологии выделяют следующие виды вальгусных стоп:
С учетом тяжести выделяют три степени вальгусных стоп:
Симптомы вальгусной стопы
Пациента беспокоят боли после ходьбы или статической нагрузки, особенно выраженные при использовании неправильной обуви. Возможны также напряжение, боли в мышцах голени и нарушения походки. В тяжелых случаях болевой синдром становится практически постоянным. При внешнем осмотре выявляется ряд типичных изменений: больной опирается на пол не наружным краем стопы, а всей поверхностью, обнаруживается тыльное сгибание переднего отдела по отношению к заднему.
Ниже внутренней лодыжки определяется выпячивание, образовавшееся вследствие смещения головки таранной кости. В отдельных случаях под этим выпячиванием появляется еще одно – выстоящий рог ладьевидной кости. Передний отдел отведен по отношению к заднему. Продольная ось стопы искривлена. Пятка отклонена кнаружи и опирается на пол не срединной частью, а внутренним краем. Наружная лодыжка сглажена, внутренняя выступает.
В положении пациента стоя со сведенными вместе ногами пятки расположены на расстоянии друг от друга. Отвес, опущенный от средней части икроножной мышцы, располагается кнутри от пятки. При пальпации выявляются болезненные точки по внутреннему краю подошвенного апоневроза, под ладьевидной костью и чуть выше верхушки наружной лодыжки. Нередко также отмечается диффузная болезненность мышц голени, особенно выраженная по задней поверхности голени над пяткой (в нижней части икроножной мышцы), по внутренней поверхности голени и в области переднего гребня большеберцовой кости. Боли в мышцах обусловлены повышенной нагрузкой и постоянным напряжением из-за нарушения нормальной функции стопы.
Обычно патология возникает в детском возрасте. При отсутствии лечения или недостаточном лечении деформация сохраняется в течение всей жизни, однако, до возникновения функциональных нарушений больные не обращаются к врачам. Рецидив может развиться в любом возрасте. У подростков и молодых людей, наряду с появлением болей, возможно усугубление вальгусной деформации.
У пациентов зрелого и пожилого возраста морфологические изменения, как правило, не усугубляются, отмечается преобладание функциональных расстройств. Болевой синдром при вальгусной деформации стопы во взрослом возрасте чаще появляется на фоне повышенных нагрузок и изменения общего состояния организма: на последних месяцах беременности, при быстром наборе веса, в климактерическом периоде, а также после длительной гиподинамии, обусловленной изменениями условий жизни или приковывающими к постели тяжелыми заболеваниями.
Диагностика
Диагноз вальгусная деформация стопы выставляется на основании внешних признаков и данных инструментальных исследований. При внешнем осмотре врач обращает внимание на уплощение сводов стопы, выпячивание внутренней и сглаживание наружной лодыжки, а также отклонение пятки кнаружи. Для подтверждения диагноза и определения степени деформации выполняется плантография, рентгенография стоп и подометрия.
На рентгенограммах выявляется уменьшение высоты свода стопы, нарушение взаиморасположения переднего, среднего и заднего отделов стопы, а также отдельных костей в суставах предплюсны. Подометрия используется для оценки распределения нагрузки на стопу. Компьютерная плантография применяется для расчета углов, параметров и индексов, позволяющих определить наличие и тип плоскостопия.
Больных со спастической и паралитической деформацией направляют на консультацию к неврологу или нейрохирургу. При подозрении на болезни эндокринной системы назначают консультацию эндокринолога. При подозрении на остеопороз необходима денситометрия, двойная рентгенографическая абсорбциометрия или фотонная абсорбциометрия. Если причиной остеопороза является климактерический синдром, пациентке показана консультация гинеколога.
Лечение вальгусной деформации стопы
Лечение осуществляется травматологами-ортопедами. При вальгусной деформации стопы у детей эффективна консервативная терапия, включающая в себя ношение ортопедической обуви, массаж, озокерит, парафин, лечебные грязи, магнитотерапию, диадинамотерапию, электрофорез и ЛФК. Хирургические вмешательства требуются редко и, как правило, проводятся при врожденном вертикальном расположении таранной кости или укорочении ахиллова сухожилия.
Кроме того, при вертикальном таране применяется комбинированная методика Доббса: вначале стопу выводят в правильное положение, используя этапные гипсовые повязки, а затем фиксируют таранно-ладьевидный сустав при помощи спицы Киршнера и выполняют полную чрезкожную ахиллотомию. Потом накладывают гипс на 8 недель, в последующем назначают ношение брейсов, а затем – ортопедической обуви.
Возможности консервативного лечения взрослых пациентов ограничены, при выраженной вальгусной стопе требуется оперативное вмешательство. В зависимости от типа и степени плоскостопия могут быть проведены резекция таранно-пяточного сустава, артродез таранно-пяточного сустава, пересадка сухожилия длинной малоберцовой мышцы и другие артропластические операции.
Вальгусная и варусная деформация стопы: причины нарушений и их лечение
Стопа человека имеет уникальное строение, позволяющее ей переносить значительные нагрузки – до 200 кг/см2. Это сложный биомеханический комплекс, который состоит из 26 костей, 33 суставов и более 100 связок, мышц, сухожилий. Стопа выполняет несколько важных функций:
Для выполнения этих функций природа создала совершенную форму ступни. Любое отклонение от анатомического и физиологического состояния биомеханической конструкции отражается на функции нижней конечности и негативно влияет на всю опорно-двигательную систему, а опосредованно и на внутренние органы и системы.
В норме, стопа опирается на горизонтальную поверхность в 3 точках. Две из них находятся в передней части стопы (первые фаланги пальцев и плюсневые кости), и 1 в задней (пятка). При ходьбе первой контактирует с поверхностью пятка, затем внешний край ступни, подушечка плюсны и пальцы. Стопа переносит значительные по силе и продолжительности повторяющиеся нагрузки. При такой интенсивности эксплуатации даже совершенные и высокопрочные ее имитации (протезы) служат не больше 3 лет.
Ступня выполняет свои функции на протяжении всей жизни человека при условии ее полного соответствия норме. В норме вертикальная ось, проведенная через центр голени должна приходиться на центр пятки, а горизонтальная – от центра пяточной кости к промежутку между первым и вторым пальцами. Отклонение осей приводит к нарушению функций.
Аномалия установки ступней встречается у 30% детей. Деформация стопы становится очевидной, когда ребенок начинает ходить.
Примеры деформации стоп в сравнении с нормой.
Вальгусная и варусная стопа требует лечения. Самостоятельно аномалия не проходит. Со временем нарушение у ребенка будет прогрессировать и приведет к тяжелым заболеваниям позвоночника, суставов, кровеносной и нервно-мышечной систем, внутренних органов.
О варусной и вальгусной деформации стоп
Ступня в своем формировании проходит несколько стадий, соответствующих филогенезу стопоходящих позвоночных. Их закладка и формирование имеет возрастные особенности. Когда ребенок начинает ходить, то, как правило, ставит ножки носками вовнутрь. Так ему проще удерживать равновесие. У ребенка с рождения имеется хорошо выраженный свод стопы, но выемка заполнена жировой тканью, что искажает форму подошвенной части. Только с 3-х летнего возраста происходит значительное развитие связок и мышц конечностей, увеличивается высота свода.
До 5 лет компоненты укрепляются, формируется ступня, характерная для взрослого человека. Поэтому многие специалисты занимают выжидательную позицию, считая, что с возрастом дефекты самопроизвольно исчезнут. Поэтому диагноз устанавливают только после 4-5 лет.
Различают вальгусное и варусное отклонение формы стопы. При вальгусной:
При варусной установке стопы отмечается противоположна картина:
Х-образная и О-образная деформация ног у детей.
Вальгусная деформация стоп у детей часто сопровождается плоскостопием. Все структуры тесно взаимосвязаны и отклонение одного компонента не может не повлиять на весь комплекс. Также вальгусная установка стопы приводит к нестабильности коленного сустава. Из-за деформации конечности мышечный тонус внутренней и внешней части колена различается. Внутренние мышцы растягиваются, коленки «заваливаются» внутрь, что и обуславливает Х-образную форму ног у ребенка.
Варусная деформация стопы у детей приводит, наоборот, к мышечному гипертонусу внутренней части ноги, поэтому они выворачиваются коленками наружу, образуя овал. Во время ходьбы также происходит чередование супинации и пронации. При супинации отмечается варус заднего и переднего отдела. При пронации – вальгус задней и передней части, распластывание стопы.
Деформация приводит к нарушению распределения нагрузки, механизма замыкания/размыкания голеностопного сочленения, происходит изменение работы мышечной помпы голени и бедра, застойные явления в венозной системе. Нижняя часть ноги не имеет необходимой эластичности, не выполняет функции амортизатора. При таких видах деформации в опоре участвует только 80% площади подошвы от необходимой. Эти компоненты испытывают избыточную нагрузку, вовлекая в патологический процесс соседние структуры.
Оба вида патологии без соответствующего лечения приводят к ортопедическим и соматическим заболеваниям.
Причины возникновения
Вальгусная и варусная деформация стоп может быть врожденной и приобретенной. При врожденной патологии основная причина аномалии – генетически обусловленная дисплазия соединительной ткани. Этот молекулярно-генетический дефект коллагена сопровождается гиперрастяжимостью, снижением прочности соединительнотканных структур – связок и сухожилий. Отклонение структурных и функциональных способностей соединительнотканных компонентов стопы приводит к плоскостопию. Плоско-вальгусная деформация стоп отмечается у детей, чьи родители страдают от этой патологии. Также врожденная аномалия является последствием:
Плоско-варусная установка стоп может быть связана с гипертонусом мышц у новорожденных. Врожденные ортопедические деформации проявляются сразу после рождения малыша и могут быть выявлены при осмотре в роддоме.
Приобретенные деформации стопы могут возникнуть в разном возрасте. У пожилых людей причиной вальгусной или варусной установки ступни может стать остеопороз, последствия перелома шейки бедра, эндокринные нарушения, обусловленные климаксом, болезнью Педжета.
Вальгусная и варусная деформация стоп у ребенка может быть вызвана:
В некоторых случаях дефекты самостоятельно проходят в определенном возрасте ребенка. Но происходит это только в том случае, если они были вызваны физиологическими причинами. В остальных случаях деформация стоп требуют коррекции.
Признаки деформации стоп у детей
Варусная и вальгусная установка стоп, кроме характерных визуальных проявлений, имеет и другие симптомы, проявляющиеся в том возрасте, когда ребенок активно начинает ходить:
Еще один важный признак – изменение положения пальцев. При вальгусной деформации фаланги отклоняются к наружному краю. Первый сустав увеличивается, образуя шишку. Она часто воспаляется, ощущается боль, жжение, гиперемия. На тыльной стороне передней части ступни образуются натоптыши.
При прогрессировании болезни происходят изменения иннервации и кровоснабжения. Кожа на подошве становится сухой, грубой, образуются болезненные трещины. Также один из симптомов заболевания – парестезия: ощущение жжения, ползающих мурашек, покалывания. Эти признаки появляются к вечеру, после того, как ребенок побегает или походит днем. Смещение точки опоры вызывает гипертонус мышц голени, бедра, что имеет соответствующие проявления.
Признаки аномалии индивидуальны и могут маскироваться или дополняться симптомами других заболеваний костно-мышечной системы. Кроме внешних проявлений и субъективных ощущений ребенка, признаки деформации видны при лучевой диагностике – на рентгеновских снимках, при УЗИ, МРТ, КТ-исследовании. Диагностика в клинике Мануальной Медицины «Galia Ignatieva M.D» с применением методов подометрии, плантографии помогает выявить деформацию на ранней стадии.
Родители могут и сами увидеть проявления аномалии, если внимательно осмотрят обувь ребенка. При вальгусной деформации самый сильный износ будет отмечаться на внутренней части подошвы обуви, а при варусной – на наружной. Осмотр обуви нужно проводить в разном возрасте ребенка, т.к. приобретенная деформация может возникнуть в любое время.
Методы лечения вальгусной или варусной стопы
Лечение деформации наиболее эффективно в раннем возрасте ребенка, пока его костно-мышечная система пластична и поддается коррекции консервативными методами. Лечение включает:
Выраженная варусная деформация стопы, лечение которой может занимать продолжительное время, должно быть комплексным. Индивидуальный подход к разработке стратегии коррекции повышает эффективность терапии и существенно сокращает сроки восстановления. В клинике Мануальной Медицины «Galia Ignatieva M.D» мы лечим подобные нарушения, применяя инновационные мануальные методики лечения и коррекции. В разработке терапевтических подходов принимают участие ортопед, невропатолог, вертебролог. Только в 7% случаев для исправления смещения костей и ослабления связочно-мышечного аппарата у ребенка применяют хирургическое воздействие.
Один из примеров средств коррекции деформации у ребенка – ортопедическая стелька.
Варусная и вальгусная деформация стопы у детей, лечение которых может продолжаться до окончательного формирования костной системы, имеет хороший прогноз при условии как можно более раннего выявления деформации, упорной работы ребенка, его родителей и врача-ортопеда.
Профилактика деформации стопы
Предупредить прогрессирование болезни (рахита и др. болезней) – реально. Для этого нужно придерживаться рекомендаций специалиста и применять меры профилактики:
Если диагностирована варусная или вальгусная деформация стопы у детей, массаж поможет исправить аномалии. При первых признаках патологии стоит посетить мануального терапевта.