что такое tlif l4 l5
Что такое tlif l4 l5
Примерами состояний, которые могут потребовать инструментальной стабилизации позвоночника, являются такие заболевания, как деформации позвоночника, дегенеративное поражение межпозвонковых дисков, спондилолистезы невысокой степени, злокачественные новообразования позвоночника, деформации и нестабильность травматического генеза. Предложен целый ряд хирургических доступов, используемых для стабилизации позвоночника, — это различные передние, задние и комбинированные доступы. Выбор доступа в каждом конкретном случае зависит, главным образом, от природы и локализации патологического процесса, индивидуальных предпочтений хирурга, его личного опыта и, наконец, от состояния организма пациента.
Боковой доступ к позвоночнику предполагает формирование забрюшинного коридора к боковой поверхности тел позвонков и межпозвонковых дисков. Спондилодез поясничного отдела позвоночника с использованием минимально инвазивного бокового транспсоас-доступа, известный также как прямой боковой межтеловой спондилодез (direct lateral interbody fusion, сокр. DLIF) или крайнебоковой межтеловой спондилодез (extreme lateral interbody fusion, сокр. XLIF), разработан в качестве методики, обеспечивающей боковой доступ к межпозвонковым дискам и боковой поверхности тел позвонков. Данная методика предполагает формирование забрюшинного рабочего коридора и транспсоас-коридора за счет разделения расположенной на боковой поверхности позвоночника поясничной мышцы вдоль ее волокон, что позволяет значительно уменьшить число проблем, связанных с использованием стандартного открытого бокового доступа.
Впервые идея использования бокового доступа к передним отделам позвоночника была предложена Pimenta в 2001 году, а позже уже боковой транспсоас-доступ получил популярность благодаря работам Ozgur, который назвал эту операцию «крайнебоковой межтеловой спондилодез». Возможности этой методики в последующем были существенно расширены, в настоящее время она позволяет выполнять достаточно широкий спектр вмешательств на позвоночнике, вплоть до корпорэктомии, однако настоящая глава будет посвящена только боковому межтеловому спондилодезу поясничного отдела позвоночника.
Биомеханические преимущества межтелового спондилодеза как метода восстановления опорной функции передней и средней колонны позвоночного столба, очевидны, поскольку тела позвонков по сравнению с задней колонной несут значительно большую нагрузку. Кроме того, DLIF позволяет добиться непрямой декомпрессии корешков спинного мозга без непосредственного вмешательства на них или на дуральном мешке. Транспсоас-доступ не требует мобилизации крупных сосудов, не сопровождается риском развития в послеоперационном периоде ретроградной эякуляции, как это нередко бывает при использовании трансабдоминального забрюшинного доступа для переднего межтелового спондилодеза (ALIF).
Задачей бокового транспсоас-доступа является обеспечение возможности установки полноразмерного межтелового трансплантата с одновременной минимизацией интраоперационной кровопотери и снижением числа проблем, связанных с использованием широких боковых доступов. Одним из наиболее значимых рисков использования бокового транспсоас-доступа является повреждение по ходу доступа и мобилизации поясничной мышцы стволов поясничного сплетения и бедренно-полового нерва. Риск подобных осложнений позволяют минимизировать использование мультимодального нейромониторинга и адекватный рентгенологический контроль по ходу операции.
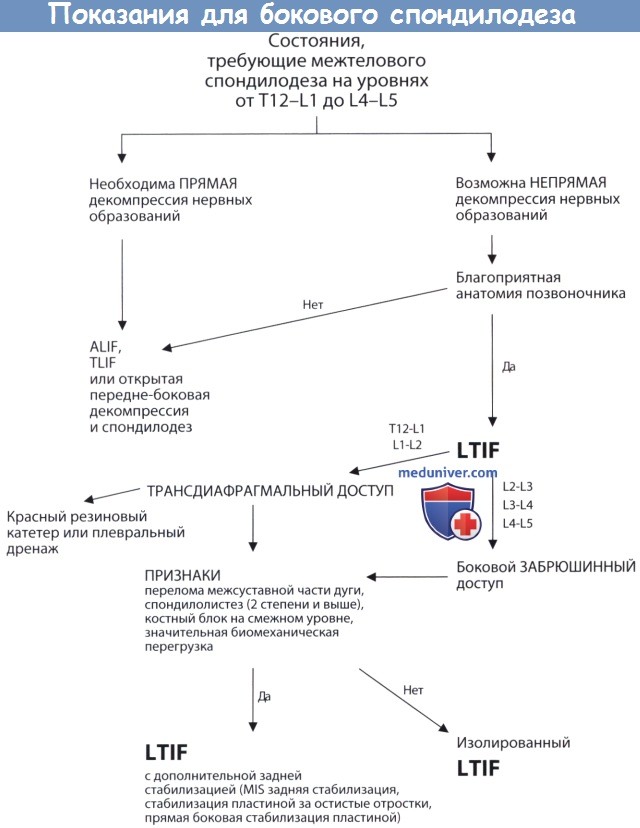
а) Показания для бокового межтелового межтелового спондилодеза поясничного отдела позвоночника. Боковой транспсоас-доступ может применяться при любых состояниях, требующих вмешательства на межтеловых пространствах от T12-L1 до L4-L5 уровня. Доступ не может быть использован для вмешательства на уровне L5-S1, поскольку здесь препятствием для его применения является гребень подвздошной кости. Кроме того, стволы поясничного сплетения в каудальном направлении постепенно смещаются кпереди, а подвздошные сосуды — латерально, что в значительной мере увеличивает риск повреждения этих образований при вмешательствах на более каудальных уровнях. Нередко, особенно у мужчин, боковой доступ не позволяет обеспечить возможность вмешательства и на диске L4-L5 вследствие размеров подвздошного гребня. В условиях сколиотической деформации поясничного отдела позвоночника вмешательство на более каудальных уровнях возможно лишь на выпуклой стороне деформации, поскольку с этой стороны угол операционного доступа будет направлен более краниально.
Acosta et al. показали,что использование полноразмерного межтелового трансплантата в условиях бокового транспсоас-доступа позволяет в той или иной мере добиться коррекции деформации позвоночника во фронтальной плоскости и восстановления нормальных локальных взаимоотношений смежных позвонков в сагиттальной плоскости. Боковой транспсоас-доступ может использоваться при самой различной патологии позвоночника, однако идеальными пациентами для применения данного доступа являются пациенты с локальным нарушением баланса позвоночника во фронтальной плоскости и дегенеративным поражением межпозвонковых дисков, которые не нуждаются в непосредственной декомпрессии нервных образований. Например, боковой транспсоас межтеловой спондилодез (lateral transpsoas interbody fusion, сокр. LTIF) может быть эффективным методом лечения у пациента с дегенеративным поражением вышерасполо-женных смежных позвоночно-двигательных сегментов после ранее выполненного заднебокового спондилодеза, поскольку в данных условиях он в некоторой степени позволяет восстановить высоту межтелового пространства и может стать хорошим дополнением к удлинению задних стабилизирующих конструкций, если таковое планируется.
Кроме того, LTIF позволяет вообще отказаться от достаточно непростого заднего ревизионного вмешательства на позвоночнике, однако при условии сохранения более или менее благоприятной анатомии позвоночника в плане возможности доступа к межтеловым пространствам в промежутке между 12 ребром и гребнем подвздошной кости и безопасного и эффективного выполнения необходимого вмешательства.
б) Противопоказания для бокового межтелового спондилодеза поясничного отдела позвоночника. Существует несколько технических и анатомических аспектов, которые при определенных обстоятельствах могут оказаться препятствием для использования бокового транспсоас-доступа. К примеру, поясничное сплетение, стволы которого на более каудальных уровнях занимают все более вентральное положение. Следствием этого является значительный риск их повреждения даже несмотря на применение интраоперационного нейромониторинга, поэтому использовать боковой транспсоас-доступ, скажем, на уровне L5-S1 не следует. Кроме того, использование этого доступа на данном уровне может оказаться невозможным вследствие высокого расположения гребня подвздошной кости.
Противопоказания к использованию LTIF без дополнительной стабилизации задней колонны позвоночного столба на каждом конкретном уровне зависят от биомеханических факторов, действующих на этом уровне. LTIF в изолированном виде не следует использовать на тех уровнях, которые подвергаются значительной биомеханической перегрузке, например, на уровнях, смежных с уровнем уже существующего костного блока позвонков, или в условиях спондилолистеза тяжелой степени. В условиях значительной биомеханической перегрузки, например, при переломе межсуставной части дуги или на вершине кифотической или сколиотической деформации, настоятельно рекомендуется дополнительно стабилизировать и заднюю колонну позвоночного столба. Задняя стабилизация нередко оказывается необходимой для увеличения стабильности фиксации в целом, поскольку, согласно данным литературы, дополнительная боковая фиксация позвоночника пластиной не позволяет добиться увеличения жесткости фиксации по сравнению с изолированным боковым межтеловым спондилодезом этого же сегмента.
Боковой транспсоас-доступ также противопоказан пациентам, которым ранее уже проводилось хирургическое вмешательство на забрюшинном пространстве, либо при наличии забрюшинного абсцесса. В ходе предоперационного лучевого обследования у пациента может быть выявлена та или иная аномалия строения крупных сосудов или аномально большая поясничная мышца, что сделает боковой доступ к позвоночнику небезопасным. Любого пациента, которому необходима прямая декомпрессия нервных образований, также нельзя считать подходящим кандидатом для использования бокового транспсоас-доступа, поскольку боковой спондилодез обеспечивает возможность лишь непрямой декомпрессии нервных образований за счет восстановления высоты межтелового пространства и лигаментотаксиса. LTIF позволяет в той или иной мере корригировать ось позвоночника во фронтальной плоскости, однако добиться более или менее значимой коррекции сагиттального баланса позвоночника в целом с помощью этой методики невозможно.
в) Предоперационное планирование. Важной частью предоперационного планирования при LTIF является тщательное изучение данных предоперационного лучевого обследования, которые дают представление об особенностях анатомии пациента и позволяют судить о том, возможно ли выполнить вмешательство на том или ином межпозвонковом диске достаточно безопасно и эффективно. К примеру, слишком объемная поясничная мышца (о ее размерах лучше всего позволяет судить МРТ) делает вмешательство, связанное с рассечением этой мышцы, весьма нежелательным. Аналогичным образом с тем, чтобы минимизировать риск сосудистых осложнений, необходимо оценить анатомическое положение аорты, нижней полой вены и подвздошных сосудов. Если планируется вмешательство на верхних поясничных уровнях, прямой доступ здесь могут блокировать 11 или 12 ребра, вследствие чего возникнет необходимость осуществления межреберного доступа или резекции ребра. Также следует принимать во внимание высоту расположения гребня подвздошной кости, который может блокировать доступ не только к уровню L5-S1, но и к L4-L5.
LTIF в ряде случаев выполняется в условиях существующей сколиотической деформации поясничного отдела позвоночника, доступ к межпозвонковым дискам в таких случаях может осуществляться либо с вогнутой, либо с выпуклой стороны деформации. Преимущество доступа с выпуклой стороны заключается в том, что боковая поверхность позвоночника в таком случае будет ближе к поверхности кожи, что позволит минимизировать глубину рабочего коридора. Кроме того, высота межтелового пространства с выпуклой стороны обычно больше, что значительно упрощает процесс дискэктомии. В свою очередь с вогнутой стороны деформации глубина формируемого рабочего коридора хотя и больше, однако один единственный доступ здесь позволяет выполнить вмешательство одновременно на нескольких уровнях. Боковые отделы диска на вогнутой стороне деформации, однако, чаще всего коллабированы в большей степени, чем с противоположной, в связи с чем доступ в межтеловое пространство здесь значительно затруднен. Кроме этого на вогнутой стороне деформации стволы поясничного сплетения располагаются более вентрально, что сопряжено с более высоким риском их повреждения.
Доступ к межпозвонковым дискам T12-L1 и L1-L2 осуществляется трансдиафрагмально. Поэтому в таких случаях важно планировать возможность внутритора-кального доступа. Чаще всего трансдиафрагмальный доступ не требует последующего дренирования плевральной полости, если конечно в ходе операции не произошло повреждения плевры или паренхимы легкого. По завершении основного этапа операции диафрагма должна быть послойно восстановлена, сделать это можно вокруг красного резинового катетера, конец которого временно оставляется в плевральной полости. По завершении ушивания дефекта диафрагмы легкое раздувается, а катетер извлекается, одновременно с этим завязывается последний шов на диафрагме. В случае возникновения каких-либо осложнений со стороны органов грудной клетки не лишним будет обратиться за помощью к коллегам-специ-алистам в области торакальной хирургии.
Важным моментом уже в ходе самой операции является использование интраоперационного рентгенологического контроля, поэтому во время операции в распоряжении всегда должен быть специальный персонал, обученный работе с соответствующим оборудованием. Альтернативой флюороскопическому контролю может быть использование интраоперационной стереотаксической навигации. Использование флюороскопии зачастую связано со значительным воздействием ионизирующего излучения. Как раз для того, чтобы снизить дозу облучения, можно прибегнуть к использованию стереотаксической навигации. Преимуществом флюороскопии, однако, является возможность визуального контроля выполнения тех или иных манипуляций в режиме реального времени. Стереотаксическая навигация же использует в работе лишь одно статичное изображение. При выполнении дискэктомии или при установке нескольких межтеловых имплантов работа навигационной системы становится неточной. Кроме того, положение стереотаксической навигационной референсной рамки должно оставаться неподвижным на протяжении всей операции, в противном случае работа навигации также будет неточной.
Перед операцией очень важно в доступной форме довести до пациента все риски и ожидаемые результаты предстоящей операции. Наиболее значительным риском при LTIF является риск повреждения стволов поясничного сплетения. Парез поясничной мышцы в послеоперационном периоде наблюдается ни много, ни мало, у 36% пациентов, причем наиболее часто эта слабость возникает после операций на уровнях L3-L4 и L4-L5. Moller et al. отмечали, что у 84% пациентов, субъективно отмечающих слабость поясничной мышцы, эта проблема полностью разрешается к шестому месяцу после операции. Этиология такого нарушения функции поясничной мышцы по своей природе мультифакториальна: в качестве причин здесь следует рассматривать и мобилизацию мышцы, ее отек, растяжение иннервирующих ее нервов и проведение через толщу мышцы трубчатого ретрактора. Риск подобного осложнения можно минимизировать за счет фиксации трубчатого ретрактора на поверхности поясничной мышцы и последующего разделения ее волокон под контролем системы нейромониторинга и в условиях непосредственной визуализации бедренно-полового нерва.
AUF—передний межтеловой спондилодез; LTIF—боковой транспсоас межтеловой спондилодез;
MIS—минимально инвазивное вмешательство; TLIF—трансфораминальный межтеловой спондилодез. 
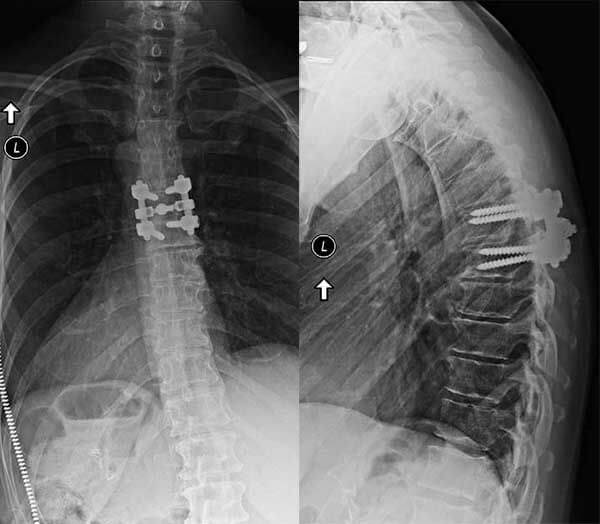
в данном случае имплант установлен с использованием бокового доступа с выпуклой стороны деформации.
L—левый бок пациента. 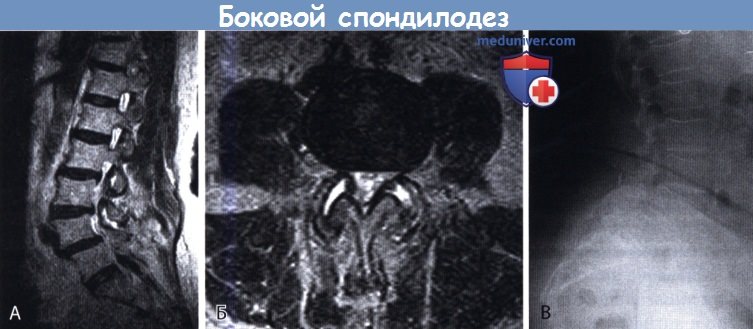
А. На сагиттальном МР-скане в режиме Т2 — признаки спондилолистеза 1 степени и дегенеративного поражения межпозвонкового диска.
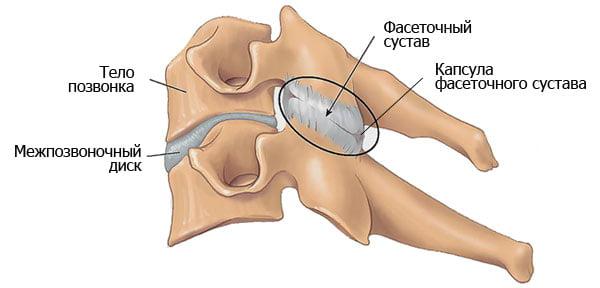
Б. На аксиальном МР-скане в режиме Т2 признаки выраженной дегенерации и гипертрофии дугоотростчатых суставов.
В. Рентгенограмма в положении стоя в боковой проекции — спондилолистез L3-L4 первой степени и дегенеративные изменения замыкательных пластинок. 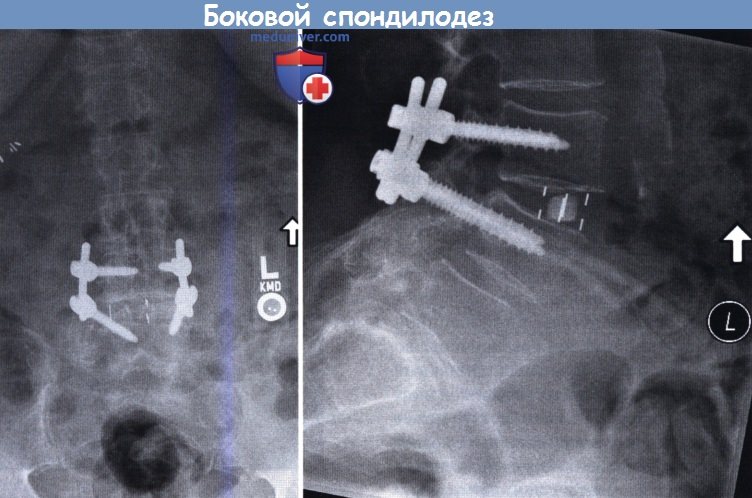
и боковой (справа) проекциях после прямого бокового межтелового спондилодеза L3-L4 и минимально инвазивной транспедикулярной стабилизации позвоночника. 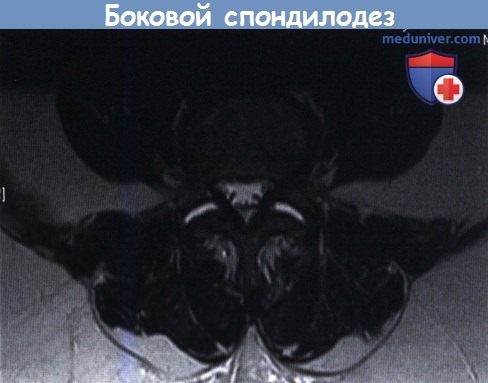
в данном случае значительные размеры поясничной мышцы делают боковой доступ к позвоночнику на этом уровне небезопасным.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Спондилодез позвоночника: показания и противопоказания, способы операции, цены леченая
Спондилодез – это группа сложных хирургических вмешательств, направленных на обездвиживание одного или нескольких позвоночно-двигательных сегментов. Во время операции врачи с помощью специальных конструкций фиксируют между собой соседние позвонки. После спондилодеза они срастаются между собой, перестают двигаться и вызывать болезненные ощущения.
Как вы думаете, в чем разница между артродезом и спондилодезом? Артродезированием (artro – сустав, deso – связывать, скреплять) называют операцию по обездвиживанию любого сустава, который не удается вылечить консервативным путем. Спондилодез – это один из видов артродеза, который подразумевает иммобилизацию ПДС.
Позвоночно-двигательный сегмент (ПДС) – это структурно-функциональная единица позвоночника, состоящая из двух смежных позвонков, межпозвонкового диска (МПД), связывающих их суставов, связок и мышц.
Потребность в обездвиживании ПДС возникает при нестабильности позвоночника и ярко выраженном болевом синдроме. Чаще всего они развиваются при тяжелом остеохондрозе. У многих пациентов на фоне нестабильности позвоночно-двигательных сегментов выявляют артроз фасеточных суставов, компрессию нервных корешков или спинного мозга, грыжи межпозвонковых дисков. Каждая из этих патологий требует лечения.
Поэтому в большинстве случаев спондилодез комбинируют с другими хирургическими манипуляциями на позвоночнике. При тяжелом спондилоартрозе пациентам выполняют фасетэктомию, при наличии спаек в области спинномозговых корешков – менингорадикулолиз, при сдавлении спинного мозга – декомпрессию дурального мешка. Вместе с этим всем больным удаляют МПД и заменяют их специальными кейджами. Такой подход позволяет устранить причину болей в спине и предупредить их появление в будущем.
Спондилодез относится к группе декомпрессивно-стабилизирующих операций. Все они направлены на освобождение сдавленных невральных структур, удаление разрушенных межпозвонковых суставов и дисков, стабилизацию ПДС.
Показания и противопоказания
Хирургическое вмешательство требуется лицам с хроническими болями в спине, не поддающимися консервативному лечению. Отметим, что при различных заболеваниях пациентам требуются разные нейрохирургические операции. Выбор метода лечения проводится индивидуально, после комплексного обследования больного.
Показания к декомпрессивно-стабилизирующим операциям с последующим выполнением спондилодеза:
Операции на позвоночнике нельзя делать при наличии тяжелой сердечно-сосудистой патологии, острых инфекционных заболеваний и свищей неизвестной этиологии. Из-за высокого риска тромбоэмболических осложнений спондилодез не делают при нарушениях свертываемости крови и варикозной болезни.
Хирургические вмешательства на позвоночнике довольно часто запрещают проводить детям моложе 12 лет и лицам в возрасте более 60 лет.
Виды спондилодеза
Операции могут выполнять через передний или задний доступ. В первом случае хирург «пробирается» к позвоночнику через брюшную полость или клетчаточные пространства шеи, во втором – через мягкие ткани со стороны спины. При этом врач сначала разрезает кожу и рассекает фасции, затем отодвигает в сторону глубокие мышцы спины.
Что касается методов фиксации, они бывают передними и задними. В первом случае хирург работает с телами позвонков, во втором – с их остистыми и поперечными отростками. Многочисленные исследования показали более высокую эффективность межтелового спондилодеза. Тела позвонков лучше кровоснабжаются, имеют больше клеточных элементов и обладают хорошим остеогенным потенциалом. Следовательно, установленные между ними трансплантаты приживаются намного лучше тех, которыми соединяют отростки.
Любопытно! Как показывает статистика, частота успешных сращений при межтеловом спондилодезе составляет 96%. При фиксации позвонковых отростков она гораздо ниже.
Спондилодез шейного отдела
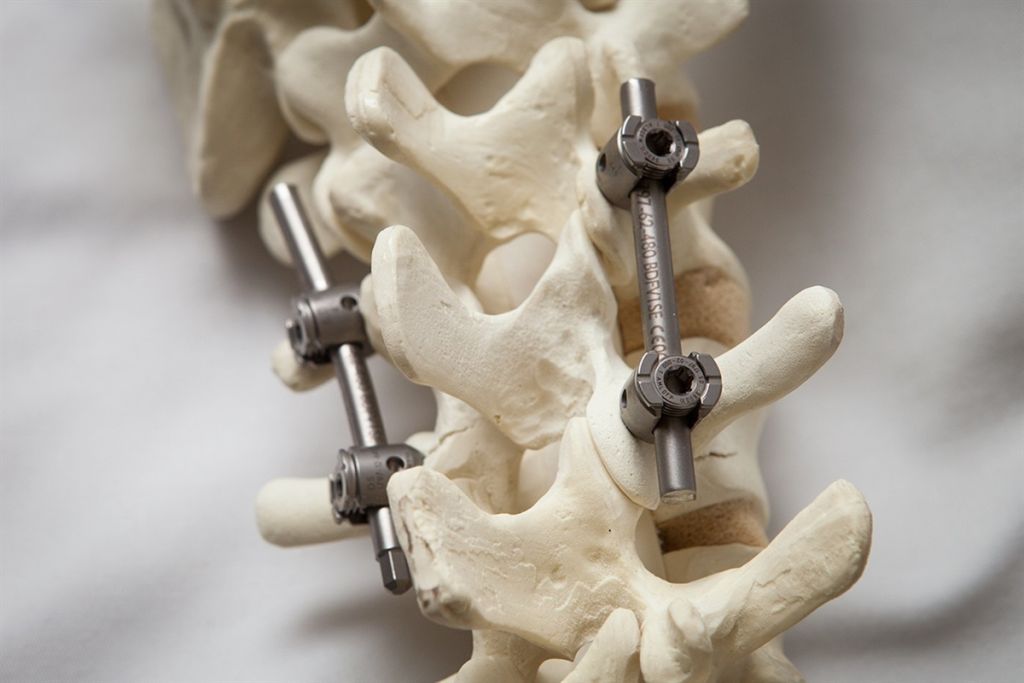
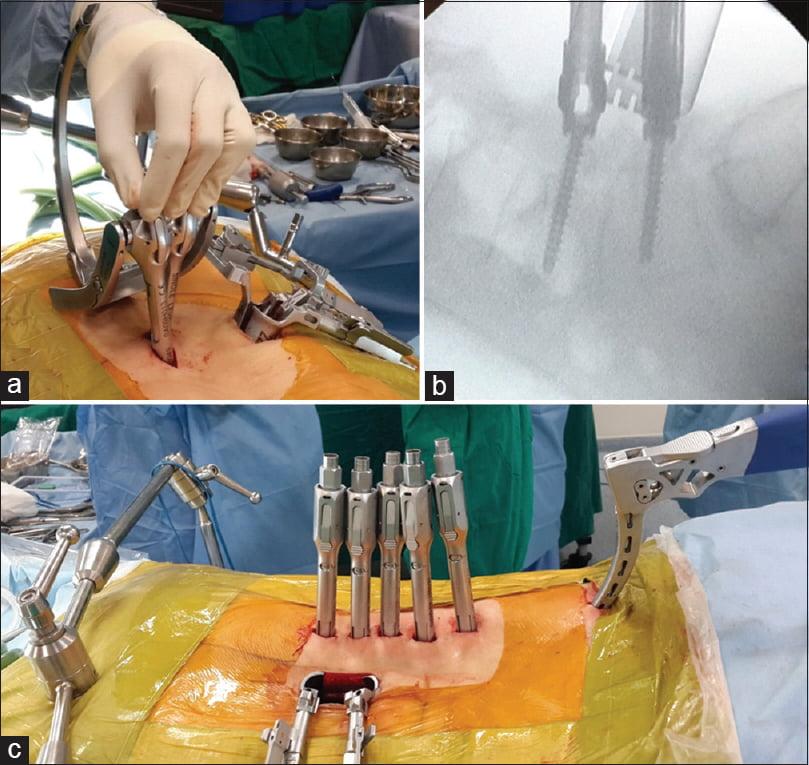
При тяжелых дегенеративно-дистрофических заболеваниях шейного отдела врачи предпочитают выполнять задний цервикоспондилодез. В ходе хирургического вмешательства они могут обездвиживать один, два или сразу несколько ПДС. Наиболее современным и надежным методом считается транспедикулярная фиксация позвонков. К сожалению, в ряде случаев она сопряжена с высоким риском ятрогенного повреждения нервов и сосудов.
Ввиду этого многие специалисты отдают предпочтение металлоконструкциям, которые фиксируют задний опорный комплекс ПДС. С их помощью хирурги соединяют между собой отростки шейных позвонков. Отметим, что сегодня среди врачей нет единого мнения о преимуществах того или иного метода заднего цервикоспондилодеза.
При тяжелых травмах шейного отдела позвоночника хирурги отдают предпочтение спондилодезу через передне-боковой доступ. Метод фиксации выбирают индивидуально, после комплексного обследования пациента. Как показала практика, при переломах позвонков наиболее эффективна комбинация межтелового цервикоспондилодеза и передней фиксирующей пластины. Подобная фиксация более надежна и обеспечивает раннюю мобилизацию больного.
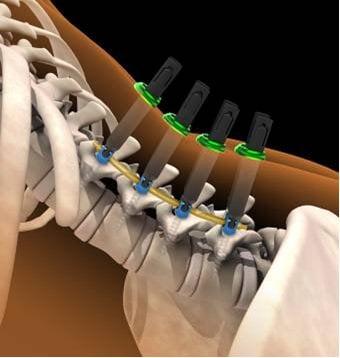
Спондилодез поясничного отдела позвоночника
При выполнении хирургических вмешательств на поясничном отделе хирурги стараются выбирать задний доступ. Как мы уже сказали, он менее травматичен и гораздо реже приводит к развитию осложнений. Передний доступ используют только при лечении оскольчатых переломов. В редких случаях его применяют в сложных клинических ситуациях.
У людей старше 55 лет на фоне остеопороза довольно часто возникают компрессионные переломы позвонков. По статистике, среди жителей США они встречают чаще переломов шейки бедра.
Таблица 1. Виды поясничного спондилодеза.
| Особенности | Преимущества, недостатки | |
| Передний межтеловой, ALIF | Во время операции хирург получает удобный доступ к телам позвонков и МПД. Он свободно удаляет диск и выполняет декомпрессию. Затем он устанавливает кейдж, способствующий быстрому сращению тел позвонков. При необходимости специалист использует дополнительные фиксирующие конструкции. | Метод позволяет избежать дислокации нервных пучков, что сопряжено с высоким риском их повреждения.Тем не менее при ALIF врач вынужден смещать кровеносные сосуды, что может привести к кровотечению. |
| Задний межтеловой, PLIF | Врач выполняет двухстороннюю интерламинэктомию и радикальную дискэктомию. После этого он имплантирует кейджи по обе стороны от позвонка.В некоторых случаях хирурги используют расширяющиеся имплантаты. Поскольку они имеют меньший диаметр, для их установки достаточно медиальной двусторонней фасетэктомии и удаления студенистого ядра. После внедрения кейджи развинчивают до нужных размеров специальным ключом. | PLIF дает возможность выполнить циркулярный спондилодез за одно хирургическое вмешательство.Чтобы получить доступ к межтеловому пространству, врач вынужден отодвигать нервные корешки. Во время тракций он рискует повредить их. В последующем это может привести к парезам, параличам, дисфункции тазовых органов и т.д. |
| Трансфораминальный межтеловой, TLIF | Наиболее современный и малотравматичный метод, обладающий массой преимуществ. Во время операции хирург выполняет дискэктомию и спондилодез с одной стороны – максимального стеноза. | TLIF позволяет избежать разрушения задний опорных структур позвоночника. Метод дает возможность выполнить хирургическое вмешательство даже на фоне выраженного рубцового процесса. |
Для более прочной иммобилизации ПДС многие хирурги выполняют межтеловой спондилодез вместе с транспедикулярной фиксацией. Суть последней заключается в применении специальных конструкций, которыми дополнительно скрепляют тела позвонков.
Перспективы восстановления
Спондилодез – это тяжелая операция, которую выполняют под наркозом. В первые сутки после хирургического вмешательства пациент пребывает в палате интенсивной терапии под присмотром медперсонала. При отсутствии осложнений ему разрешают вставать с постели уже на вторые сутки.
Восстановительный период после разных видов спондилодеза длится от 2 до 4 месяцев. В это время человеку необходимо избегать физических нагрузок, носить ортопедические корсеты и выполнять все предписания врача. Если операция и реабилитационный период прошли гладко – больной вскоре возвращается к привычному образу жизни.
Отметим, что после некоторых операций у пациентов случается несращение позвонков. Обычно это происходит тогда, когда врачи фиксируют между собой остистые и поперечные отростки. В этом случае больных продолжают беспокоить боли в спине. При отсутствии лечения несращение позвонков может привести к тяжелых последствиям.
После моно- и бисегментарного спондилодеза человек практически не замечает ограничений подвижности позвоночника. А вот после фиксации одновременно нескольких ПДС он может испытывать трудности при сгибании и разгибании спины.
Сколько стоит операция
В Москве минимальная стоимость спондилодеза составляет 50 000 рублей. При этом человеку необходимо дополнительно заплатить за расходные материалы, металлические имплантаты, пребывание в стационаре и реабилитацию. В сумме лечение в Москве может обойтись больному в 100 000 рублей.
В наше время многие жители РФ едут оперироваться в Германию и Израиль. Там операция стоит в пределах 10-12 тысяч евро. К сожалению, в германских и израильских клиниках пациентов выписывают уже через несколько дней после хирургического вмешательства. В итоге больные не получают нужной реабилитации или проходят ее дома. Естественно, все это замедляет выздоровление.
Если вы хотите прооперироваться за рубежом и получить полноценную реабилитацию – обратите внимание на Чехию. Лечение там стоит намного меньше, чем в других европейских странах. За спондилодез, пребывание в клинике и качественное восстановление в Чехии вы заплатите всего 7-8 тысяч евро.