что такое рнк вич по исследованию крови
Вирус иммунодефицита человека, РНК HIV
Описание
Вирус иммунодефицита человека, РНК HIV, ПЦР real-time качественный — исследование, которое проводится с целью определения РНК ВИЧ типа 1 в плазме крови, методом ПЦР (полимеразной цепной реакции) в реальном времени (real-time или РТ-ПЦР). Исследование проводят для прогноза и мониторинга эффективности терапии.
Данный метод ныне является самым быстрым и достоверным методом диагностики инфекционных заболеваний.
При первичном инфицировании ВИЧ, метод ПЦР позволяет выявить РНК ВИЧ в крови уже спустя 10–14 суток после инфицирования.
ВИЧ (вирус иммунодефицита человека) — вирус семейства ретровирусов (вирус с медленной репликацией), который поражает клетки иммунной системы человека (CD4, Т-хелперы) и вызывает синдром приобретенного иммунодефицита.
ВИЧ является возбудителем синдрома приобретенного иммунодефицита (СПИД).
Пути передачи ВИЧ-инфекции — половой, при переливании крови, от заражённой матери к новорождённому. В период 3–6 недель после инфицирования, обычно развивается недлительный острый синдром, для которого характерны гриппоподобные симптомы и высокие уровни виремии в периферической крови. В большинстве случаев, после этого развивается ВИЧ-специфичный иммунный ответ и снижение виремии в плазме, обычно в течение 4–6 недель после появления симптомов. После сероконверсии (появления специфических антител) наступает клинически стабильная бессимптомная фаза, способная длиться годами. Для бессимптомного периода характерен невысокий уровень персистирующей виремии в плазме и постепенное снижение уровней CD4+T-лимфоцитов, которое приводит впоследствии к развитию тяжёлого иммунодефицита, множественным оппортунистическим инфекциям, онкогенезу и гибели. У лиц с установленной ВИЧ-1 инфекцией, количественное измерение уровня РНК ВИЧ-1 в крови используют в целях прогноза и контроля антиретровирусной терапии.
Показания
Обнаружение ВИЧ методом полимеразной цепной реакции — ПЦР (качественно) проводится с целью:
Общие правила при подготовке к исследованию:
Отрицательный результат исследования указывает на отсутствие РНК ВИЧ в крови.
Положительный результат — выявление РНК ВИЧ — свидетельствует об инфицировании пациента.
Вирус иммунодефицита человека, РНК HIV колич.
Описание
Вирус иммунодефицита человека, РНК HIV, ПЦР real-time количественный — исследование, которое проводится с целью количественного определения РНК ВИЧ типа 1 в плазме крови методом ПЦР (полимеразной цепной реакции) в реальном времени (real-time или РТ-ПЦР).
Исследование проводят для прогноза и мониторинга эффективности терапии.
ВИЧ (вирус иммунодефицита человека) — вирус семейства ретровирусов (вирус с медленной репликацией), который поражает клетки иммунной системы человека (CD4, Т-хелперы) и вызывает синдром приобретённого иммунодефицита. ВИЧ является возбудителем синдрома приобретённого иммунодефицита (СПИД).
Пути передачи ВИЧ-инфекции — половой, при переливании крови, от заражённой матери к новорождённому. В период 3–6 недель после инфицирования, обычно развивается недлительный острый синдром, для которого характерны гриппоподобные симптомы и высокие уровни виремии в периферической крови. В большинстве случаев после этого развивается ВИЧ-специфичный иммунный ответ и снижение виремии в плазме, обычно в течение 4–6 недель после появления симптомов.
После сероконверсии (появления специфических антител) наступает клинически стабильная бессимптомная фаза, способная длиться годами. Для бессимптомного периода характерен невысокий уровень персистирующей виремии в плазме и постепенное снижение уровней CD4+ T-лимфоцитов, которое приводит впоследствии к развитию тяжёлого иммунодефицита, множественным оппортунистическим инфекциям, онкогенезу и гибели. У лиц с установленной ВИЧ-1 инфекцией, количественное измерение уровня РНК ВИЧ-1 в крови используют в целях прогноза и контроля антиретровирусной терапии.
Исследование применяют для прогноза (на основании исходных уровней РНК ВИЧ-1) или для мониторинга эффективности антиретровирусной терапии (на основании определения изменений уровней РНК ВИЧ-1 в плазме на протяжении курса антиретровирусной терапии).
Внимание! Тест не предназначен для скрининга на ВИЧ-1 крови и её продуктов или для подтверждающей диагностики ВИЧ-1-инфекции.
Подготовка
Специальная подготовка не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приёма пищи.
Интерпретация результатов
Единицы измерения: количество выявленной РНК вируса иммунодефицита человека 1 типа, выраженное в C/ml (копии/мл).
Одна копия РНК ВИЧ-1 соответствует 1.67 Международных единиц (МЕ) в соответствии в первым международным стандартном ВОЗ для РНК ВИЧ-1 в тестах по выявлению нуклеиновых кислот (NIBSC 97/656).
ВИЧ (антитела и антигены)
Вирус иммунодефицита человека (ВИЧ) относится к семейству ретровирусов и является причиной возникновения СПИДа — одного из самых известных заболеваний нашего времени. Существует две формы вируса: ВИЧ-1, распространенный больше в Европе, России, Азии, США и Австралии, и редкий ВИЧ-2, в основном обнаруживаемый в Западной Африке.
Вирус распространяется через кровь и биологические жидкости (сперму, влагалищное отделяемое, материнское молоко), поэтому наиболее часто он передается при незащищенных половых контактах, использовании нестерильных медицинских инструментов, при инъекциях наркотиков и при грудном вскармливании.
ВИЧ поражает клетки иммунной системы. С течением заболевания организм утрачивает способность бороться как с самой ВИЧ-инфекцией, так и с другими инфекционными заболеваниями, и развивается СПИД — стадия заболевания, при которой иммунная система уже не работает. Наиболее часто на фоне СПИДа возникают вторичные заболевания, например пневмонии, грибковые инфекции, туберкулез, и другая тяжелая патология.
Важно своевременно выявить носительство ВИЧ и встать на учет в региональном центре СПИДа для получения необходимой терапии. Антиретровирусная терапия, назначаемая пациентам с ВИЧ, позволяет сохранить жизнь и продлить бессимптомную стадию заболевания. Вторым, не менее важным фактором, является знание самого пациента о своем статусе ВИЧ, что значительно снижает риск заражения других людей.
В начале заболевания может не быть никаких болезненных проявлений, у части пациентов развивается гриппоподобное состояние. Существует так называемый период «серологического окна», когда вирус уже размножается в организме, а иммунная система не выработала еще антител. В это время анализ на антитела к ВИЧ может быть отрицательным, но человек уже способен заражать окружающих. Поэтому в случае сомнительного контакта или риска заражения ВИЧ- инфекцией рекомендуются повторные исследования через 3 и 6 месяцев.
Стандартным методом лабораторной диагностики ВИЧ-инфекции служит определение антител/антигенов к ВИЧ. Для подтверждения результатов антител к ВИЧ применяют подтверждающие тесты (иммунный, линейный блот).
Анализ на ВИЧ является скрининговым и имеет высокую чувствительность. Лабораторные тесты, имеющие максимальную чувствительность, дают крайне мало ложноотрицательных результатов, но могут давать ложноположительные результаты в небольшом проценте случаев.
В каких случаях обычно назначают исследование
Что именно определяют в процессе анализа
Проводят качественное определение антител к антигенам ВИЧ 1 и 2 типов и антигена p24 методом ИХЛА (модификация иммуноферментного анализа).
Что означают результаты теста
«Не обнаружено» — значит, что в скрининговом тесте не выявлено антител к ВИЧ, но это не исключает наличия инфекции в периоде «серологического окна».
«Обнаружено» — значит, что выявлены антитела к ВИЧ. Исследование было сначала выполнено дважды в скрининговой лаборатории, затем было проведено подтверждающее тестирование в референсной лаборатории. Первично положительную сыворотку повторно исследует референсная лаборатория тест-системой другого производителя, а затем при получении повторно положительного результата исследует методом иммунного блота. При этом надо помнить, что положительный результат антител к ВИЧ не является диагнозом. Диагноз ВИЧ-инфекции может установить только врач при осмотре пациента с учетом всех результатов его исследований.
Результат исследования «не обнаружено» можно получить уже на следующий день после сдачи анализа. Положительные результаты отправляются на подтверждение в референсную лабораторию и могут быть задержаны на срок до 10 дней.
Подготовка к анализу
Кровь можно сдавать не ранее чем через 3 часа после приема пищи в течение дня или утром натощак. Чистую воду можно пить в обычном режиме.
Диагностика ВИЧ: методы и исследования
Ранняя диагностика заболеваний – залог успешного лечения. Ставшее крылатым выражение, особенно актуально для ВИЧ-инфекции. Ведь заболевание неизлечимо полностью, и только своевременная диагностика позволяет взять течение болезни под контроль и выбрать тактику лечения, чтобы жить полноценной жизнью.

Важность клинической диагностики ВИЧ
В понимании многих людей ВИЧ-инфицированный человек выглядит болезненно, изнеможенно. Он кашляет, чихает, чешется, стонет, у него все болит… На самом деле это не так! Проблема в том, что после инфицирования ВИЧ и в последующий инкубационный период симптомы полностью отсутствуют. Затем наступает острая фаза, на протяжении которой присутствуют симптомы, напоминающие ОРВИ или грипп. Но и они вскоре проходят, и наступает, так называемый, латентный период – продолжительный промежуток времени, когда ВИЧ-инфекция себя ничем не выдает. С момента инфицирования и до стадии пред-СПИДа может пройти порядка 10 лет, в течение которых, ни сам пациент, ни его окружение, даже и не подозревают о болезни. А когда она уже на полную мощность заявляет о себе, контролировать ее очень трудно. Сложно противостоять осложнениям ВИЧ, поддерживать практически разрушенную иммунную систему человека.
Очень важно понимать, что, хотя и есть группы риска – гомосексуалисты, наркозависимые и девушки легкого поведения – в основной массе, пациенты с ВИЧ-инфекцией – это обычные люди. Они учатся, ходят на работу, посещают общественные места, знакомятся в интернете – в общем, живут как все. К сожалению, но от ВИЧ никто не застрахован. Незащищенный половой контакт в порыве страсти, заветное тату без соблюдения стерильности, маникюр за полцены у начинающего мастера, уличная драка – все эти и множество других житейских ситуаций могут обернуться инфицированием ВИЧ.
Не ошибается лишь тот, кто не живет! Мы не можем знать все наперед, не можем исправить уже совершенных ошибок, но мы можем предпринять простые шаги для исправления их последствий – обратиться в ближайший кожно-венерологический диспансер, в местную клинику или специализированный СПИД-центр для сдачи анализов и ранней диагностики ВИЧ.
Благоприятные сроки для диагностики ВИЧ
Факт возможного инфицирования и плохое самочувствие без видимых причин – два веских основания для обращения к специалистам. Но отрицательный результат тестирования на антитела не всегда означает, что человек не инфицирован, так как существует период “серонегативного окна” (время между заражением и появлением антител), который составляет около трех месяцев. Поэтому лучше повторить их спустя 3 месяца с момента возможного инфицирования. Если же ответ опять будет отрицательным, но ваша тревога не проходит, и вы уверены в заражении ВИЧ, тогда лабораторную диагностику необходимо повторить спустя 6 месяцев после факта заражения.
Что касается плохого самочувствия, то поводом провериться на ВИЧ может быть сочетание следующих симптомов:
Важно понимать, что с момента, когда проявляются первые признаки ВИЧ-инфекции и до момента, когда заболевание переходит в латентную стадию, проходит очень мало времени – около 3-6 недель с факта инфицирования. Нельзя упускать из вида этот промежуток времени! Поскольку последующие 8-10 лет вы будет жить, нормально себя чувствовать и даже не подозревать о том, что больны ВИЧ-инфекцией. Драгоценное время будет упущено.
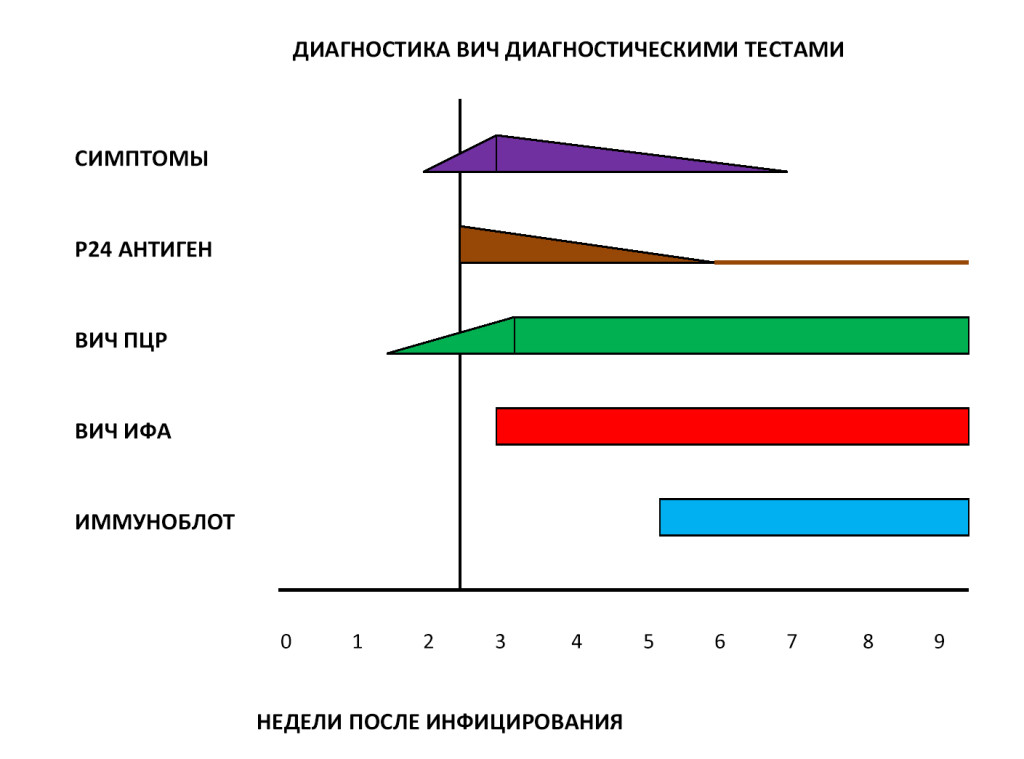
Современные методы диагностики ВИЧ
В настоящее время в диагностике ВИЧ используется двухуровневый подход – косвенные и прямые тесты. Косвенные тесты позволяют обнаружить в крови пациента специфические антитела к ВИЧ, а прямые тесты помогают выявить собственно сам ВИЧ и определить степень вирусной нагрузки на организм. В России стандартная диагностика ВИЧ включает следующие методы лабораторных исследований:
Также могут быть применены следующие методики:
Диагностические принципы лабораторных исследований и степень их достоверности приведены в нижеследующей таблице.
Клинико-лабораторные проявления и сложности диагностики острой ВИЧ-инфекции у взрослых

Статья посвящена исследованию современных эпидемиологических и клинических особенностей острой ВИЧ-инфекции, анализу эффективности лабораторной диагностики. Представлен обзор литературы в сопоставлении с данными собственных наблюдений за 200 пациентами с
Острая ВИЧ-инфекция (острый ретровирусный синдром, стадия первичных проявлений ВИЧ-инфекции) развивается после инкубационного периода, который продолжается от 3 недель до 3 месяцев после заражения. При диагностике инфекции в эти сроки предоставляется уникальная возможность для раннего начала антиретровирусной терапии (АРВТ) с целью уменьшения вирусной нагрузки, предотвращения развития прогрессирующего иммунодефицита и ограничения дальнейшего распространения инфекции в популяции. Однако диагностика острой ВИЧ-инфекции представляет определенные сложности ввиду отсутствия у нее патогномоничных симптомов, возможных отрицательных результатов иммуноблота в первые недели болезни, и часто инфекция остается нераспознанной врачами.
ВИЧ-инфекция — медленно, неуклонно прогрессирующая антропонозная болезнь, вызываемая вирусом иммунодефицита человека, с контактным механизмом передачи, характеризующаяся прогрессирующим поражением иммунной системы с развитием синдрома приобретенного иммунодефицита.
С начала пандемии ВИЧ-инфекции, т. е. в течение 40 лет, почти 78 млн человек были инфицированы, из них около 39 млн человек умерли [1]. Эпидемиологическая ситуация по ВИЧ-инфекции в Российской Федерации (РФ) в последние годы продолжает оставаться напряженной. В течение последнего десятилетия показатели заболеваемости в РФ росли: если в 2008 г. показатель заболеваемости составил 31,8 на 100 тыс. населения [14], то в 2017 г. — 61,16, в 2018 г. — 59,74 [2]. Показатель пораженности ВИЧ-инфекцией в 2018 г. составил 686,2 на 100 тыс. населения России. Регистрируется рост числа регионов РФ с высокой пораженностью населения ВИЧ-инфекцией (более 0,5% от численности населения): с 22 регионов в 2014 г. до 35 в 2018 г., при этом в них проживает более половины всего населения страны — 59,0%. К наиболее пораженным ВИЧ-инфекцией регионам относится и Новосибирская область. В 2018 г. она заняла 3-е место по уровню заболеваемости в России (135,4 на 100 тыс. населения). В 2017 г., по данным Росстата, ВИЧ-инфекция была причиной более половины всех смертей от инфекционных болезней (57,2%), умирают ВИЧ-инфицированные в молодом возрасте (в среднем — в 38 лет). Ведущей причиной летальных исходов у ВИЧ-инфицированных остается туберкулез [2].
Ранняя диагностика ВИЧ-инфекции имеет важное значение для профилактики ее распространения и лечения. По данным исследований, на долю «недавно инфицированных» (менее полугода от даты верификации диагноза) приходится от 2% до 89% выявленных случаев ВИЧ-инфекции [3, 8, 11–12]. Острая ВИЧ-инфекция (ОВИ) характеризуется высокой вирусной нагрузкой и, соответственно, значительным риском передачи вируса половым путем [7, 11]. Вероятность передачи ВИЧ-1 человеку наиболее тесно связана с вирусной нагрузкой в крови. При увеличении вирусной нагрузки у человека, инфицированного ВИЧ-1, в 10 раз ожидается, что риск передачи увеличится в 2,5 раза [18].
Раннее назначение АРВТ позволяет не допустить развития оппортунистических инфекций, существенно продлить жизнь ВИЧ-инфицированного, улучшить качество жизни больного и профилактировать дальнейшую передачу инфекции [4, 6, 7, 19, 20].
Диагностика ОВИ представляет определенные сложности. Спектр типичных симптомов болезни известен, но патогномоничных среди них нет. Кроме того, в ряде случаев клинические проявления ОВИ могут значительно отличаться от типичного течения как по спектру симптомов, так и по тяжести клинических проявлений [5].
Стадия первичных проявлений ВИЧ следует непосредственно за инкубационным периодом. В это время репликация ВИЧ продолжается, и уже может быть обнаружен первичный ответ на внедрение возбудителя в виде клинических проявлений и/или выработки антител. У большинства пациентов эта стадия ограничивается лишь выработкой специфических антител без клинических признаков инфекции (бессимптомная сероконверсия), но при исследовании крови можно выявить снижение числа CD4-лимфоцитов (Т-хелперов), лейкопению, гипергаммаглобулинемию [7, 9].
Реже первичная инфекция проявляется острым ретровирусным синдромом, напоминающим симптомы гриппа, другой острой респираторной вирусной инфекции (ОРВИ) или инфекционного мононуклеоза [7]. Так, П. Г. Филиппов и соавт. (2017) отметили, что пациенты с ОВИ направлялись и поступали в инфекционный стационар со следующими клиническими диагнозами: острая кишечная инфекция, геморрагическая лихорадка с почечным синдромом, лептоспироз, корь, ОРВИ, ветряная оспа, инфекционный мононуклеоз, токсикодермия. Ни у одного из пациентов на догоспитальном этапе и в приемном отделении стационара не была заподозрена ОВИ [5].
По данным D. L. Braun и соавт. (2015) пациентам с ОВИ при первичном обращении к врачу острый ретровирусный синдром был диагностирован лишь в 38% случаев, остальным больным выставлялись диагнозы: вирусная инфекция, отличная от ВИЧ (например, инфекционный мононуклеоз, ОРВИ), — в 17%, бактериальная инфекция (например, стрептококковый фарингит) — в 6%, гастроэнтерит — в 4%, инфекция, передаваемая половым путем (например, сифилис), — в 3%, другие диагнозы — в 19% [29]. В странах Африки пациенты с ОВИ составляют 1–3% от числа пациентов, поступивших с подозрением на малярию [22].
Материал и методы исследования
В исследование было включено 200 пациентов в возрасте от 18 до 52 лет, поступивших в Государственное бюджетное учреждение здравоохранения городскую инфекционную клиническую больницу № 1 (ГБУЗ ГИКБ № 1) г. Новосибирск в 2017–2018 гг. Обследованы 104 мужчины (52%) и 96 женщин (49%). Диагноз ОВИ верифицировали на основании положительных результатов иммуноферментного анализа (ИФА) на антитела к ВИЧ при отрицательном или сомнительном результате иммуноблота, а также определения в крови количественного содержания РНК ВИЧ методом полимеразной цепной реакции (ПЦР) (вирусной нагрузки, ВН). При постановке диагноза ВИЧ-инфекции учитывалась совокупность клинико-эпидемиологических и лабораторных данных.
Результаты и их обсуждение
В результате проведенного исследования было установлено, что на догоспитальном этапе больным выставлялись различные диагнозы: псевдотуберкулез (35,0%), инфекционный мононуклеоз (14,8%), аллергический дерматит (17,0%), острая кишечная инфекция (12,6%), ОРВИ или грипп (20,6%). В инфекционном стационаре трети этих больных диагноз ОВИ был выставлен лишь по результатам лабораторного обследования, так как проявления и продолжительность имеющихся у них лихорадочного, катарального и диарейного синдромов не выходили за рамки типичных для острых кишечных инфекций или ОРВИ и лишь введенное с 2017 г. обязательное обследование на ВИЧ-инфекцию всех поступающих в ГИКБ № 1 пациентов после присоединения к ней Центра СПИДа позволило диагностировать у них ОВИ.
Манифестное течение ОВИ — неблагоприятный признак быстрого прогрессирования заболевания. В сравнительных когортных исследованиях, оценивающих течение заболевания у пациентов с бессимптомным острым периодом ВИЧ-инфекции и у пациентов с клиническими признаками острого ретровирусного синдрома или неврологическими нарушениями, развитие СПИДа наблюдалось в 4,6 раза чаще при наличии клинической картины инфекционного заболевания [10].
Исследователи отмечают разную частоту симптомов при ОВИ. D. L. Braun и соавт. (2015) выделили 17 типичных для ОВИ симптомов и признаков [29]. По их данным, лихорадка регистрировалась у 88% больных, недомогание/усталость — у 60%, фарингит — у 51%, сыпь — у 47%, лимфаденопатия — у 45%, потеря веса — у 39%, головная боль — у 37%, диарея — у 35%, ночные поты — у 34%, миалгия — у 28%, тошнота — у 26%, артралгия — у 22%, кашель — у 16%, рвота — у 12%, афтозный стоматит — у 12%, неврологические симптомы — у 11%, генитальные язвы — у 3%, повышение сывороточных трансаминаз — у 61%, тромбоцитопения — у 37%. C. S. Wong и совт. (2011) выявляли лихорадку в 91% случаев, сыпь — в 56%, диарею — в 53%, лимфаденопатию — в 41%, головную боль — в 24%, миалгию — в 44%, артралгию — в 29%, потерю веса — в 26%, анорексию — в 21%, фарингит — в 26%, кашель — в 24%, рвоту — в 18%, тонзиллит — в 12%, менингизм — в 6% случаев [23]. По нашим данным, частыми симптомами у госпитализированных в ГИКБ № 1 взрослых 200 больных с ОВИ в 2017–2018 гг. были: лихорадка (99%), экзантема (65,5%), полилимфаденопатия (54,0%). Реже регистрировались диарея (36,0%), фаринготонзиллит (23,0%), афтозный стоматит (6,5%), гепатомегалия или гепатоспленомегалия (8,5%). У 26,5% больных были выявлены вторичные заболевания: у 2 больных — сепсис, у 2 — серозный менингит, у 3 — реактивация цитомегаловирусной инфекции, у 5 — реактивация Эпштейна–Барр-вирусной инфекции, у 2 — проявления Herpes Zoster, у 12 — внебольничная пневмония стрептококковой и стафилококковой этиологии, у 5 — различные формы туберкулеза легких, у 22 — орофарингеальный кандидоз.
Таким образом, по мнению всех авторов, наиболее частым клиническим симптомом у больных ОВИ является лихорадка (88–99%), сопровождающаяся у большинства больных интоксикационным синдромом. Ее продолжительность, по нашим данным, варьировала от 2 до 32 дней (в среднем — 8,6 ± 2,93 суток). Высокая лихорадка регистрировалась у 65,0%, умеренная — у 31,0%, у незначительной доли больных она была субфебрильная (4,0%).
Вторым по частоте клиническим проявлением ОВИ является экзантема (47–65,5%). По нашим данным, сыпь у пациентов с ОВИ появлялась с 1-го по 9-й день заболевания, преимущественно на лице и «зоне декольте», с последующим распространением на верхнюю половину туловища и верхние конечности. По характеру элементов регистрировалась пятнистая, или пятнисто-папулезная экзантема, неправильной формы, различных размеров, в 3/4 случаев она была яркой, обильной. Сыпь не имела тенденции к сгущению, не сопровождалась кожным зудом и шелушением, не поддавалась действию антигистаминных препаратов.
Почти у половины больных ОВИ отмечалась генерализованная лимфаденопатия. По нашим наблюдениям, у больных ОВИ лимфоузлы были увеличены умеренно, не спаяны с окружающими тканями, плотноэластической консистенции, кожа над ними не изменена. Более чем у трети больных отмечалась диарея, она была чаще водянистая, реже кашицеобразный стул, без патологических примесей, от 3 до 15 раз в день.
Редкими проявлениями ОВИ являются разнообразные неврологические проявления. E. Fortin и соавт. описывают двусторонний неврит зрительного нерва при ОВИ [21]. M. A. Ferrada и соавт. — лимбический энцефалит и рабдомиолиз [24]. D. L. Braun и соавт. отмечали тяжелый энцефалит, герпетический менингит, парезы (например, парез лицевого нерва, парез плечевого сплетения), длительное головокружение, острое психическое расстройство, дистальные парестезии, афазию [29], Г. А. Прянишникова — асептический менингит, менингоэнцефалит, острую воспалительную демиелинизирующую полирадикулонейропатию или синдром Гийена–Барре, дистальную сенсорную полинейропатию, нейропатию лицевого нерва [7]. Это единичные случаи при ОВИ, описанные в литературе.
По нашим данным, у части больных ОВИ отмечались изменения гемограммы — лейкопения у 63,0% пациентов, тромбоцитопения — у 62,5%, сочетанное снижение уровня лейкоцитов и тромбоцитов наблюдалось у половины больных (50,0%). Тестом, верифицирующим ВИЧ-инфекцию у больного в РФ, считается иммуноблот [1, 13]. Однако многие авторы отмечают, что имуноблот при ОВИ у поступивших в фазе «серологического окна» оказывается сомнительным или отрицательным [5, 7, 25, 26]. Тесты четвертого поколения, которые выявляют как антиген р24, так и антитела к ВИЧ, способны верифицировать ОВИ и сократить «вирус-положительное/антитело-отрицательное окно» примерно до 2–3 недель, а выявление РНК ВИЧ в плазме методом ПЦР сокращает этот пробел до 7 дней [7, 18]. В 2013 г. Центры по контролю и профилактике заболеваний (англ. Centers for Disease Control and Prevention, CDC) и Ассоциация лабораторий общественного здравоохранения США изменили алгоритм тестирования на ВИЧ для скрининга ОВИ с помощью иммуноанализа четвертого поколения на ВИЧ. В случае положительного результата выявления антител к ВИЧ в ИФА следует провести тест на дифференцировку антител к ВИЧ-1/ВИЧ-2. Если есть сомнительный или отрицательный результат второго теста, выполняется тест на амплификацию нуклеиновой кислоты ВИЧ-1 для подтверждения раннего заражения [27, 28].
В нашем исследовании при получении отрицательного или сомнительного результата иммуноблота (тестсистема «Блот-ВИЧ ½+0», ЗАО БТК «Биосервис», Россия) у больных с подозрением на ОВИ, проводилось определение в крови количественного содержания РНК ВИЧ методом ПЦР (вирусной нагрузки, ВН). У всех 200 пациентов выявлена высокая вирусная нагрузка, которая варьировала от 23 000 до 10 000 000 и более копий/мл. При этом у 77,0% больных она составляла более 1 000 000 копий/мл, из них у 56,0% — более 10 000 000 копий/мл.
Заключение
Клинические проявления острой стадии ВИЧ-инфекции могут быть разнообразными и подчас не вписываются в «классические» представления о течении острого ретровирусного синдрома. Необходима большая настороженность врачей различных специальностей в плане выявления больных с ОВИ. Целесообразно разработать алгоритмы диагностики ОВИ с обязательным включением в схему обследования полимеразной цепной реакции, наряду с выявлением антител к ВИЧ, что сократит время на диагностику ложноотрицательных результатов. В сложных диагностических ситуациях, когда имеются «неклассические» симптомы острого патологического процесса с лихорадкой, врачам любых специальностей при подозрении на ОВИ целесообразно привлекать для консультаций врача-инфекциониста, повторять исследование на антитела к ВИЧ или проводить исследование для выявления РНК ВИЧ-1 в сыворотке крови. Пациенты с ОВИ, не знающие о своем ВИЧ-статусе, могут на долгое время исчезать из-под наблюдения специалистов, диагноз нередко устанавливается поздно. Ранняя диагностика ОВИ и раннее назначение антиретровирусной терапии играют важную роль в профилактике распространения ВИЧ-инфекции и продлении жизни больных.
Литература
Клинико-лабораторные проявления и сложности диагностики острой ВИЧ-инфекции у взрослых/ Я. С. Ульянова, Е И. Краснова, В. В. Проворова, Н. И. Хохлова, О. В. Мельникова, И. Я. Извекова
Для цитирования: Лечащий врач № 9/2019; Номера страниц в выпуске: 70-73
Теги: острый ретровирусный синдром, приобретенный иммунодефицит, диагностика