что такое репродуктивность женщины
Что такое женская фертильность и от чего она зависит?
Одним из главных предназначений женщины является рождение ребенка. Но не всегда беременность наступает так легко, как того бы хотелось. Важным фактором для зачатия является женская фертильность, которая является показателем здоровья всей репродуктивной системы женщины.
Что такое фертильность у женщины?
Женская фертильность – это непосредственно способность женщины к зачатию и вынашиванию потомства. С самого рождения в организме женщины содержится несколько миллионов яйцеклеток, которые зарождаются еще в период внутриутробного развития. Считается, что к подростковому возрасту их количество уменьшается примерно до 400 тысяч. Важно понимать, что эти клетки в организме не возобновляются, как делают это сперматозоиды у мужчин.
С момента начала полового созревания (когда у девочек начинаются менструации) яйцеклетки, до этого находившиеся в яичниках в «спящем» состоянии, начинают постепенно созревать. Раз в месяц примерно в середине менструального цикла из фолликула выходит созревшая яйцеклетка – этот процесс именуется овуляцией, и он напрямую связан со способностью женщины к зачатию ребенка. Яйцеклетка после оплодотворения сперматозоидом постепенно попадает в матку, где происходит прикрепление к стенкам матки для дальнейшего роста и развития плода.
Женская фертильность зависит не только от овуляции, но и от прочих состояний организма:
На все процессы репродуктивной системы женщины постоянно идет влияние различных гормонов, вырабатываемых организмом. Поэтому гормональный фон также крайне важен для женской фертильности.
Уровень женской фертильности принято оценивать по трем факторам – возможность зачать, выносить и родить ребенка. Считается, что если женщина способна только к 2 факторам из трех, то фертильность низкая, если ко всем 3 – то нормальная. О высокой фертильности говорят в том случае, если женщина способна зачать, выносить и родить нескольких детей подряд.
В случае возникновения трудностей с зачатием естественным путем, проблемы можно решить благодаря экстракорпоральному оплодотворению (ЭКО) в Украине в клинике репродуктивной медицины (ВРТ) имени академика В.И. Грищенко
Фертильные дни
Фертильными считаются те дни менструального цикла, в которые вероятность забеременеть максимальна. Этот период начинается за 5 дней до овуляции и заканчивается через пару суток после нее. Это называют окном фертильности или фертильный период. Для того чтобы определить дни фертильности можно вести подсчет по календарю – предполагается, что овуляция происходит в середине цикла, и от этой даты отсчитывают 5 дней в одну и 2 дня в другую сторону. Но такой метод не является точным, так как каждый организм индивидуален и выход яйцеклетки может происходить в другие дни.
Определить дни фертильности у женщины можно и другими способами:
Помимо перечисленных методов для определения таких дней женщине могут проводить ультразвуковое исследование, но такой способ используется не так часто. Определив фертильные дни, женщина значительно повышает свои шансы на беременность в текущем менструальном цикле.
Факторы, влияющие на фертильность
Стоит понимать, что уровень женской фертильности не является неизменным показателем, данным с рождения. На него влияет сразу множество факторов, среди которых:
При оценке женской фертильности всегда следует учитывать перечисленные факторы. Некоторые из них приводят к невозможности забеременеть, другие же влияют на способность вынашивания.
Нарушения женской фертильности могут иметь постоянный характер – забеременеть естественным путем невозможно, а также временный – при устранении негативных факторов зачатие и рождение ребенка возможно.
Как повысить фертильность женщины?
При обнаружении любых проблем со здоровьем, которые мешают зачать ребенка, в первую очередь необходимо начать адекватное лечение, назначенное врачом. При необходимости может быть назначена как медикаментозная терапия, так и хирургическое вмешательство, не стоит пренебрегать лечением.
Но помимо заболеваний и нарушений, связанных со здоровьем, существует множество факторов, которые могут помочь улучшить фертильность и родить здорового ребенка. Повысить способность к зачатию и рождению малыша могут следующие правила:
Все эти рекомендации могут благоприятно повлиять на фертильность женщины, увеличив вероятность зачатия и рождения здорового малыша. Поэтому придерживаться таких правил следует вне зависимости от уровня фертильности и наличия неудачных попыток забеременеть в прошлом.
Если беременность не наступает на протяжении года после начала активных попыток, следует задуматься о причинах, для чего обязательно нужно обратиться к врачу гинекологу-репродуктологу. С его помощью будет проведено обследование организма и определение уровня женской фертильности, а при необходимости и назначено грамотное лечение.
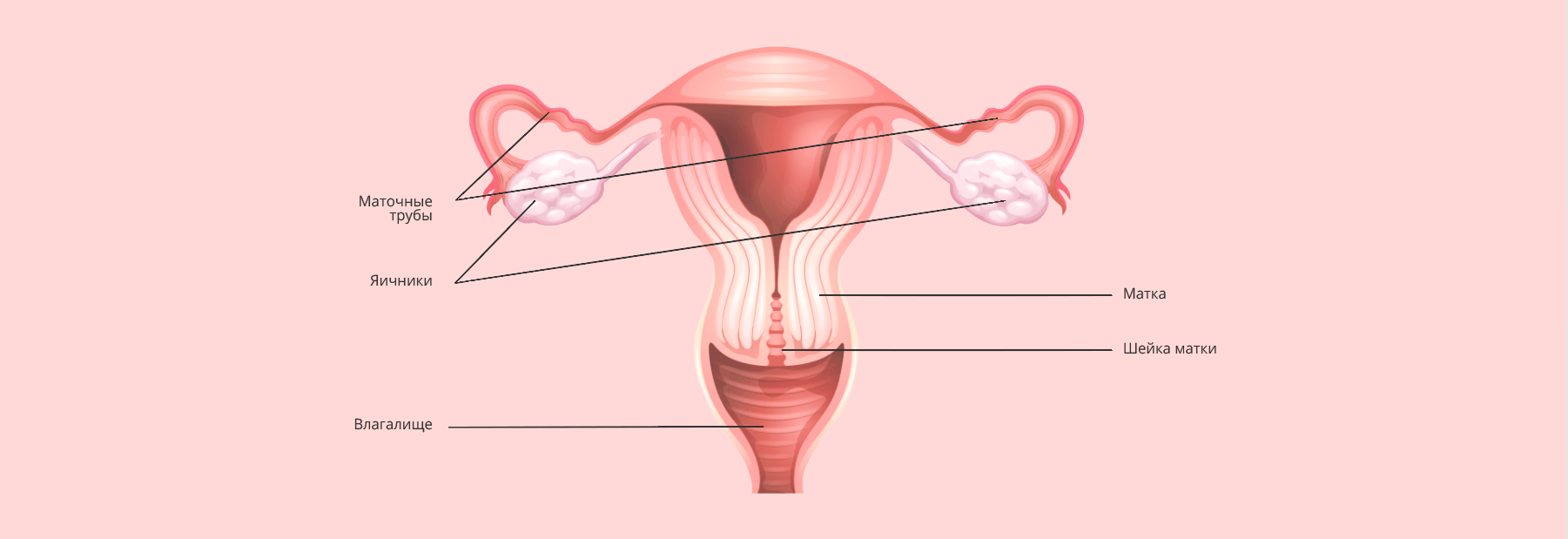
Как устроена женская репродуктивная система
Одна из важнейших функций и насущная потребность человеческого организма – размножение. Органы, которые имеют отношение к воспроизведению потомства, составляют репродуктивную систему. Женская репродуктивная система устроена сложно, это самое настоящее чудо, созданное природой.
В первую очередь стоит знать о том, что все половые органы женщины делятся на наружные и внутренние.
Поговорим об этом подробнее.
НАРУЖНЫЕ ПОЛОВЫЕ ОРГАНЫ ЖЕНЩИНЫ
Наружными они называются потому, что находятся снаружи и доступны для осмотра без специальных инструментов:
ВНУТРЕННИЕ ПОЛОВЫЕ ОРГАНЫ
В соответствии со своим названием, находятся внутри женского тела. Их можно осмотреть только при помощи специальных инструментов, например, эндоскопического оборудования или ультразвукового датчика:
ЧТО ТАКОЕ МЕНСТРУАЛЬНЫЙ ЦИКЛ, И КАК ОН ПРОИСХОДИТ?
Наши предки считали Луну символом женского начала. А всё потому, что женский организм, как и «ночное светило», живет циклами в 28–29 дней. Эти циклы называют месячными, или менструальными. Каждый менструальный цикл состоит из трех фаз:
В норме менструальные циклы следуют один за другим. Раз в месяц организм женщины готовится к беременности, вне зависимости от её собственного желания. Обычно первые месячные приходят в 11–16 лет. Они называются менархе.
В первые дни фолликулярной фазы гипофиз – железа, которая находится в головном мозге, – начинает активно вырабатывать два гормона: фолликулостимулирующий (ФСГ) и лютеинизирующий (ЛГ). Они попадают в кровь и достигают яичников. Под действием гормонов гипофиза в яичниках начинается созревание 15–20 фолликулов (пузырьков с яйцеклетками) и усиливается синтез эстрогенов.
Со временем один из фолликулов становится доминирующим и продолжает созревать, остальные погибают.
Доминантный фолликул продолжает вырабатывать эстрогены. Когда их уровень повышается до определенных значений, они, по принципу обратной связи, подавляют производство фолликулостимулирующего гормона.
Фолликулярная фаза продолжается примерно 14 дней. После этого происходит овуляция.
Нижняя часть шейки матки начинает вырабатывать много слизи – она нужна для того, чтобы помочь сперматозоидам проникнуть в матку и встретиться с яйцеклеткой.
Лютеиновая фаза начинается сразу после менструации и продолжается примерно 2 недели. Фолликул, после того как его покинула яйцеклетка, превращается в структуру, которая называется желтым телом. Оно выделяет гормон прогестерон, который готовит матку к беременности.
Под действием прогестерона слизистая оболочка матки разрастается, набухает, в ней растут кровеносные сосуды.
Далее ситуация может развиваться по одному из двух путей:
МНОГО ЛИ ЯЙЦЕКЛЕТОК В ЖЕНСКИХ ЯИЧНИКАХ?
Каждая девочка рождается с готовым набором яйцеклеток: новые в течение жизни не образуются. На момент рождения в яичниках находится от 1 до 2 миллионов яйцеклеток. К моменту полового созревания их остается примерно 300 000. Только 500 из этого количества покидают яичники и могут быть оплодотворены. Остальные погибают.
МЕНОПАУЗА
Менопауза наступает, когда у женщины прекращаются менструации. Обычно это происходит в возрасте 40–50 лет. Менопаузу можно констатировать, если месячные отсутствовали более одного года.
Менопауза — естественный процесс, через который предстоит пройти каждой женщине. Однако в некоторых случаях она сопровождается симптомами, такими как нарушение сна, повышенная утомляемость, приливы жара, эмоциональная нестабильность. Всё это лечится путем изменения образа жизни и гормональными препаратами.
Врачи Института репродуктивной медицины REMEDI знают всё о репродуктивном женском здоровье. Мы знаем, как его сохранить и восстановить, подарить женщине радость материнства.
Фертильность у женщин — что это?
Многие семейные пары сталкиваются с невозможностью зачать и родить здорового ребенка. Эта проблема может быть связана с пониженной фертильностью одного из партнеров. Женская фертильность тесно связана с таким понятием, как овуляция, что представляет собой созревание и выход зрелой яйцеклетки из яичника для дальнейшего слияния со сперматозоидом. При планировании беременности важно учитывать наиболее благоприятный для зачатия период, а также факторы, влияющие на него.
Прогнозы фертильности – как проводят тест?
Для определения способности женщины к деторождению используются медицинские исследования. Их основная задача – установить, происходит ли в организме нормальное созревание яйцеклетки и выход ее в полость матки.
В условиях медицинского учреждения выполняется «прогноз фертильности», который может включать следующие процедуры:
По итогу исследований и наблюдений врач составляет прогноз фертильности, измеряемый в баллах.
Показатель в «-2» указывает на низкий шанс забеременеть, «0» – нормальная фертильность, женщина способна к деторождению, «+2» – вероятность зачатия очень высока.
Как определить дни фертильности?
При планировании беременности важно установить благоприятный для зачатия период. Обычно, это время начинается за несколько дней до даты овуляции и заканчивается через сутки после нее. Такие сроки связаны с различной продолжительностью жизни мужских и женских половых клеток.
Сперматозоиды сохраняют свою активность в матке около 3-5 дней, неоплодотворенная яйцеклетка же погибает уже через 12-24 часа.
Определить фертильные дни может врач с помощью УЗИ яичников и установления концентрации гормонов в крови. Это наиболее достоверные, но не единственные методы. На овуляцию также указывают:
От чего зависит женская фертильность
Для наступления беременности должны происходить регулярные менструации и овуляции. В течение жизни показатель фертильности изменяется. Большинство процессов в организме женщины регулируется гормонами, выработка которых тесно связана с нервной системой и обменом веществ.
Поэтому оказать опосредованное воздействие на овуляцию могут:
Возрастные изменения
В отличие от мужчин, у которых выработка половых клеток происходит в течение жизни, у женщин их количество ограничено. Будущие яйцеклетки называются ооцитами и закладываются еще до рождения девочки.
При первых месячных в организме запускается процесс, сопровождающийся овуляцией – созреванием яйцеклетки и выходом ее в маточную трубу для дальнейшего оплодотворения.
С каждым менструальным циклом запас гамет истощается, репродуктивная функция угасает, а после наступления менопаузы женская фертильность становится такой никой, что способность к зачатию полностью утрачивается.
По данным, опубликованным на официальном сайте ВОЗ, репродуктивный возраст женщины – 15-49 лет.
Однако, уже к 30 годам женщина теряет более 90% всех яйцеклеток, а овуляторные периоды сокращаются до 4-5 месяцев в году. Это связано с физиологическим снижением уровня эстрогенов в организме, затрудненным кровоснабжением и угасанием функции яичников.
В 35 лет начинаются изменения в другом репродуктивном органе – матке. Она становится менее пластичной, рыхлой, нарушается кровоток в прилежащих сосудах и возрастает риск заболеваний, в том числе онкологических.
После 40 лет происходит подготовка к приближающейся менопаузе, показатели рождаемости для данной возрастной группы существенно снижаются. Также сокращается и срок жизни зрелой яйцеклетки, из-за чего оплодотворение просто не успевает произойти даже при активной сексуальной жизни.
Самостоятельное определение времени фертильности
Для определения овуляторного периода женщина может рассчитать его по дням, выполнить тест на овуляцию, а также наблюдать у себя некоторые изменения. Среди них:
Как определить уровень фертильности у женщин
Врачи выделяют высокую, нормальную и низкую женскую фертильность, что определяется такими ее составляющими, как способность к зачатию, возможность выносить ребенка и родить. О низкой фертильности говорят, когда у женщины самостоятельно получается только одно – зачать ребенка. В дальнейшем, без медицинской помощи происходит выкидыш или ранний аборт.
Нормальный уровень в ситуации, когда женщина может забеременеть, выносить ребенка без гормональной стимуляции и родить.
Высокий же показатель указывает на способность производить на свет детей несколько раз подряд с минимальным перерывом. В последнем случае беременность может наступить даже во время менструации, в период кормления грудью или вопреки использованию контрацептивов.
Советы и рекомендации
Парам, планирующим беременность, в особенности при достижении супругой возраста старше 30 лет, рекомендуется рассчитывать благоприятные для зачатия дни.
Для одиноких или имеющих бесплодных мужей женщин выход – внутриматочная инсеминация спермой в благоприятные для зачатия дни. Процедура проводится врачом в условиях амбулатории.
Донор спермы проходит тщательную проверку: генетическое обследование, собеседование с психологом, исследование биоматериала на наличие инфекций, передающихся половым путем.
Отрицательный тест на овуляцию или прогноз фертильности не означает абсолютного бесплодия.
В большинстве случаев проблему удается решить, нужно лишь заняться своим здоровьем, обратиться к врачу и пройти лечение. Если забеременеть не получается из-за спаечного процесса в трубах, показана лапароскопическая операция.
Отсутствующую овуляцию вызывают приемом медикаментов. Они увеличивают продукцию эстрогенов, что способствует созреванию яйцеклетки и пышному эндометрию. Иногда яичники стимулируют при помощи гормональных контрацептивов. Их принимают на протяжении 3-6 месяцев, а после отмены происходит активный рост и созревание половых клеток.
Для улучшения детородной функции также необходимо пересмотреть свой образ жизни, исключить факторы, что отрицательно влияют на фертильность.
Женщине, планирующей родить здорового малыша, рекомендуется:
Все о фертильности: что это, факторы, сохранение, препараты
Фертильный возраст — возраст человека, в котором он может иметь собственных детей.
Фертильный возраст (репродуктивный, детородный) — период времени жизни человека, когда он имеет возможность зачать и родить ребенка, причем у разных полов данный возрастной отрезок не совпадает. В настоящее время репродуктивные технологии позволяют иметь потомство в любом возрасте, при тяжелой болезни и даже после ухода из жизни. Это возможно благодаря заморозке женских яйцеклеток и мужских сперматозоидов и хранению биоматериала в криобанке без потери качества с помощью инновационных технологий.
Стаж работы 22 года.
Начало фертильный возраст берет примерно с 15-ти лет. Считается, что у мужчин он заканчивается после 60-ти лет, но известно немало случаев рождения детей у 70-80 летних мужчин. У женской половины населения все иначе. Женщина готова к зачатию с началом менархе (первые месячные), но фертильность женщины заканчивается с приходом менопаузы, когда функции половых желез (яичников) угасают, а запас ооцитов, имеющийся от рождения полностью исчерпывается. Поэтому даже теоретически с наступлением климакса женщина не способна продолжить свой род.
Факторы мужской фертильности

Факторы женской фертильности

Мужская фертильность
Почему необходимо собирать семенную жидкость непосредственно в лаборатории?
Дело в том, что анализ нужно провести не позже чем через час с момента забора материала, а перевозить сперму нужно только при определенной температуре. Нарушение температурного режима и слишком большой интервал между сбором спермы и исследованием значительно снижают достоверность полученной информации. В таких случаях фертильность мужчины будет оценена неправильно.
К спермограмме следует правильно подготовиться. Для этого за три-четыре дня до обследования нельзя посещать сауну, принимать горячую ванну, употреблять алкоголь. Если мужчина принимает какие-либо медикаменты, нужно сообщить об этом врачу. Возможно, их придется временно отменить.
В ходе анализа оценивают такие показатели семенной жидкости:

На основе полученных результатов конкретной методики можно установить фертильность:
Основными факторами, которые влияют на фертильность у мужчин, являются:
Плохая спермограмма мужчины не свидетельствует о том, что он не сможет зачать ребенка. Иметь ребенка можно с любыми показателями спермы, просто шансы при низкокачественном анализе снижаются.
Но даже хорошие результаты не гарантируют быстрого зачатия. Не все в вопросе зачатия зависит от мужчины, многое — от женщины, фазы менструального цикла, в которую предпринимались попытки зачатия, взаимодействия и совместимости пары.
Женская фертильность
Для женщин фертильность — это немного более сложный комплекс обстоятельств и понятий.
Главными из них являются:
Как и в случае с мужчиной, фертильность женщины зависит от многих факторов, главными среди которых являются:
Хотя считается, что фертильность наступает с первой менструацией, но женский организм готов благополучно справиться с беременностью и родами к 15-16 годам. Ведь менархе бывают и с 11-ти, и с 12-ти лет, но активный репродуктивный возраст начинается лет с 15-ти.
Мнение врача
Врач репродуктолог, акушер-гинеколог
Для оценки фертильности у женщин применяют такие лабораторные и инструментальные тесты:
Во время осмотра врач получает предварительное представление о состоянии здоровья женщины. Бимануальное исследование позволяет оценить размеры и положение матки, состояние шейки, маточных труб и придатков. Исследования на микрофлору применяют с целью обнаружить патогенные микроорганизмы, ставшие причиной воспалительного процесса.
Определение концентрации гормонов в крови позволяет врачу сделать выводы о работе желез внутренней секреции, и, при необходимости, назначить нужное лечение. Его проводят в определенные дни менструального цикла.
Это индивидуальный показатель, который определяется при помощи серии гормональных анализов и ультразвукового исследования. Показывает эффективность менструального цикла, так как при низком овариальном резерве и отсутствии овуляции беременность невозможна. Благодаря возможности сохранения собственного репродуктивного биоматериала с помощью вспомогательных технологий и использования его в ЭКО, современная медицина существенно продлила женский фертильный возраст.
Репродуктивный женский возраст
Репродуктивный женский возраст разделяется на несколько периодов:
Известно, что женщины рожают и в 50 лет, и в позже, но риск осложненной беременности и проблемных родов повышается с каждым годом.

Возможности сохранения фертильности
Существует несколько простых, но важных моментов, которые позволят дольше сохранить репродуктивную функцию.
Препараты для фертильности
В настоящее время разработаны и имеются на рынке специализированные витаминно-минеральные комплексы или биологически активные добавки, обладающие свойством повышения фертильности. Данные препараты можно использовать одновременно с лечением основных заболеваний и выполнением описанных правил, что позволит максимально повысить фертильность мужчины или женщины.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Возраст как причина снижения репродуктивного потенциала. Пути преодоления бесплодия у женщин старшей возрастной группы. Донорство ооцитов
ВОЗРАСТНОЕ СНИЖЕНИЕ РЕПРОДУКТИВНОЙ ФУНКЦИИ НЕИЗБЕЖНО. СКОРОСТЬ ЭТОГО СНИЖЕНИЯ ОПРЕДЕЛЯЕТСЯ СОЧЕТАНИЕМ ГЕНЕТИЧЕСКИХ ФАКТОРОВ И ВЛИЯНИЯ ОКРУЖАЮЩЕЙ СРЕДЫ. ДАННАЯ ОСОБЕННОСТЬ ЖЕНСКОГО ОРГАНИЗМА ДАЕТ ВОЗМОЖНОСТЬ ЗАЧАТИЯ В ТОМ ВОЗРАСТЕ, КОГДА МОЛОДАЯ ЗДОРОВАЯ ЖЕНЩИНА МОЖЕТ ПОЛНОЦЕННО ЗАБОТИТЬСЯ О СВОИХ ДЕТЯХ. ОКОНЧАТЕЛЬНОМУ УГАСАНИЮ РЕПРОДУКТИВНОЙ ФУНКЦИИ ПРЕДШЕСТВУЕТ ПОЗДНИЙ РЕПРОДУКТИВНЫЙ ПЕРИОД, В КОТОРОМ СПОСОБНОСТЬ К ЗАЧАТИЮ УЖЕ КРАЙНЕ НИЗКА.
В позднем репродуктивном периоде у женщины еще присутствуют менструации, но способность к зачатию резко снижается. Гормональная функция яичников прекращается в возрасте менопаузы, то есть обычно ближе к 50 годам. На практике после 40 лет получить беременность с собственными ооцитами даже при ЭКО достаточно сложно.
КОГДА НАЧИНАЕТСЯ ПОЗДНИЙ РЕПРОДУКТИВНЫЙ ПЕРИОД?
В настоящее время он сдвинут уже к 35–38 годам. Такое увеличение возраста объясняется современными социальными реалиями, в которых женщина откладывает рождение детей на возраст после 30 лет из-за необходимости обучения, получения профессии, карьеры и создания материальной базы для будущих детей. Но мало кто из женщин знает, что инволютивные процессы, снижающие вероятность спонтанной беременности, начинаются уже после 30 лет и после 35 лет значительно ускоряются.
КОГДА ЗАКАНЧИВАЕТСЯ РЕПРОДУКТИВНЫЙ ВОЗРАСТ?
По определению ВОЗ, репродуктивный возраст определен до 49 лет. Это значит, что у большинства женщин к 49 годам теряется способность к спонтанной беременности. Но на самом деле данная способность у большинства женщин теряется значительно раньше. И это данные средние по популяции, не учитывающие синдром преждевременного истощения яичников и оперативные вмешательства на яичниках. Зная это, врачам необходимо вовремя ориентировать пациенток на вспомогательные репродуктивные технологии, а не тратить время на восстановление естественной фертильности.
Существует представление, что женщина способна к зачатию до тех пор, пока у нее присутствует менструация и определяются фолликулы. Но в подавляющем большинстве случаев это не так. Каковы же основные патогенетические механизмы снижения фертильности у женщин старшего возраста? Их всего два: снижение количества яйцеклеток и снижение качества яйцеклеток, причем вторая причина мешает зачатию значительно больше, чем первая, а врачи часто учитывают только количество яйцеклеток, ориентируясь на количество фолликулов на УЗИ. Известно, что с возрастом все меньше фолликулов инициируются к росту в каждом цикле. Так, по данным M. Faddy и R. Gosden, в возрасте 20–25 лет ежедневно происходит рост 50 примордиальных фолликулов, в 34–35 лет – 17 фолликулов, а в 44–45 лет – не более трех, да и скорость атрезии фолликулов после 36 лет возрастает вдвое, что, конечно, приводит к истощению фолликулярного резерва. Но, казалось бы, для беременности достаточно одной яйцеклетки, тогда почему же она не наступает даже при наличии трех и более яйцеклеток? Именно потому, что для беременности необходима одна генетически и морфологически полноценная яйцеклетка, способная к оплодотворению. А вот именно таких яйцеклеток после 35 лет становится катастрофически мало и с каждым годом все меньше. Поэтому, чтобы получить полноценную яйцеклетку после 40 лет, приходится переработать большое количество материала. Иногда удается попасть на такую яйцеклетку с первой попытки ЭКО, и тогда мы получаем беременность с первого раза. Но зачастую приходится повторять попытки именно по причине плохого качества получаемых эмбрионов.
ЧТО ПРОИСХОДИТ С ЯЙЦЕКЛЕТКАМИ С ВОЗРАСТОМ?
Результаты цитогенетического анализа ооцитов, полученных у пациенток различных возрастных групп, показывают планомерное увеличение их дегенеративных форм у женщин старше 35 лет. По данным Боярского К. Ю. и Гайдукова С. Н., в ооцитах обнаруживаются деформация и лизис структурных элементов, фрагментация и вакуолизация ядра и другие визуальные признаки клеточной дегенерации. В геноме эмбрионов, полученных из ооцитов женщин старшей возрастной группы, значительно увеличивается частота хромосомных аномалий. Чаще всего встречаются анеуплоидии из-за нерасхождения хромосом или запаздывания хромосомы при анафазном движении. Анеуплоидии могут проявляться моносомией или трисомией по какой-либо паре хромосом. Наиболее часто встречающиеся трисомии – это синдром Дауна (21 пара), синдром Эдвардса (18 пара) и синдром Патау (13 пара), а моносомии – это синдром Шерешевского-Тернера (Х-хромосома). Но их частота очень условна, так как эти патологии чаще диагностируются у доношенных плодов именно потому, что возможно донашивание беременности и рождение ребенка с данными патологиями. Трисомии же по остальным парам приводят к полной нежизнеспособности эмбрионов и, соответственно, к прерыванию беременности на более ранних сроках и поэтому остаются недиагностированными и неучтенными. Именно благодаря им частота невынашивания у женщин старшей возрастной группы значительно выше, чем у молодых женщин. Данные, учитывающие распространенность хромосомных аномалий не только у новорожденных, но и у абортусов, позволяют сделать вывод, что у женщин старше 42 лет до трети всех зачатий имеют отклонения в генетике эмбрионов. Более же грубые нарушения в генетике яйцеклетки приводят к тому, что она не оплодотворяется и беременность попросту не наступает.
ПОКАЗАНИЯ ДЛЯ ИСПОЛЬЗОВАНИЯ ДОНОРСКИХ ООЦИТОВ ПОДРАЗДЕЛЯЮТ НА АБСОЛЮТНЫЕ И ОТНОСИТЕЛЬНЫЕ
КАК ПРЕОДОЛЕТЬ ДОСТАТОЧНО СЕРЬЕЗНЫЙ БАРЬЕР ГЕНЕТИКИ НА ПУТИ К БЕРЕМЕННОСТИ?
Пути здесь два. Первый – это повторять процедуры ЭКО до тех пор, пока не удастся получить жизнеспособный эмбрион. Этот способ достаточно сложен и с финансовой точки зрения, и с точки зрения гормональной нагрузки на организм женщины. Одним из путей решения этих проблем может быть применение ЭКО в естественном цикле. Данный вид ЭКО используется, если у женщины в процессе стимуляции не удается вырастить больше одного ооцита. При нем не применяются стимулирующие препараты, пунктируется только один фолликул, выросший у женщины самостоятельно. Это позволяет уменьшить гормональную нагрузку на организм женщины в ходе многочисленных стимуляций, а также удешевить каждую попытку ЭКО. Но существенным недостатком данного метода является высокая частота преждевременной овуляции фолликула, когда на протяжении нескольких месяцев не удается произвести пункцию фолликула по причине его овуляции до пункции. На практике же получить беременность даже ежемесячными процедурами ЭКО у женщин старшей возрастной группы достаточно сложно, а зачастую и невозможно. На сегодняшний день не существует способов улучшить качество ооцитов у женщины и заставить работать ее яичники лучше, поэтому возникает необходимость брать яйцеклетки у женщин, у которых они хорошего качества и достаточного количества.
В связи с этим более выгодным видится второй путь – это использование донорских ооцитов. Безусловно, решение об использовании донорского материала должна принимать исключительно супружеская пара. Врач обязан разъяснить, что данный ребенок не будет генетически родным для женщины, а будет генетически родным только мужчине. Переходить к использованию донорского материала необходимо, исключительно если все остальные способы получения беременности в данной паре исчерпаны. Очевидной причиной более высокой эффективности программ ЭКО с использованием донорских ооцитов является то, что в них используются яйцеклетки молодых женщин, имеющие лучшее качество, в которых значительно реже встречаются хромосомные аберрации. Это доказывает, что для наступления беременности важнее качество ооцитов, а не соматический и гинекологический статус пациенток (не учитывая, конечно, грубую соматическую или гинекологическую патологию, препятствующую наступлению и вынашиванию беременности).
В настоящее время к донорским ооцитам обращаются до 20% пациенток, выполняющих ЭКО. Такому увеличению частоты использования донорского материала в последнее время поспособствовало значительное усовершенствование методов криоконсервации эмбрионов, позволяющее обеспечить 95% выживаемости эмбрионов после разморозки. Применяемая в настоящее время витрификация эмбрионов позволяет замораживать, хранить и размораживать эмбрионы без потери их качества и жизнеспособности. Поэтому в большинстве донорских программ используются именно замороженные эмбрионы. Это более удобно, не требует синхронизации циклов биологической матери и донора ооцитов и позволяет максимально адекватно подготовить эндометрий реципиента к переносу эмбрионов.
Обследование донора ооцитов проводится практически в том же объеме, что и при стандартной подготовке к программе ЭКО, дополнительно необходимо заключение психиатра и генетическое обследование. Донором ооцитов может быть соматически, психически и гинекологически здоровая женщина 19–35 лет.
Согласно существующему законодательству использование донорских ооцитов возможно только при полном информированном согласии обоих супругов и донора ооцитов. Обязательно оформление соответствующих нормативных документов. Финансовые вопросы регламентируются либо пациентами самостоятельно (например, в случае привлечения в качестве донора ооциов родственников или знакомых пары), либо специализированными юридическими агентствами. Медицинскому персоналу следует воздержаться от финансовой стороны вопроса.
В заключение хотелось бы сказать, что получение беременности у женщин старшего репродуктивного возраста – достаточно сложная, трудоемкая и длительная работа. Учитывая длительность и малую результативность этих усилий, зачастую пациентка отчаивается получить беременность и отказывается от дальнейшего лечения. В эти моменты возможно и даже желательно использовать помощь психологов, которая позволяет женщине наименее болезненно пережить все этапы необходимого лечения.