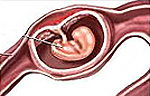
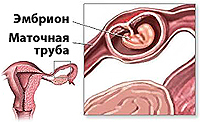
что такое прогрессирующая внематочная беременность
Внематочная беременность
Поделиться:
В первую очередь врач исключает внематочную беременность.
Жизнь любит казусы, поэтому врачи встречают и более редкие варианты прикрепления:
Кто в группе риска?
Любые операции на маточных трубах повышают риск внематочной беременности в 21 раз. Именно поэтому органсохраняющие ювелирные операции, так радующие женщин, малообоснованы. Сохраняя трубу, врач сохраняет риск
Чаще сталкиваются с внематочными бесплодные пары и пациентки после ЭКО.
Несмотря на негодование по поводу “тикающих часиков”, отложенное материнство вкладывает свою лепту в риски.
Почти в половине случаев врачи не могут объяснить, почему беременность решила развиваться не в уютном плодовместилище, а там, где пришлось. Всем сексуально активным женщинам, планирующим беременность или просто использующим недостаточно эффективные методы контрацепции, стоит знать симптомы внематочной беременности, чтобы вовремя обратиться к врачу.
Ранние признаки внематочной ничем не отличаются от обычной беременности малого срока: задержка менструации, повышенная чувствительность или болезненность молочных желез.
Могут быть тянущие боли в пояснице, легкие болезненные ощущения внизу живота, небольшие судороги внизу живота, чаще односторонние. Все эти симптомы совершенно неспефичны и характерны для прекрасной маточной беременности.
Если время для ранней диагностики упущено, врачу и пациентке придется столкнуться с совершенно другими, гораздо более грозными признаками нарушенной внематочной по типу трубного аборта или разрыва маточной трубы с внутренним кровотечением.
Внезапная сильная боль внизу живота, выраженная слабость, головокружение, потеря сознания.
Машина скорой помощи повезет пациентку в ближайший стационар и некоторое время будет упущено на поиск диагноза.
Как поставят диагноз?
Диагностика внематочных беременностей лежит на трех китах: осмотр на кресле, УЗИ и кровь на ХГЧ.
Нормально прогрессирующая и правильно расположенная беременность НИКОГДА не выдавится, не прервется из-за полового акта или ультразвукового исследования.
Если паранойя захлестывает, можно просто сдавать кровь на ХГЧ и радоваться правильной динамике роста. Конечно, это не может быть 100% гарантией нормального развития беременности, потому что 17% внематочных беременностей сопровождаются идеальной динамикой роста ХГЧ[1].
Если при осмотре врач заметил увеличение придатков матки, при ультразвуковом исследовании плодного яйца в полости матки нет, зато есть свободная жидкость в брюшной полости, а уровень β-ХГЧ более 2000 ЕД/л, показана экстренная госпитализация в стационар бригадой скорой помощи.
Как лечится внематочная беременность?
Внематочную беременность невозможно каким-то образом переместить в матку и завершить родами. Это всегда несостоявшаяся беременность.
Бессмысленно и опасно ждать, что все как-то само опустится туда, куда надо. Женщина может погибнуть от внутреннего кровотечения за считанные часы после разрыва трубы.
В большинстве случаев проводится хирургическое лечение. Если нет страшных признаков внутрибрюшного кровотечения, операцию проводят лапароскопически, удаляя плодное яйцо вместе с местом, где оно прикрепилось, или сохраняя орган.
В соответствии с рекомендациями ACOG (2015), РОАГ (2014), RCOG (2016)[1], ФКР РФ [2] возможно лечение без операции. Для этой цели применяют комбинацию метотрексата с фолиевой кислотой.
Читайте также:
Анемия при беременности
В РФ инструкция по применению метотрексата не содержит такого показания, поэтому такая тактика может рассматриваться только в качестве альтернативы удалению трубы у пациенток, для которых сохранение репродуктивных способностей критично.
Всем пациенткам, не заинтересованным в беременности, рекомендовано использовать высокоэффективные методы контрацепции.
Точка зрения автора может не совпадать с точкой зрения редакции
Внематочная беременность
Внематочной называется беременность, характеризующаяся имплантацией и развитием плодного яйца вне матки – в брюшной полости, яичнике, маточной трубе. Внематочная беременность – серьезная и опасная патология, чреватая осложнениями и рецидивами (повторным возникновением), влекущая за собой утрату детородной функции и даже угрозу жизни женщины. Локализуясь помимо маточной полости, которая единственно физиологически приспособлена для полноценного развития плода, оплодотворенная яйцеклетка может привести к разрыву органа, в котором она развивается.
Общие сведения
Развитие нормальной беременности происходит в полости матки. После слияния в маточной трубе яйцеклетки со сперматозоидом, начавшая деление оплодотворенная яйцеклетка продвигается в матку, где физиологически предусмотрены необходимые условия для дальнейшего развития плода. Срок беременности определяется по местонахождению и величине матки. В норме при отсутствии беременности матка фиксируется в малом тазу, между мочевым пузырем и прямой кишкой, и имеет около 5 см в ширину и 8 см в длину. Беременность сроком 6 недель уже можно определить по некоторому увеличению матки. На 8 неделе беременности матка увеличивается до размеров женского кулака. К 16 неделе беременности матка определяется между лоном и пупком. При беременности сроком 24 недели матка определяется на уровне пупка, а к 28 неделе дно матки уже находится выше пупка.
На 36 неделе развития беременности дно матки достигает реберных дуг и мечевидного отростка. К 40 неделе беременности матка фиксируется между мечевидным отростком и пупком. Беременность сроком 32 недели вынашивания устанавливается как по дате последних месячных и дате первого движения плода, так и по величине матки и высоте ее стояния. Если оплодотворенная яйцеклетка по каким-либо причинам не попадает из маточной трубы в полость матки, развивается трубная внематочная беременность (в 95% случаев). В редких случаях отмечено развитие внематочной беременности в яичнике или в брюшной полости.
В последние годы отмечается увеличение в 5 раз числа случаев внематочной беременности (данные Центра по контролю заболеваемости США). У 7-22% женщин отмечено повторное возникновение внематочной беременности, которая в более половине случаев приводит к вторичному бесплодию. По сравнению со здоровыми женщинами пациентки, перенесшие внематочную беременность, имеют больший (в 7-13 раз) риск ее повторного развития. Чаще всего у женщин от 23 до 40 лет отмечается правосторонняя внематочная беременность. В 99% случаев развитие внематочной беременности отмечается в тех или иных отделах маточной трубы.
Общие сведения
Внематочная беременность – серьезная и опасная патология, чреватая осложнениями и рецидивами (повторным возникновением), влекущая за собой утрату детородной функции и даже угрозу жизни женщины. Локализуясь помимо маточной полости, которая единственно физиологически приспособлена для полноценного развития плода, оплодотворенная яйцеклетка может привести к разрыву органа, в котором она развивается. В практике встречается внематочная беременность различных локализаций.
Яичниковая беременность (отмечается в 0,2-1,3% случаев) подразделяется на интрафолликулярную (яйцеклетка оплодотворяется внутри овулированного фолликула) и овариальную (плодное яйцо фиксируется на поверхности яичника). Брюшная беременность (встречается в 0,1 – 1,4% случаев) развивается при выходе плодного яйца в брюшную полость, где оно прикрепляется к брюшине, сальнику, кишечнику, другим органам. Развитие брюшной беременности возможно в результате проведения ЭКО при бесплодии пациентки. Шеечная беременность (0,1-0,4% случаев) возникает при имплантации плодного яйца в область цилиндрического эпителия канала шейки матки. Заканчивается обильным кровотечением в результате разрушения тканей и сосудов, вызванного глубоким проникновением в мышечную оболочку шейки матки ворсин плодного яйца.
Внематочная беременность в добавочном роге матки (0,2-0,9% случаев) развивается при аномалиях строения матки. Несмотря на прикрепление плодного яйца внутриматочно, симптоматика течения беременности аналогична клиническим проявлениям разрыва матки. Интралигаментарная внематочная беременность (0,1% случаев) характеризуется развитием плодного яйца между листками широких связок матки, куда оно имплантируется при разрыве маточной трубы. Гетеротопическая (многоплодная) беременность отмечается крайне редко (1 случай на 100-620 беременностей) и возможна в результате использования ЭКО (метода вспомогательной репродукции). Характеризуется наличием одного плодного яйца в матке, а другого – за ее пределами.
Признаки внематочной беременности
Признаками возникновения и развития внематочной беременности могут служить следующие проявления:
Прервавшаяся трубная беременность сопровождается симптомами внутрибрюшного кровотечения, обусловленными излитием крови в брюшную полость. Характерна резкая боль внизу живота, отдающая в задний проход, ноги и поясницу; после возникновения боли отмечается кровотечение или коричневые кровянистые выделения из половых органов. Отмечается понижение артериального давления, слабость,частый пульс слабого наполнения, потеря сознания. На ранних стадиях диагностировать внематочную беременность крайне трудно; т.к. клиническая картина не типична, обращение за врачебной помощью следует лишь при развитии тех или иных осложнений.
Клиническая картина прервавшейся трубной беременности совпадает с симптомами апоплексии яичника. Больные с симптомами «острого живота» экстренно доставляются в лечебное учреждение. Необходимо незамедлительно определить наличие внематочной беременности, произвести хирургическую операцию и устранить кровотечение. Современные методы диагностики позволяют с помощью ультразвуковой аппаратуры и тестов на определение уровня прогестерона («гормона беременности») установить наличие внематочной беременности. Все врачебные усилия направляются на сохранение маточной трубы. Во избежание серьезных последствий внематочной беременности необходимо наблюдение у врача при возникновении первых подозрений на беременность.
Причины внематочной беременности
Причинами возникновения внематочной беременности служат факторы, вызывающие нарушение естественного процесса продвижения оплодотворенной яйцеклетки в полость матки:
Диагностика
На ранних стадиях внематочную беременность трудно диагностировать, поскольку клинические проявления патологии нетипичны. Также как и при маточной беременности наблюдаются задержка менструации, изменения со стороны пищеварительной системы (извращение вкуса, приступы тошноты, рвота и т. д.), размягчение матки и образование в яичнике желтого тела беременности. Прервавшуюся трубную беременность трудно отличить от аппендицита, апоплексии яичника или другой острой хирургической патологии брюшной полости и малого таза.
При возникновении прервавшейся трубной беременности, являющейся угрозой для жизни, требуется быстрое установление диагноза и незамедлительное хирургическое вмешательство. Полностью исключить либо подтвердить диагноз «внематочная беременность» можно с помощью ультразвукового исследования (определяется наличие плодного яйца в матке, присутствие жидкости в полости живота и образования в области придатков).
Информативным способом определения внематочной беременности является β-ХГ тест. С помощью теста определяется уровень хорионического гонадотропина (β-ХГ), вырабатываемого организмом при беременности. Нормы его содержания при маточной и внематочной беременности существенно отличаются, что и делает этот способ диагностики в высокой степени достоверным. Благодаря тому, что сегодня хирургическая гинекология широко применяет лапароскопию, как метод диагностики и лечения, стало возможным со 100% точностью установить диагноз внематочной беременности и устранить патологию.
Лечение внематочной беременности
Для лечения трубной формы внематочной беременности применяются следующие виды лапароскопических операций: тубэктомия (удаление маточной трубы) и туботомия (сохранение маточной трубы при удалении плодного яйца). Выбор метода зависит от ситуации и степени осложнения внематочной беременности. При сохранении маточной трубы принимается во внимание риск повторного возникновения в той же трубе внематочной беременности.
При выборе метода лечения внематочной беременности учитываются следующие факторы:
При большой кровопотере единственным вариантом для спасения жизни пациентки остается полостная операция (лапаротомия) и удаление маточной трубы. При неизмененном состоянии оставшейся маточной трубы детородная функция не нарушается, и женщина может в будущем иметь беременность. Для установления объективной картины состояния оставшейся после лапаротомии маточной трубы рекомендуется проведение лапароскопии. Этот метод также позволяет разделить спайки в малом тазу, что служит снижению риска повторной внематочной беременности в оставшейся маточной трубе.
Предупреждение внематочной беременности
Чтобы предупредить возникновение внематочной беременности, необходимо:
Внематочная беременность
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «01» марта 2019 года
Протокол №56
Внематочная (эктопическая беременность) беременность – это беременность, при котором плодное яйцо имплантируется и развивается вне в полости матки [1].
Название протокола: Диагностика и лечение внематочной беременности
Код(ы) МКБ-10:
| О00 | Внематочная (эктопическая) беременность |
| О00.0 | Абдоминальная (брюшная) беременность |
| О00.1 | Трубная беременность – беременность в маточной трубе – разрыв маточной трубы вследствие беременности трубный аборт |
| О00.2 | Яичниковая беременность |
| О00.8 | Другие формы внематочной беременности Беременность: – шеечная – в роге матки – интралигаментарная – стеночная |
| О00.9 | Внематочная беременность неуточненная |
Дата разработки/пересмотра протокола: 2013 г (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
| β ХГЧ | – | хорионический гонадотропин человека |
| МРТ | – | магнитно резонансная томография |
| ТВУЗИ | – | трансвагинальное ультразвуковое исследование |
| УЗИ | – | ультразвуковое исследование |
Пользователи протокола: акушер-гинекологи, хирурги, ВОП.
Категория пациентов: женщины фертильного возраста.
Шкала уровня доказательности:
| A | Высококачестственный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию |
| B | Высококачестственный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай – контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию |
| C | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию. РКИ с очень низким или невысоким (+) риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Анатомическая классификация:
1) трубная беременность:
a. Беременность в ампулярном отделе трубы.
b. Беременность в истмическом отделе трубы.
c. Беременность в интерстициальном отделе трубы.
2) яичниковая беременность:
а. Интрафолликулярную
b. Эпиофоральная.
3) брюшная беременность;
4) шеечная беременность;
5) беременность в рудиментарном роге матки.
Клиническая классификация:
1) Прогрессирующая внематочная беременность;
2) Прервавшаяся внематочная беременность:
Прервавшаяся внематочная трубная беременность классифицируется на:
— трубный аборт;
— разрыв маточной трубы.
По наличию осложнений:
— осложненная;
— неосложненная.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
При прогрессирующей внематочной беременности: специфических жалоб нет.
Схема – 1.Диагностический алгоритм
| 3. βХГЧ и ТВУЗИ | ТАКТИКА (УД – D) [1] |
| βХГЧ менее 2000 Ед/л | Повторить ТВУЗИ и определить уровень βХГЧ через 48-72 часа |
| βХГЧ более 2000 Ед/ли ТВУЗИ: в матке беременности нет, увеличение придатков и/или свободная жидкость в брюшной полости | Высокая вероятность внематочной беременности |
| βХГЧ более 2000 Ед/л и ТВУЗИ: в матке беременности нет, в брюшной полости патологических изменений не обнаружено | Повторить ТВУЗИ и определить уровень βХГЧ через 48-72 часа |
| Снижение или малый прирост βХГЧ (диагностический незначимый) | Беременность не прогрессирует (маточная или внематочная). Обеспечить надлежащее обследование для уточнения диагноза и последующих мер для элиминации беременности |
Дифференциальный диагноз
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Иммуноглобулин человека антирезус Rho(D) (Immune globulin human antirhesus Rho(D)) |
| Метотрексат (Methotrexate) |
Группы препаратов согласно АТХ, применяющиеся при лечении
Лечение (стационар)
Маршрутизация пациента
Немедикаментозное лечение: нет.
NB! Согласно международным рекомендациям (ASRM 2006, ACOG 2015, RCOG 2016) возможно консервативное лечение (медикаментозная терапия) внематочной беременности (приложение №1). В Казахстане инструкция по применению метотрексата не предусматривает лечение внематочной беременности, в связи с чем его использование off label может рассматриваться лишь как альтернатива органоуносящей операции при необходимости сохранения репродуктивной функции после решения этического комитета только в гинекологических отделениях медицинских организаций 3-4 уровня.
Хирургическое вмешательство (УД –B):
| Особенности оперативного вмешательства | Хирургическое лечение трубной беременности | Хирургическое лечение эктопической беременности внетубарной локализации |
| Показания | Нарушенная трубная беременность, прогрессирующая трубная беременность | Признаки острого живота, прогрессирующая эктопическая беременность |
| Вид операции | Сальпинготомия: отсутствие разрыва стенки маточной трубы, отсутствие геморрагического шока, необходимость сохранения репродуктивной функции. Иногда при ампулярной трубной беременности возможено выдавливание плодного яйца ч/з ампулярный конец (УД – GPP) [1], однако такой подход связан с высокой частотой кровотечения, повреждения трубы и рецидива внематочной беременности. Сальпингоэктомия: при нарушении целостности маточной трубы. В случае неизмененой маточной трубы с противоположной стороны ө предпочтительно сделать сальпингоэктомия (УД – B) [1], в виду повышенного риска повторной внематочной беременности в сохраненной трубе (УД – B) [1]. | При овариальной: аднексэктомия, овариоэктомия, резекция яичника. При беременности в рудиментарном роге или интерстециальном отделе: клиновидная резекция угла матки, удаление рудиментарного рога, при обширном повреждении матки –ампутация/экстирпация матки. При беременности в рубце на матке возможно выполнение удаления плодовместилища с иссечением рубца и пластикой стенки матки, а также более радикальные операции. При шеечной беременности – радикальная операция. В настоящее время имеются данные комбинированного лечения шеечной, интерстециальной и брюшной беременности (медикаментозное + хирургическое/вакуум аспирация, эмболизация + хирургическое/ вакуум аспирация), учитывая возраст пациенток, репродуктивные планы и переносимость лекарств. (УД – GPP). [1,3,4] |
| Доступ | При наличии геморрагического шока –лапаротомия; При стабильном состоянии – лапароскопия [1] | При наличии геморрагического шока –лапаротомия; При стабильном состоянии – лапароскопия [1] |
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации: при постановке диагноза внематочная беременность.
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Тулетова Айнур Серикбаевна – врач акушер-гинеколог высшей категории, PhD, доцент кафедры акушерства и гинекологии интернатуры НАО «Медицинский университет Астана»;
2) Иманкулова Балкенже Жаркемовна – кандидат медициснких наук, врач акушер-гинеколог высшей категории, отделение женских болезней КФ «UMC» «Национальный научный центр материнства и детства»;
3) Васьковская Ольга Владимировна – врач акушер-гинеколог высшей категории, заведующая родильного отделения ГККП на ПХВ ГМБ №2 г. Астана;
4) Юхневич Екатерина Александровна – PhD, и.о. доцента кафедры клинической фармакологии и доказательной медицины НАО «Медицинский университет Караганды», клинический фармаколог.
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
Искаков Серик Саятович – PhD, кандидат медицинских наук, заведующий кафедрой акушерства и гинекологии №2 НАО «Медицинский университет Астана».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
Применение метотрексата при внематочной беременности
NВ! Метотрексат не следует назначать при первом посещении, за исключением случаев, когда диагноз внематочной беременности является абсолютно четким и исключена жизнеспособная маточная беременность.
Рекомендации RCOG (2016) по применению метотрексата:
| День терапии | Обследования | Доза метотрексата |
| 1 | βХГЧ сыворотки крови, трансвагинальиое сканирование, печеночные пробы, общий анализ крови, группа крови, мочевина, креатинин, электролиты | 50 мг/м2 метотрексата в/м |
| 4 | βХГЧ сыворотки крови | — |
| 7 | βХГЧ сыворотки крови | — |
Схема однократного введения является предпочтительной при низких уровнях ХГЧ, в то время как схема многократного введения может применяться при уровнях ХГЧ 5000 мМЕ/ мл и более.
Схема многократного введения заключается во внутримышечном введении метотрексата в дозе 1 мг/кг массы тела (в дни 1, 3, 5, 7), чередующиеся с внутримышечным введением фолиевой кислоты в дозе 0,1 мг/кг (в дни 2, 4, 6, 8).
Схема двукратного введения представляет собой модификацию схемы однократного введения — метотрексат вводится внутримышечно в дозе 50 мг/м 2 в 1-й и 4-й дни лечения. При пероральном применении принимают 50 мг препарата в день в течение 5 дней или 60 мг /м 2 однократно в 2 приема [5].


 Читайте также:
Читайте также: