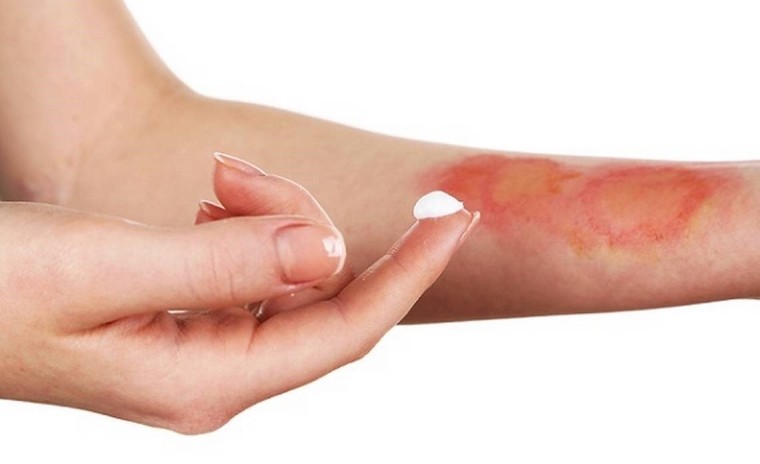
что такое повреждение мягких тканей
Травмы бывают как легкими, так и очень серьезными. К сожалению, какими бы осторожными мы не были, физические травмы можно получить по разным причинам – будь то быт, или физическая работа, или спорт, а еще травмы – результат падений, ударов, подъема тяжестей, неправильной техники бега, отсутствия разминки перед тренировкой и тому подобное.
Главные признаки повреждения мягких тканей:
• западание на месте разрыва мышцы;
Закрытые повреждения мышц могут произойти на разных уровнях: на уровне мышечного брюшка, месте перехода мышцы в сухожилие, в местах его прикрепления к кости. Чаще всего травмы возникают в результате прямого удара, но есть и другие причины.
Виды повреждений мягких тканей
К повреждению мягких тканей относят ушиб, растяжение, разрыв и сжатие.
Ушиб – это травма кожного покрова без нарушения его целостности. Ее можно получить при падении, ударе тупым предметом. Травмированное место становится отечным. На нем появляется синяк. Если происходит разрыв крупных сосудов под кожей, то там скапливается кровь и образуются гематомы.
Наиболее чувствительны к ушибам подкожная клетчатка, мышцы и паренхиматозные органы (печень и почки). Ушиб характеризуется болью, припухлостью, кровоизлиянием и нарушением функции.
Лечение при ушибе: в первые часы нужен покой, местная гипотермия (лед, снег, холодный компресс). Чтобы прекратить кровоизлияние в мягкие ткани надо наложить тугую повязку и приподнять поврежденный участок тела. На 2-3 день после ушиба назначают рассасывающую терапию (физиолечение, тепловые процедуры, а при больших гематомах выполняется пункция). Для того, чтобы уменьшить боль и воспалительные процессы, можно применять различные мази, например «Вольтарен». Подобные препараты используется при повреждении мягких тканей: травмы сухожилий, связок, мышц и суставов (например вследствие вывиха, растяжения, ушибы) и боль в спине (спортивные травмы).
Растяжение – повреждение тканей без нарушения анатомической непрерывности в результате действия двух противоположно направленных сил.
Растяжения могут возникать из-за движения в несвойственном для сустава направлении и движениях в суставе, превышающих его физиологический объем. Для растяжений характерно появление резкой местной боли. При этом значительно нарушаются функции суставов.
Первая помощь при растяжениях, которую легко запомнить благодаря аббревиатуре:
“I” (ice – лед) – приложите лед к месту травмы. Это уменьшит боль и отек.
“С” (compression – давление) – используйте тугую повязку на поврежденный сустав. Однако помните, что она не должна нарушать обычное кровообращение и чувствительность кожи поврежденной конечности.
“Е” (elevation – поднятие) – держите травмированную конечность выше уровня сердца, это поможет уменьшить приток крови и отеки.
Если пострадавший испытывает чрезмерную боль или травмированное место очень отекло, нужно обратиться за квалифицированной помощью.
Разрыв – это повреждение тканей с нарушением анатомической непрерывности. Механизм травмы такой же, как при растяжении. Эти травмы чаще всего происходят в области связок, сухожилий и мышц. Различают неполный и полный разрыв тканей.
Растяжения и разрывы чаще всего возникают при беге, прыжках, падении, неудачных движениях, поднятии тяжестей.
Лечение при частичном разрыве, как и при растяжении, предполагает назначение покоя, сжимающую повязку, иммобилизацию, физиотерапию и массаж. При полном разрыве рекомендована операция – ушивание разорванного органа или его пластику.
Сжатие – специфический вариант травмы, связанный с массивным длительным сдавливанием мягких тканей, нервов и магистральных сосудов. Небольшие сдавления протекают бессимптомно. Если сдавленный орган лишен кровообращения, то это вызывает некроз. Этот особый вид повреждения тканей развивается при сдавлении с сжатием крупных сосудов: синдром длительного сжатия. Это сжатие вызывается обычно обломками разрушенных сооружений, массивом грунта, наложенным с целью остановки кровотечения жгутом, длительным позиционным сжатием конечности массой собственного тела вследствие тяжелых отравлений, которые сопровождаются длительной потерей сознания.
Профилактика травм мягких тканей
Не все травмы мы можем предупредить, ведь часть из них случается случайно. Но есть ряд профилактических мер, соблюдение которых поможет предупредить получение травм, в частности это касается бега, занятий спортом и физической работы, которая предусматривает подъем тяжелых предметов:
Повреждения мягких тканей
Под воздействием механических, термических, электрических и других факторов могут возникать повреждения мягких тканей. Проявляются они по-разному: практически не доставляют дискомфорта или существенно ухудшать качество жизни.
Повреждения мягких тканей можно получить в разных жизненных ситуациях (на работе, в быту, во время аварий и других происшествий). Открытые повреждения мягких тканей несут в себе особую опасность, поскольку существует риск присоединения инфекции. Однако и закрытые повреждения мягких тканей в некоторых случаях способны вызвать тяжелые осложнения, если вовремя не оказана медицинская помощь. Последствия напрямую зависят от степени повреждения и его характера.
Классификация повреждений мягких тканей
По характеру повреждения применяется такая классификация повреждений мягких тканей:
В зависимости от происхождения закрытые и открытые повреждения мягких тканей бывают следующих видов:
Открытые повреждения мягких тканей — это рваные и резаные раны, а также травмы, полученные в результате ожогов, обморожений и других факторов воздействия с нарушением целостности кожного покрова.
Закрытые повреждения мягких тканей бывают нескольких видов:
Травматические повреждения мягких тканей: симптомы
Травматические повреждения мягких тканей могут иметь разные симптомы в зависимости от степени воздействия негативных факторов, локализации и других нюансов.
В большинстве случае сопровождаются такими проявлениями:
Часто травматические повреждения мягких тканей усложняют подвижность поврежденной части тела или делают перемещение невозможным. Особенно часто подобное случается при растяжениях и разрывах.
Открытые раны мягких тканей, помимо перечисленных симптомов, в большинстве случаев сопровождаются кровотечением. Если при обработке не соблюдать правила антисептики, раны мягких тканей могут загноиться из-за присоединения инфекции.
Повреждение мягких тканей: лечение
Если имеется неглубокое повреждение мягких тканей лица или другой части тела, травмы заживают самостоятельно за счет регенерации клеток. Может потребоваться консервативная терапия в зависимости от имеющихся симптомов, например, применение обезболивающих препаратов или лекарств, которые ускоряют восстановление тканей.
Если присутствует серьезное повреждение мягких тканей, хирургия предлагает несколько вариантов решения проблемы:
При рваных и глубоких резаных ранах может потребоваться наложение швов. Предварительно проводится антисептическая обработка.
При серьезных переломах или дроблении костей может потребоваться установка металлических конструкций, накладывание шин или других вспомогательных устройств.
Если у пациента закрытые повреждения мягких тканей, общая хирургия может и не потребоваться, хотя решение о методах лечения принимается в каждом случае индивидуально. В случаях, когда присутствует серьезное повреждение мягких тканей, хирургия поможет быстро и эффективно избавиться от травмы, предупредить появление эстетических дефектов (рубцов и др.), а также прочих осложнений.
Раны мягких тканей
Что относят к ранам мягких тканей?
К ранениям мягких тканей относятся ранения кожи, слизистой оболочки, глубоколежащих тканей (подкожной клетчатки, мышц и др.), а также сухожилий, сосудов и нервов. В результате нарушения целостности кожи происходит микробное загрязнение раневой поверхности, что может привести к развитию инфекции.
Причины
Колотые раны – результат глубокого проникновения острого тонкого инструмента. Возможно ранение полостей или суставов.
Ушибленные раны возникают в том случае, если какая-нибудь часть тела вступает в контакт с жестким препятствием и имеется твердая опора в виде костей черепа или другой кости.
Раздавленные, размозженные раны образуются вследствие воздействия тупого орудия с широкой поверхностью при противопоставлении твердой опоры.
Укушенные раны. Вследствие укуса животным или человеком в рану могут поступать высоковирулентные возбудители раневой инфекции.
Симптомы
Признаки раны варьируют в зависимости от типа и глубины повреждения ткани. Как правило, любое повреждение сопровождает боль, возможно нарушение целостности кожного покрова, а также кровотечение.
Диагностика
При небольших поверхностных ранах, не сопровождающихся общими симптомами, диагноз выставляется на основании клинической картины. Детальное исследование осуществляется в процессе первичной обработки раны. При обширных и глубоких ранах с нарушением общего состояния необходимы дополнительные исследования, перечень которых определяется с учетом локализации повреждения. При повреждениях в области груди назначают рентгенографию грудной клетки, при повреждениях области живота – рентгенографию брюшной полости, УЗИ или лапароскопию и т. д. При подозрении на нарушение целостности сосудов и нервов требуется консультация нейрохирурга и сосудистого хирурга.
Лечение
Первая медицинская помощь заключается в первичной хирургической обработке раны, во время которой удаляются инородные тела из раны, останавливается кровотечение, рана промывается антисептиками, иссекаются нежизнеспособные ткани. Так же решается вопрос о профилактике столбняка и бешенства (если рана укушенная). Раны с выраженным воспалительным процессом не ушиваются, проводится их дренирование. Инфицированная рана заживает вторичным натяжением. Ежедневно проводятся перевязки и смена дренажей. Общее лечение заключается в противовоспалительной терапии, введении кровеостанавливающих средств, обезболивающих.
При обильной кровопотере решается вопрос о возмещении объема циркулирующей крови (ОЦК), вводятся кровезаменители, компоненты крови. В последующем при сильных рубцовых контрактурах и деформациях может повторно проводиться восстанавливающая операция.
Чаще всего поверхностные раны кровоточат не сильно. Поэтому помощь состоит в перевязке раны. Перед этой процедурой края смазывают антисептиком, следя за тем, чтобы он не попал в рану.
Рану закрывают стерильной салфеткой и бинтуют. Если края раны сильно разошлись, перед наложением повязок их надо сблизить (но не до смыкания) и в таком положении фиксировать 2–3 полосками лейкопластыря.
Рану нельзя промывать водой (опасность заражения), а также спиртом или йодной настойкой. Дезинфицирующий раствор, попадая в рану, обусловливает гибель поврежденных клеток, а также вызывает значительную боль. На рану нельзя накладывать никакую мазь, а также класть вату непосредственно в рану.
Не следует забывать о витаминотерапии. Дефицит витаминов резко замедляет репаративные (восстановительные) процессы.
Для ускорения заживления ран имеет значение правильное питание больных, особенно тех, кто перенес травматический шок, тяжелую инфекцию или большую операцию. Им необходима полноценная диета с повышенным количеством белка и витаминов. Лечебная физкультура показана в первую очередь при гнойных ранах верхних конечностей. Большую роль играют физиотерапевтические процедуры: УФО, УВЧ и др.
Травмы
Классификация травм и подбор ЛС для их лечения
Текст:
Роза Исмаиловна Ягудина, д. ф. н., проф., зав. кафедрой организации лекарственного обеспечения и фармакоэкономики и зав. лабораторией фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Евгения Евгеньевна Аринина, к. м. н., ведущий научный сотрудник лаборатории фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
В настоящее время травматизм, особенно когда начинается весенний гололед, является одной из основных причин нетрудоспособности, инвалидности и смертности, в связи с чем имеет большое социально-экономическое значение.
Травмы сопровождают человека всю жизнь. Среди всего количества выездов бригад СМП почти 30% связаны с несчастными случаями. Уровень травматизма в Российской Федерации составляет 8730,3 случая на 100 тыс. взрослого населения, то есть ежегодно на 100 человек приходится в среднем около 9 травм.
Классификации и виды травм
Термин травма (от греч. trаuma — рана) обозначает нарушение целостности тканей и органов в результате воздействия факторов внешней среды.
Существует несколько классификаций травм. Одна из них делит травмы по времени их возникновения на острые и хронические.
По виду повреждающего момента все травмы можно разделить на:
Отдельно выделяют обстоятельства получения травмы:
Также травмы могут разделяться по объему поражения:
Любая травма сопровождается кровотечением или отеком с развитием местного воспаления и с возможным последующим некрозом тканей. Тяжелые и множественные травмы, как правило, сопровождаются травматическим шоком и очень опасны для жизни.
Топ-лист травм
Самыми распространенными в мире являются следующие виды механических травм: ушиб, растяжение, вывих, разрыв связок, мышц и сухожилий, а также перелом кости. Среди них лидирующую позицию, бесспорно, занимает ушиб: ни один человек не может утверждать, что ни разу в жизни не получал такую травму.
Ушибы: отличительные особенности и лечение
Ушиб – это закрытое механическое повреждение тканей и органов тела без видимого нарушения наружных покровов, возникающее при ударе тупым предметом с относительно малой кинетической энергией или со значительной ударной поверхностью. Ушиб иногда сопутствует другим повреждениям (перелому и др.).
Как правило, ушиб сопровождается разрывом мелких сосудов с последующим кровоизлиянием, развивающимся вследствие нарушения целостности подкожной клетчатки. Клиническая картина ушиба зависит от механизма травмы, силы и места приложения травмирующего агента, возраста и состояния пострадавшего. Чаще всего встречаются наружные ушибы незащищенных участков тела – головы, конечностей (особенно у детей).
Ушиб поверхностных мягких тканей всегда сопровождается отеком места повреждения в результате пропитывания кожи лимфой, кровью и развивающимся местным асептическим воспалением. Величина отека зависит от степени выраженности нарушения подкожной клетчатки в месте ушиба. В области свода черепа слой клетчатки незначительный, в связи с чем отек здесь обычно небольшой, а на лице даже при относительно слабом ушибе развивается массивный отек.
Ушиб, как правило, сопровождается болевым синдромом различной интенсивности. Так, при ушибах крупных нервов и их окончаний боль всегда резкая, простреливающая. Сама гематома может развиваться на месте ушиба как через несколько минут, так и через несколько часов и даже суток, что определяется глубиной травмы. Цвет гематомы зависит от давности травмы: свежая имеет багрово-синюшный цвет, через 3–4 дня она становится сине-желтой, а на 5–6-е сутки – желтой. Ушибы туловища и конечностей (плечо, бедро) сопровождаются напряженными гематомами, распирающими болями, иногда с поверхностным онемением. При ушибе сустава наблюдается выраженный отек, иногда развивается гемартроз. Значительное скопление крови или синовиальной жидкости в суставе является показанием для пункции.
При легком ушибе мелкие кровоизлияния и отек рассасываются самостоятельно в течение нескольких дней. Степень ушибов головного и спинного мозга должна оцениваться неврологом или нейрохирургом.
Разрывы и растяжения
Растяжение и разрыв – закрытое повреждение сумочно‑связочного аппарата сустава без нарушения его анатомической непрерывности, касающееся всех эластичных структур тела человека. Выделяют растяжение связок сустава, мышц и сухожилий. Как правило, само растяжение возникает в результате движений, не свойственных данному суставу или превышающих их по силе и направлению и сопровождается временным расхождением суставных поверхностей за пределы их физиологической нормы, превышающим допустимую эластичность и прочность тканей. Чаще всего травмируются связки коленного и голеностопного суставов, реже — локтевого, плечевого и ключично-акромиального суставов.
Клиническая картина растяжения – резкая боль в момент травмы, увеличение объема сустава (кровоизлияние в параартикулярные ткани), нарушение функции сустава. Растяжение, как и ушиб, может сопровождаться гемартрозом. При физикальном обследовании выявляют резкую болезненность поврежденной связки, иногда – нефизиологичную подвижность сустава. В некоторых случаях сразу после растяжения сустав или конечность еще функционируют, но через некоторое время появляется интенсивная постоянная боль, ограничивающая подвижность.
Выделяют 3 степени растяжения связок:
I – простое растяжение связок без анатомического повреждения коллагеновых волокон, с умеренной болезненностью и небольшим отеком мягких тканей.
II – частичный разрыв связки, с выраженной болезненностью, быстрым кровоизлиянием в мягкие ткани, гемартрозом, отеком и нарушением функции сустава.
III – полный разрыв связки, с очень сильной болью (иногда с треском в момент получения травмы), кровоизлиянием в окружающую сустав клетчатку, гемартрозом, ярко выраженным отеком, резким нарушением функции сустава с изменением оси конечности.
Вывих сустава: лечение и признаки
Вывих – это стойкое смещение суставных концов костей за пределы их нормальной подвижности, часто сопровождающееся разрывом капсулы, связок и выходом суставного конца кости из суставной сумки. Вывихи могут быть приобретенными (травматические, привычные и др.) и врожденными. По степени смещения одной суставной поверхности по отношению к другой выделяют полные и неполные вывихи, или подвывихи, – сохранение частичного соприкосновения суставных поверхностей. Травматические вывихи, в свою очередь, делятся на свежие (до трех дней), несвежие (до трех недель) и застарелые (более трех недель).
Вывихи, как правило, сопровождаются повреждениями мышц: разрывами целых мышц или отдельных мышечных волокон, растяжением одних и расслаблением других с резким нарушением мышечного синергизма. Также возможны внесуставные переломы.
В момент вывиха обычно раздается характерный звук, напоминающий хлопок. При физикальном осмотре отмечается припухлость, резкая боль, деформация конечности, ее неестественное положение, затруднение и ограничение движения в суставе и конечности. Сопутствующая бледность и онемение свидетельствуют о повреждении нервов и сосудов. При пальпации определяют место и степень смещения суставного конца кости и характерный признак сопротивления (после прекращения физического воздействия на конечность она занимает исходное положение).
После устранения вывиха конечность фиксируют в среднефизиологическом положении. Это благоприятствует покою мышц, постепенному восстановлению их тонуса, заживлению капсулы. Продолжительность фиксации сустава зависит от его анатомо‑физиологических особенностей. Функциональное лечение вывихов начинают с иммобилизации с последующим проведением реабилитационных мероприятий.
NB! Заниматься вправлением вывиха без специалиста не рекомендуется!
Переломы костей: лечение и симптомы
Перелом – нарушение целостности кости при внезапном воздействии силы, превосходящей упругость костной ткани и приложенной как непосредственно в месте повреждения, так и вдали от него. При переломах практически всегда возникает повреждение прилегающих к кости мышечных волокон, окружающих сосудов, нервов. При нарушении целости кожи под воздействием травмирующего предмета или острого обломка кости образуется открытый перелом. Если целость кожи не нарушена, то перелом называют закрытым. Наиболее частыми являются переломы длинных костей конечностей (плеча, предплечья, бедра, голени). Основные признаки перелома – хруст костей в момент травмы, быстро развивающаяся опухоль на месте повреждения, неестественная деформация поврежденного места, болезненные ощущения при осторожном ощупывании, невозможность движения поврежденной конечности. Однако окончательный диагноз обычно устанавливают только после рентгенографических исследований, поэтому главной задачей при переломах является предотвращение ухудшения самочувствия пострадавшего до момента оказания ему медицинской помощи.
NB! В отличие от ушиба, при переломе функция конечности нарушается в момент травмы (исключение составляют неполные переломы – трещины).
Первая помощь при переломах заключается в транспортной (временной) иммобилизации места повреждения. Основной вид транспортной иммобилизации конечностей – шинирование (шины Крамера, Дитерихса, шина медицинская пневматическая). Стандартные транспортные шины могут быть как сложной конструкции, так и простой – сделанные из проволоки или фанеры, но фабричного изготовления (их применяют исключительно медработники – персонал машины скорой помощи и др.).
В случаях доврачебной помощи можно использовать импровизированные шины – из фанеры, твердого картона, отрезков тонких досок, палок, пучков прутьев и т. п. При отсутствии подходящих подручных средств поврежденную руку можно фиксировать к туловищу косынкой или краем одежды (рубашкой, полой пиджака), а ногу прибинтовать к здоровой ноге. Также необходимо производить фиксацию не менее двух суставов, расположенных выше и ниже поврежденной области, – для полного исключения подвижности поврежденного участка. Транспортная иммобилизация обездвиживает сломанную кость или вывихнутый сустав, уменьшает боль и предотвращает дальнейшее развитие травмы, поэтому ее необходимо производить как можно раньше. Иногда шины накладывают поверх одежды и обуви. Если нет бинтов, то шину можно фиксировать лентой, галстуком или любым эластичным материалом: главное – повязка не должна быть слишком тугой и препятствовать кровообращению. В холодное время года, в целях предупреждения резкого охлаждения или отморожения, конечность с наложенной шиной накрывают теплыми вещами.
При наличии открытой раны при переломе сначала накладывается асептическая повязка, и только после этого осуществляется иммобилизация. Также целесообразно прикладывать холод к области раны и всего пораженного сегмента. Давящую повязку пострадавшему с открытым переломом должны накладывать 2 человека – один из них фиксирует поврежденную конечность, осуществляя ее тягу по оси, а другой закрепляет повязку (обязательно на обнаженное тело). Поверх стерильной или лекарственной салфетки на кровоточащую рану помещают несколько сложенных стерильных салфеток или стерильный свернутый бинт, с помощью которого придавливают кровоточащие ткани. Каждый тур бинта накладывается с равномерным, достаточно большим усилием. Не допускается перетяжка конечности отдельными турами бинта (это может привести к нарушению кровообращения в ней). Чувство онемения, мурашки, синюшность пальцев – это признаки сдавления кровеносных сосудов, а также нарушения кровообращения. В этих случаях бинт разрезают или заменяют, а шину накладывают вновь. При длительном сдавлении развивается crush-syndrome, или «миоренальный синдром» (синдром длительного сдавления). В этом случае, помимо вышеописанных симптомов, появляется боль, затем развивается шок. Эти симптомы уменьшаются через 1–3 часа, но затем вновь усиливаются при освобождении конечности. Отдельно выделяют синдром позиционного сдавления, который развивается у людей длительно находящихся в одном и том же положении, при этом отдельные части тела сдавливаются своим же телом (при алкогольном, наркотическом отравлениях и т. д).
При открытом переломе также показано введение противостолбнячной сыворотки в соответствии с инструкцией. Хорошая транспортная иммобилизация препятствует увеличению смещения отломков, уменьшает болезненность при перевозке пострадавшего, и, следовательно, снижается возможность возникновения травматического шока, особенно при переломе бедра.
NB! При подозрении на перелом транспортировка пострадавшего даже на короткое расстояние без иммобилизации недопустима!
Симптомы при переломах
Повреждение позвоночника – боль в спине, ногах, деформация позвоночника, повышенная чувствительность в местах повреждения, онемение и паралич конечностей. Если нет никаких симптомов (при наличии явной травмы), то, скорее всего, пострадавший находится в шоке (возбуждение, учащение дыхания и пульса, рвота и потеря сознания). Компрессионные переломы тел позвонков возникают в основном при падении на ноги, ягодицы и при форсированном сгибании туловища. При падении вниз головой повреждаются шейные и верхнегрудные позвонки. При падении на ноги и ягодицы повреждаются преимущественно тела поясничных и нижнегрудных позвонков. Клинически компрессионные переломы проявляются постоянными болями в области повреждения, ограничением подвижности в позвоночнике, болезненностью при надавливании по оси позвоночника, напряжением мышц в месте повреждения с иррадиацией в живот, затруднением дыхания. Парезы, параличи и нарушение функции тазовых органов наблюдаются в основном при переломах тел позвонков со смещением.
NB! При подозрении на травму позвоночника пострадавшего нельзя перемещать самостоятельно (движение головы, шеи, спины может вызвать или усилить паралич и т. д.).
Черепно-мозговая травма – головная боль, шум в ушах, головокружение, тошнота, рвота, возможна потеря сознания и памяти. В таких случаях необходима экстренная специализированная медицинская помощь.
Перелом костей таза – боль в месте повреждения, умеренная припухлость и кровоподтек, появляющийся на второй день после травмы, положительный симптом «прилипшей пятки».
Лечение травм
Лечение всех видов травм имеет практически одинаковый алгоритм помощи. Прежде всего, это так называемая доврачебная помощь:
Специализированная медицинская помощь при травмах включает в себя: хирургическую обработку ран (если имеются), противостолбнячную вакцинацию, обезболивающую и антимикробную терапию, наложение гипсовой повязки, хирургическое вмешательство. Чаще других на различных этапах оказания помощи при травмах используется группа нестероидных противовоспалительных препаратов. В таблице 1 представлена классификация нестероидных противовоспалительных препаратов (НПВП) по МНН, применяющихся как системно, так и локально.
Таблица 1. Классификация НПВП по химической структуре