что такое плексопатия кисти
Плексопатия плечевого сплетения
Что такое плексопатия
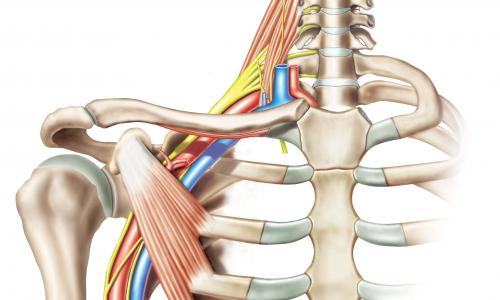
Заболеванию характерно воспаление нервов, отвечающих за подвижность и чувствительность верхних конечностей. Нервные корешки, отходящие от спинного мозга шейного и грудного отделов, образуют плечевое сплетение. Оно локализуется в подмышечной ямке и треугольнике шеи и отвечает за функционирование мышц всего плечевого пояса.
Нервный узел плечевого сплетения чаще всего подвержен воспалению, т.к. он участвует в движении руки.
В состав плечевого сплетения входят несколько мышц. При плексопатии поражаются как одна, так и все мышцы сразу. Исходя из этого, заболевание классифицируется на несколько форм:
поражение дельтовидной мышцы. Возникает из-за травмы во время родов, резкого рывка руки или сильного удара в плечо. Симптом один – не получается отвести руку ни вперед, ни назад,
поражение двуглавой мышцы. Воспаляются нервные корешки на участке С5-С6. Больной испытывает затруднения при сгибании руки в локте. В запущенном случае локоть не сгибается совсем,
поражение надостной или подостной мышцы. Поражается корешковый нерв С3. Невозможно выпрямить спину и расправить мышцы из-за воспаления мышц, находящихся в области лопаток.
Если паралич охватывает все мышцы сразу, то рука атрофируется, и ее чувствительность пропадает.
Причины возникновения
В основном плексопатия развивается постепенно в течение некоторого времени. Провоцирующим фактором становится защемление нерва в результате ношения рюкзака или сумки на одном плече. Реже заболевание становится следствием опухоли и последствием механической травмы.
В числе других причин плексопатии стоит выделить:
травму, полученную при ранении или ДТП, при которой повреждается подмышечная ямка,
открытую травму шеи,
длительное нахождение в определенном положении. Плексопатия плеча по этой причине развивается у лежачих больных. У них сжимаются плечевые нервы, и возникает воспаление,
запущенную форму остеохондроза,
повреждения нервов и сосудов в области реберно-ключичного промежутка,
гипертрофию отростка шейного позвонка. Седьмой по счету позвонок травмирует нервные окончания.
Симптомы и признаки

Постепенно симптоматика усиливается:
больному становится больно долго держать голову ровно из-за ослабления шейных мышц,
возникает частая икота, которая объясняется раздражением диафрагмального нерва,
ослабевает мышечная сила плечевого корсета. В результате подвижность локтевого и лучезапястного суставов не нарушается, но не сгибается предплечье и не вращается рука,
нарушается чувствительность верхней трети плеча.
Если вовремя не приступить к лечению, нервная ткань повреждается настолько, что определенные нервные корешки парализуются, нарушается мелкая моторика и больной не может выполнить элементарные движения рукой – расчесаться, помыться, чистить зубы, нарезать хлеб и т.д. В одностороннем порядке нарастает отек, кожа бледнеет, развиваются трофические изменения, ослабевает пульс на лучевой артерии, потеет ладонь с одной стороны, изменяется цвет ногтей.
Какой врач лечит плексопатию
При подозрении на патологию плеча нужно обратиться к неврологу. Он проведет осмотр, расшифрует результаты обследования и определит природу возникновения боли.
Диагностика
Чтобы выявить плексопатию плечевого сплетения на ранней стадии развития, используются современные методы диагностики, например:
элекртонейромиография. ЭНМГ оценивает состояние нервов, которые отходят из плечевого сплетения,
МРТ плеча. Показывает состояние мягких тканей, сустава, нервов и сосудов.
Стоит отметить, что установить диагноз затруднительно, т.к. особенности протекания болезни схожи с шейным плекситом, артритом плеча, корешковым невритом.
Методы лечения
Сначала лечение направлено на купирование острой боли. Для этого назначаются мощные анальгетики, а если они не приносят результата, в течение нескольких часов делают новокаиновую блокаду.
После этого приступают к основной схеме лечения. Терапия основывается на приеме ноотропов и витаминов группы В. Они уменьшают боль, иммуностимулируют, восстанавливают трофику мягких тканей и благотворно сказываются на состоянии нервной ткани. Если наблюдается слабость мышц, приписываются антихолинэстеразные препараты и средства для улучшения нервной проводимости.
Результаты
Воспаление купируется за 5-7 суток, однако полное выздоровление наступает не ранее, чем через 2-3 месяца.
Реабилитация и восстановление образа жизни
После того, как боль полностью прошла, и состояние улучшилось, приступают к физиотерапии. Импульсные токи, магнитотерапия, ультразвук, электрофорез, лазеротерапия, парафиновые аппликации назначаются курсом на выбор. Физиотерапия ускоряет кровоснабжение пораженного участка, усиливает действие медикаментов и ускоряет регенерацию тканей, предупреждает развитие контрактур.
Через несколько месяцев разрешается разрабатывать мышцы плечевого пояса. Для этого под контролем специалиста выполняют упражнения ЛФК, которые нормализуют кровоснабжение пораженной зоны, укрепляют мышцы, вырабатывают гибкость суставов. Мышцы предплечья и плеча укрепляются путем сгибания рук в локтях, перекрестными и круговыми махами руками, подниманием плеч, подъемом прямых рук над головой. Упражнения повторяются несколько раз в день ежедневно на протяжении одного месяца.
Образ жизни при плексопатии плечевого сплетения
После пройденного курса лечения врачи рекомендуют плавать несколько раз в неделю. Плавание поддерживает тонус мышц, разрабатывает подвижность сустава, препятствует рецидиву воспаления нервов.
Плексопатия у взрослых: симптомы, причины, лечение
При травмах или серьезных осложнениях простых болезней, могут быть поражены нервные сплетения, — это Плексопатия. Заболеванием обычно начинают страдать пояснично-крестцовые, шейные или плечевые нервы. Если болезнь запустить, тогда у человек падает работоспособность, которая может перейти в тяжелые осложнение паралича мышц. Когда плексопатия руки на ранней стадии, ее можно полностью излечить с помощью мануальной терапии и других новых методах лечения.
Как плексопатия проявляется в симптомах у взрослых?
У плексопатии наблюдаются несколько видов из-за особенности поражения на определенном участке нервных сплетений. Рассмотрим виды заболевания:
Примеры:
Виды плексопатии
Обычно могут «к» или «на» второй стадии, сопровождаться ухудшением реакции от мозга к мышцам и обратно, нарушением чувствительности ощущений, появлением отечности и вазомоторные расстройства. Посттравматическая плечевая плексопатия вызывает боль в над- и подключичной области, которая «перетекает» в руку, проявляется в цианозе и бледности рук, потливость ладоней.
Каковы причины болезни и способы лечения?
Травматическая плексопатия, возникает после повреждения, и, всегда сопровождается механическим воздействием на область участка тела.
Образование опухоли которая давит на нервные сплетения. Тогда ставится диагноз компрессионная плексопатия.
Дополнение, о том, что будет без своевременного лечения.
Без правильного лечения плексопатия различной локализации нервного сплетения приведет к серьезным последствиям для организма. Список осложнений:
Следует обратиться к специалисту
При появлении симптомов плексопатии необходимо обратиться к врачу, на ранних стадиях лечение и реабилитация проходит быстрее. Для постановки или слежением за вашим состоянием потребуется врач-невролог. При соблюдении всех предпианий врача, вы быстро пойдете на поправку.
Подготовка к посещению врача
Многие пациенты путаются в изложении своих мыслей, чувств и ощущений. Перед посещением врача, хорошо если вы запишите свои мысли на бумаге, чтобы на приеме не упустить ни одного важного момента. А, если вы не смогли сформулировать на листке и поняли, что можете дополнить мысль устно, смело дополняйте. Также с собой необходимо иметь медицинскую карту и всевозможные документы (анализы, исследования, рекомендации от других врачей), по поводу нынешней болезни с целью её устранения.
Диагностика с помощью оборудования
Для диагностики плексопатии плечевого сустава может потребоваться аппаратура. Поэтому после внешнего осмотра и опроса врач дает направления на нужные процедуры и кабинеты диагностики, среди которых:
Лечение
Лечение плексопатии происходит в зависимости от степени тяжести состояния болезни.
Посредством мануальной терапии, если верхняя плексопатия на ранней стадии, поддается лечению.
Препараты, которые назначают больному:
Методы дополняющие лекарственное лечение
После прохода острого воспалительного процесса, можно применять — массаж, в комплексе с
физиопроцедурами: электрофорез, ультразвук, озокерит, магнитотерапия. Постоянная лечебная гимнастика поможет закрепить результат. Бальнеотерапия, рефлексотерапия, лазеротерапия, криотерапия помогут стимуляцией нервной деятельности и расслаблению мышц, там где необходимо.
Если фармакологические препараты в комплексе с дополнительными мерами лечения не дали нужных результатов, придется воспользоваться хирургическими методами лечения. В таких случаях будет проведена нейрохирургическая операция, которая способствует восстановлению целостности нервной цепи или устранение сдавления на нервную систему.
Домашние средства лечения
К примеру, использование народных методов лечения допускается при плексопатии плеча, но после согласования с врачом и в качестве дополнительной меры к основной терапии. эффективными подручными средствами считаются:
Мази с применением прополиса. Нужно растопить 15 г животного жира на водяной бане, после добавляем 1 г прополиса. Перемешиваем до однородной массы и оставляем остывать. Использовать для наружного применения с помощью массажа в больной области 2-3 раза в сутки;
Ванна с мятой. Залить в чайник 1 л после чего добавить в него 5-7 столовых ложек листьев мяты, настоять в течение 3 минут, после перелить в набранную теплую ванну. Принимать ванну до 30 минут.
Опасные заблуждения среди пациентов
Лекарственные препараты снимают симптомы на острой стадии, но не поможет созданию надежного мышечного пласта и обеспечению хорошей циркуляции кровотока в опорно-двигательном аппарате.
Ваша физическая нагрузка, согласованная с врачом, поможет остановить дальнейшее развитие и деградацию болезни.
Профилактика
Есть методы профилактики плексопатии – это занятие с достаточной физической активностью, на постоянной основе. ЛФК терапия будет включать в себя упражнения: подъемы-опускания плеч, вращательные движения руками, разведение лопаток. С помощью физических упражнений важно нормализовать метаболизм (сытно и плотно покушать, чтобы восстановить силу и рост новых клеток), так риск нарушений в нервной системе станет минимален.
Но лучше записаться на прием к специалисту для назначения точного курса лечения, именно для вас.
Плечевой плексит
Плечевой плексит — поражение плечевого нервного сплетения, проявляющееся болевым синдромом в сочетании с двигательной, сенсорной и вегетативной дисфункцией верхней конечности и плечевого пояса. Клиническая картина варьирует в зависимости от уровня поражения сплетения и его генеза. Диагностика осуществляется неврологом совместно с другими специалистами, она может потребовать проведения электромио- или электронейрографии, УЗИ, рентгенографии, КТ или МРТ плечевого сустава и области сплетения, исследования биохимии крови, уровня С-реактивного белка и РФ. Вылечить плечевой плексит и полностью восстановить функцию сплетения возможно лишь в течение первого года, при условии устранения причины заболевания, проведения адекватной и комплексной терапии и реабилитации.
Общие сведения
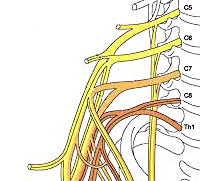
Плечевое сплетение сформировано ветвями нижних шейных спинномозговых нервов С5-С8 и первого грудного корешка Th1. Нервы, исходящие из плечевого сплетения, иннервируют кожу и мышцы плечевого пояса и всей верхней конечности. Клиническая неврология различает тотальное поражение сплетения — паралич Керера, поражение только верхней его части (С5–С8) — проксимальный паралич Дюшена-Эрба и поражение только нижней части (С8–Th1) — дистальный паралич Дежерин-Клюмпке.
В зависимости от этиологии плечевой плексит классифицируется как посттравматический, инфекционный, токсический, компрессионно-ишемический, дисметаболический, аутоиммунный. Среди плекситов другой локализации (шейный плексит, пояснично-крестцовый плексит) плечевой плексит является наиболее часто встречающимся. Широкое распространение и полиэтиологичность заболевания обуславливает его актуальность как для неврологов, так и для специалистов в области травматологии- ортопедии, акушерства и гинекологии, ревматологии, токсикологии.
Причины возникновения
Среди факторов, обуславливающих плечевой плексит, наиболее распространены травмы. Повреждение сплетения возможно при переломе ключицы, вывихе плеча (в т. ч. привычном вывихе), растяжении связок или повреждении сухожилий плечевого сустава, ушибе плеча, резаных, колотых или огнестрельных ранениях области плечевого сплетения. Зачастую плечевой плексит возникает на фоне хронической микротравматизации сплетения, например, при работе с вибрирующим инструментом, использовании костылей. В акушерской практике общеизвестен акушерский паралич Дюшена-Эрба, являющийся следствием родовой травмы.
Второе место по распространенности занимает плечевой плексит компрессионно-ишемического генеза, возникающий при сдавлении волокон сплетения. Подобное может произойти при длительном нахождении руки в неудобном положении (во время крепкого сна, у постельных больных), при сдавлении сплетения аневризмой подключичной артерии, опухолью, посттравматической гематомой, увеличенными лимфатическими узлами, добавочным шейным ребром, при раке Панкоста.
Плечевой плексит инфекционной этиологии возможен на фоне туберкулеза, бруцеллеза, герпетической инфекции, цитомегалии, сифилиса, после перенесенного гриппа, ангины. Дисметаболический плечевой плексит может иметь место при сахарном диабете, диспротеинемии, подагре и т. п. обменных заболеваниях. Не исключено ятрогенное повреждение плечевого сплетения при различных оперативных вмешательствах в области его расположения.
Симптомы
Плечевой плексит манифестирует болевым синдромом — плексалгией, носящей стреляющий, ноющий, сверлящий, ломящий характер. Боль локализуется в области ключицы, плеча и распространяется на всю верхнюю конечность. Усиление болевых ощущений наблюдается в ночное время, провоцируется движениями в плечевом суставе и руке. Затем к плексалгии присоединяется и прогрессирует мышечная слабость в верхней конечности.
Для паралича Дюшена-Эрба типичны гипотония и снижение силы в мышцах проксимальных отделов руки, приводящие к затруднению движений в плечевом суставе, отведения и поднятия руки (особенно при необходимости удержания в ней груза), сгибания ее в локтевом суставе. Паралич Дежерин-Клюмпке, напротив, сопровождается слабостью мышц дистальных отделов верхней конечности, что клинически проявляется затруднением выполнения движений кистью или удержания в ней различных предметов. В результате пациент не может удерживать чашку, полноценно использовать столовые приборы, застегнуть пуговицы, открыть ключом дверь и т. п.
Двигательные расстройства сопровождаются снижением или выпадением локтевого и карпорадиального рефлексов. Сенсорные нарушения в виде гипестезии затрагивают латеральный край плеча и предплечья при проксимальном параличе, внутреннюю область плеча, предплечья и кисть — при дистальном параличе. При поражении симпатических волокон, входящих в нижнюю часть плечевого сплетения, одним из проявлений паралича Дежерин-Клюмпке может выступать симптом Горнера (птоз, расширение зрачка и энофтальм).
Кроме двигательных и сенсорных нарушений, плечевой плексит сопровождается трофическими расстройствами, развивающимися вследствие дисфункции периферических вегетативных волокон. Отмечается пастозность и мраморность верхней конечности, повышенная потливость или ангидроз, чрезмерная истонченность и сухость кожи, повышенная ломкость ногтей. Кожа пораженной конечности легко травмируется, раны длительно не заживают.
Зачастую наблюдается частичное поражение плечевого сплетения с возникновением либо проксимального паралича Дюшена-Эрба, либо дистального паралича Дежерин-Клюмпке. Более редко отмечается тотальный плечевой плексит, включающий в себя клинику обоих перечисленных параличей. В исключительных случаях плексит носит двусторонний характер, что более типично для поражений инфекционного, дисметаболического или токсического генеза.
Диагностика
Установить диагноз «плечевой плексит» невролог может по данным анамнеза, жалобам и результатам осмотра, подтвержденным электронейрографическим исследованием, а при его отсутствии — электромиографией. Важно отличать плексит от невралгии плечевого сплетения. Последняя, как правило, манифестирует после переохлаждения, проявляется плексалгией и парестезиями, не сопровождается двигательными нарушениями. Кроме того, плечевой плексит следует дифференцировать с полиневропатией, мононевропатиями нервов руки (невропатией серединного нерва, невропатией локтевого нерва и невропатией лучевого нерва), патологией плечевого сустава (артритом, бурситом, артрозом), плечелопаточным периартритом, радикулитом.
С целью дифференциальной диагностики и установления этиологии плексита при необходимости проводится консультация травматолога, ортопеда, ревматолога, онколога, инфекциониста; УЗИ плечевого сустава, рентгенография или КТ плечевого сустава, МРТ области плечевого сплетения, рентгенография легких, исследование уровня сахара крови, биохимический анализ крови, определение РФ и С-реактивного белка, пр. обследования.
Лечение
Дифференцированная терапия определяется генезом плексита. По показаниям проводится антибиотикотерапия, противовирусное лечение, иммобилизация травмированного плечевого сустава, удаление гематомы или опухоли, дезинтоксикация, коррекция нарушений обмена. В отдельных случаях (чаще при акушерском параличе) требуется совместное с нейрохирургом решение вопроса о целесообразности хирургического вмешательства — пластики нервных стволов сплетения.
Общим направлением в лечении выступает вазоактивная и метаболическая терапия, обеспечивающая улучшенное питание, а значит и скорейшее восстановление нервных волокон. Пациенты, имеющие плечевой плексит, получают пентоксифиллин, комплексные препараты витаминов группы В, никотиновую к-ту, АТФ. На улучшение трофики пораженного сплетения направлены и некоторые физиопроцедуры — электрофорез, грязелечение, тепловые процедуры, массаж.
Немаловажное значение отводится симптоматической терапии, включающей купирование плексалгии. Пациентам назначают НПВП (диклофенак, метамизол натрия и др.), лечебные блокады с новокаином, ультрафонофорез гидрокортизона, УВЧ, рефлексотерапию. Для поддержки мышц, улучшения кровообращения и профилактики контрактур суставов пораженной руки рекомендован специальный комплекс ЛФК и массаж верхней конечности. В восстановительном периоде проводятся повторные курсы нейрометаболической терапии и массажа, непрерывно осуществляется ЛФК с постепенным наращиванием нагрузки.
Прогноз и профилактика
Своевременное начало лечения, успешное устранение причинного триггера (гематомы, опухоли, травмы, инфекции и пр.), адекватная восстановительная терапия обычно способствуют полному восстановлению функции нервов пораженного сплетения. При запоздалом начале терапии и невозможности полностью устранить влияние причинного фактора плечевой плексит имеет не очень благоприятный в плане выздоровления прогноз. С течением времени в мышцах и тканях происходят необратимые изменения, вызванные их недостаточной иннервацией; формируются мышечные атрофии, контрактуры суставов. Поскольку наиболее часто поражается ведущая рука, пациент теряет не только свои профессиональные возможности, но и способности к самообслуживанию.
К мерам, позволяющим предотвратить плечевой плексит, относят профилактику травматизма, адекватный выбор способа родоразрешения и профессиональное ведение родов, соблюдение операционных техник, своевременное лечение травм, инфекционных и аутоиммунных заболеваний, коррекцию дисметаболических нарушений. Повысить устойчивость нервных тканей к различным неблагоприятным воздействиям помогает соблюдение нормального режима, оздоравливающие физические нагрузки, правильное питание.
Плекситы
Плекситы (плексопатии) — группа заболеваний, в основе которых лежит поражение нервного сплетения, образованного спинномозговыми нервами. Плексит проявляется плексалгией и выпадением функций входящих в пораженное сплетение нервных стволов (парезами, мышечной гипотонией и атрофией, отсутствием сухожильных рефлексов, трофическими и вегетативными расстройствами). Диагностировать плексит можно по типичной неврологической симптоматике с учетом данных анамнеза, результатов электромио- и электронейрографии, рентгенологических, томографических и ультразвуковых исследований, консультаций смежных специалистов. Тактика лечения определяется этиологией. В основном это консервативные способы, операция необходима при травматическом и компрессионном плексите.
Общие сведения
После выхода из позвоночного столба спинномозговые нервы разделяются на задние и передние ветви. Последние группируются и переплетаются своими волокнами, образуя парные нервные сплетения. Шейное сплетение составлено передними ветвями корешков С1-С4 и располагается за грудино-ключично-сосцевидной мышцей. В межлестничном промежутке с переходом в подмышечную ямку находится плечевое сплетение, образованное ветвями С5-Th1.
Спинномозговые нервы грудного уровня, кроме Th1 не формируют сплетений. Следующее нервное сплетение располагается в глубине большой поясничной мышцы и носит название поясничное. Его составляют отдельные волокна передней ветви нерва Th12, передние ветви L1- L3 и частично нерва L4. Другая часть волокон передней ветви спинномозгового нерва L4 совместно с L5, S1-S4 формирует крестцовое сплетение, находящееся в полости малого таза. Копчиковое сплетение локализуется сбоку от крестца, позади него расположена крестцовая мышца. Сплетение образовано частью передних ветвей S5 и двумя копчиковыми нервами.
Причины возникновения плексита
Среди других причин, обуславливающих плексит, находятся: расположенные в области сплетения опухоли или увеличенные в результате лимфаденита лимфоузлы, аномалии развития позвоночника, искривление позвоночника (сколиоз), переохлаждение, некоторые инфекции (опоясывающий герпес, сифилис, грипп, туберкулез, бруцеллез), аутоиммунные заболевания (синдром Гийена-Барре), обменные нарушения (подагра, сахарный диабет). В отдельных случаях этиофакторами крестцового и копчикового плекситов выступают воспалительные процессы (аднексит, сальпингит, цистит, простатит и пр.) и тромбофлебит вен малого таза. Обуславливать шейный плексит может аневризма подключичной артерии, добавочное шейное ребро.
Симптомы плексита
Как правило, плексит носит односторонний характер. В его течении выделяют несколько стадий. В невралгическую стадию ведущим симптомом выступает плексалгия — боль, возникающая в нервном сплетении и иррадиирующая на периферию по его нервным стволам. Плексалгия зачастую имеет спонтанный характер, усиливается при надавливании в области нервного сплетения, ночью и во время движений. Возможны легкие сенсорные нарушения.
Появление признаков выпадения функции нервов пораженного сплетения знаменует переход плексита в паралитическую стадию. Наблюдаются парезы или параличи, гипотония и гипотрофия мышц, иннервируемых указанными нервами; отмечается выпадение соответствующих сухожильных рефлексов. В зонах, за иннервацию которых отвечает пораженное сплетение, страдают все виды чувствительности и появляются трофические расстройства — вазомоторные реакции, пастозность, гипергидроз или ангидроз, побледнение кожи. Плексит может быть полным или частичным. В последнем случае симптомы паралитической стадии проявляются более узко — лишь в областях, иннервируемых пораженной частью сплетения.
В дальнейшем плексит переходит в восстановительную стадию, которая может длиться до года. Степень восстановления утраченных нервных функций варьирует. При неполном восстановлении плексит приводит к необратимым остаточным явлениям в виде стойких вялых парезов, мышечных атрофий, контрактур суставов.
Шейный плексит манифестирует диффузными болями по передне-латеральной поверхности шеи, иррадиирующими в ухо и затылок. При раздражении нервов шейного сплетения может развиться мышечно-дистонический синдром в виде спастической кривошеи. Возможно раздражение диафрагмального нерва, сопровождающееся икотой. В паралитической стадии шейный плексит проявляется парезом диафрагмы, атрофией задне-шейных и подзатылочных мышц.
Плечевой плексит может быть верхним, нижним и тотальным. Тотальный плечевой плексит характеризуется болями во всей верхней конечности, носящими отдельные признаки симпаталгии; вялым парезом руки; атрофиями мышц руки и плечевого пояса; выпадением сухожильных рефлексов и признаками вегетативно-трофической дисфункции в тканях верхней конечности. Из-за мышечных атрофий возможно возникновение привычного вывиха плеча. В стадии остаточных явлений возможна контрактура локтевого сустава.
Поясничный плексит сопровождается плексалгией с иррадиацией боли по передней поверхности бедра и в ягодицу. Нарушено приведение и сгибание бедра, разгибание в коленном суставе. По этой причине пациенту трудно ходить и стоять. Отсутствует коленный рефлекс и сенсорное восприятие ягодичной области бедра и медиальной поверхности голени. В мышцах ягодиц и передней стороны бедра отмечаются атрофические изменения. Может развиться контрактура коленного сустава.
Крестцовый плексит зачастую сочетается с поясничным. Для него типичны иррадиирующие по ноге боли в районе крестца, наличие триггерных точек по ходу ягодичного и седалищного нервных стволов, гипестезия и мышечная атрофия по задней поверхности бедра, стопы и голени. Плексит копчикового сплетения характеризуется отсутствием анального рефлекса, расстройством дефекации, мочеиспускания и половой функции.
Диагностика плексита
Установить предварительный диагноз «плексит» позволяют данные анамнеза и неврологического осмотра. Определение мышечных групп с пониженной мышечной силой, зон гипестезии, выпавших рефлексов дает основание для диагностики уровня поражения периферической нервной системы. Уточнить топику поражения неврологу помогают электронейрография и электромиография. В отдельных случаях могут потребоваться: консультация травматолога, ортопеда, уролога, гинеколога, онколога; рентгенография плечевого сустава, рентгенография позвоночника, рентгенография тазобедренного сустава, КТ сустава, КТ позвоночника; УЗИ органов малого таза.
Дифференцировать плексит необходимо от сирингомиелии, полиомиелита, радикулита, неврита, радикулопатии при заболеваниях позвоночника (остеохондрозе, грыже межпозвонкового диска, спондилоартрозе), полиневропатии, патологии суставов (артроз, артрит, повреждение связок и т. п.). В зависимости от локализации плексит дифференцируют от невропатии бедренного нерва, малоберцовой невропатии, невропатии седалищного нерва, локтевой и лучевой невропатии.
Лечение плексита
В случае посттравматического плексита специалисты в области травматологии и неврологии совместно курируют пациента. Необходимо создать покой пораженного участка. С этой целью возможна иммобилизация конечности повязкой или лонгетой. При инфекционном генезе плексита проводят соответствующую этиотропную терапию, применяют противовоспалительные фармпрепараты (кеторолак, диклофенак, ибупрофен). Если плексит имеет токсическую этиологию, то осуществляют дезинтоксикационные мероприятия.
Плексит любого генеза является показанием для назначения нейрометаболического лечения (витамины В6, В1, В12) и терапии, направленной на улучшение обменных процессов в мышечной ткани и нейро-мышечных синапсах (АТФ, галантамин, неостигмин). Болевой синдром купируется приемом обезболивающих средств и проведением лечебных блокад. Для улучшения кровообращения в тканях сплетения и пораженных мышцах в комплексном лечении рекомендуют использовать сосудистые препараты (пентоксифиллин, ксантинола никотинат, никотиновую кислоту).
Среди физиотерапевтических процедур в терапии плексита эффективны УВЧ, диадинамические токи, электрофорез на соответствующие спинномозговые сегменты, амплипульстерапия, фонофорез с гидрокортизоном на область сплетения, ионофорез с новокаином. После купирования острых симптомов, или примерно через 2-3 недели после травмы, в комплекс лечения включают ЛФК и массаж, направленные на укрепление мышц и профилактику развития контрактур. Иглорефлексотерапию применяют в начальном периоде плексита для снятия болевого синдрома, затем переходят к электроакупунктуре. В восстановительном периоде (не раньше, чем через 6 мес. после травмы) рекомендовано водолечение радоновыми и сероводородными ваннами, грязелечение, озокеритотерапия.
Хирургическое лечение требует посттравматический плексит, неподдающийся консервативной терапии, и плексит обусловленный сдавлением сплетения. В первом случае проводится пластика нервного ствола, во втором — удаление гематомы, опухоли и пр. сдавливающих факторов.
Прогноз и профилактика плексита
При отсутствии лечения плексит может иметь не очень благоприятный прогноз, поскольку выраженность остаточных явлений (парезов, контрактур) зачастую приводит к инвалидизации пациента. В остальных случаях прогноз зависит от этиологии плексита, возраста пациента, наличия фоновых заболеваний, своевременности начала лечения.
Предупредить травматический плексит помогают мероприятия, направленные на профилактику травматизма у взрослых, детей и особенно у спортсменов. Ведущую роль в профилактике плекситов у новорожденных играет правильное ведение беременности и адекватный выбор способа родоразрешения. Предупредить плексит инфекционной этиологии может своевременное лечение инфекций.