что такое остеохондропатия коленного сустава
Болезнь Осгуда-Шляттера
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата
Среди большого количества остеохондропатий самой парадоксальной является болезнь Осгуда-Шляттера. Синдром бугристости большеберцовой кости, связанный с чрезмерными физическими нагрузками, встречается только в подростковом и юношеском возрасте. В большинстве случаев патология разрешается спонтанно, по окончанию роста костей. Однако до этого времени пациенту необходимо обеспечить соответствующее лечение и грамотную реабилитацию.
Рассказывает специалист ЦМРТ
Дата публикации: 07 Июня 2021 года
Дата проверки: 17 Июня 2021 года
Содержание статьи
Причины возникновения болезни Осгуда-Шляттера
Остеохондропатия бугристости большеберцовой кости обуславливается незрелостью костной ткани растущих структур скелета. В большинстве случаев синдром развивается у подростков 10-15-18 лет, активно занимающихся спортом (хоккеем, футболом, баскетболом, фигурным катанием, гимнастикой, волейболом и пр.). Для взрослых болезнь Осгуда-Шляттера не характерна.
Основная причина патологического состояния — чрезмерное растяжение и надрыв сухожилия коленной чашечки в области эпифиза (конечного отдела) большеберцовой кости. Подобную травму может спровоцировать падение или часто повторяющаяся микротравматизация, связанная с физическими нагрузками.
Симптомы остеохондропатии бугристости большеберцовой кости
Самые типичные проявления синдрома: отечность и болезненность, локализующиеся чуть ниже надколенника. Боль, возникающая чаще только в одном колене, усиливается после физических нагрузок и утихает в состоянии покоя. При пальпации определяется напряженность близлежащих мышц и выраженное увеличение апофиза (окостеневшего бугристого отростка, расположенного рядом с эпифизом большеберцовой кости). Если в патологический процесс вовлекается суставной хрящ, пациенты жалуются на нарушение двигательной функции коленного сустава. Системные осложнения при болезни Осгуда-Шляттера отсутствуют.
Стадии остеохондропатии
Дистрофически-некротический процесс в зоне бугристости большеберцовой кости условно подразделяется на 5 стадий:
Диагностика
Диагноз устанавливается на основании комплексных обследований. Они включают:
Самым высокочувствительным способом выявления патологических изменений апофиза в быстрорастущих костных структурах признана магнитно-резонансная томография. Безопасное и атравматичное исследование дает объективную оценку состоянию близлежащих мягкотканных и хрящевых структур, выявляет ранние бессимптомные трансформации, невидимые на рентгене, позволяет выбрать самый оптимальный метод лечения и проанализировать его результаты.
Остеохондропатии
Остеохондропатии представляют собой группу болезней опорно-двигательной системы, которые сопровождаются нарушением питания костной ткани в месте приложения высокой механической нагрузки и последующим развитием асептического некроза. Заболевание развивается у детей и подростков, характеризуется длительным течением и имеет относительно благоприятный прогноз.
Причины возникновения
Ведущую роль в формировании патологии играет травматический фактор. К развитию остеохондропатии могут привести как частые однотипные травмы, так и чрезмерно высокие физические нагрузки. Результатом систематического локального травмирования или сильных мышечных сокращений является сдавление, а затем и полная несостоятельность функции сосудов, которые питают кость.
Выделяют также ряд факторов, повышающих риск формирования остеохондропатий:
Действие патологических факторов приводит к развитию подхрящевого некроза определенных участков кости. Постепенно происходит деструкция костной ткани, а затем – изменение формы пораженной области, что нередко сопровождается деформацией ближайшего сустава.
Отличительные признаки остеохондропатий
Все патологии, которые относятся к данной группе заболеваний, имеют ряд общих проявлений:
Патологический процесс поражает эпифизы (расширенные конечные участки) и апофизы (области прикрепления сухожилий) трубчатых костей. Реже наблюдается остеохондропатия позвоночника и губчатых костей.
Развитие патологического процесса
Течение всех остеохондропатий характеризуется 5 последовательными стадиями:
Развитию асептического некроза, как правило, предшествует либо механическая травма, либо длительная ишемия (недостаточность кровоснабжения). В качестве компенсации, возникает воспалительный процесс. Но если травматическое воздействие продолжается, как например, в случае высоких спортивных нагрузок, либо сохраняется ишемия, а тем более, если она усугубляется приемом противовоспалительных средств, блокирующих компенсаторное воспаление, наступает стадия некроза. Иными словами, происходит гибель костной или хрящевой ткани.
Патологический процесс часто заканчивается деформацией пораженной области, выраженность которой будет зависеть от правильного выбора терапии и полноценной разгрузки сустава во время болезни. Отсутствие лечения или неправильная тактика ведения пациента может привести к развитию у ребенка стойкой костной деформации и остеоартроза вторичного характера.
Характеристика отдельных остеохондропатий
Рассмотрим симптоматику и характерные особенности наиболее распространенных вариантов заболевания.
Болезнь Легга-Кальве-Пертеса
Остеохондропатия головки бедренной кости возникает у детей младшего возраста и подростков до начала полового созревания. У мальчиков болезнь встречается гораздо чаще, чем у девочек. Патологический процесс отличается длительным течением: средняя продолжительность составляет 3 года, но иногда болезнь затягивается до 5 и даже 6 лет. Патологические изменения обычно имеют односторонний характер (чаще выявляются слева), но в части случаев поражаются суставы с обеих сторон.
Главными причинами развития болезни Пертеса является предшествующая травма области поражения или чрезмерная спортивная нагрузка в сочетании с местными сосудистыми нарушениями врожденного характера. Допускается также действие таких факторов, как:
Патологический процесс развивается медленно. Симптоматика на первой стадии заболевания неяркая: дети предъявляют жалобы на боль в суставе приступообразного характера, которая, как правило, иррадиирует в колено. Дальнейшее развитие болезни приводит к тому, что ребенок быстро устает при ходьбе, хромает. При отсутствии медицинской помощи или неполноценном лечении возможность свободных движений в суставе затрудняется, а затем нога на стороне поражения становится короче здоровой. Самым неблагоприятным исходом заболевания является развитие остеоартроза тазобедренного сустава у детей с нарушением его функции и выраженным болевым синдромом.
Остеохондропатии коленного сустава
Остеохондропатия бугристости большеберцовой кости, или болезнь Осгуд-Шляттера характерна для юношей старше 13 лет. Поражение может носить одно- или двухсторонний характер.
Болезнь Осгуда-Шлаттера иногда развивается у подростков на фоне полного здоровья. В остальных случаях пациент может отмечает связь патологического процесса с высокими нагрузками на ноги во время интенсивных спортивных тренировок, занятий в балетной школе.
Объективным проявлением патологии является болезненная припухлость, расположенная чуть ниже коленной чашечки. При болезни Осгуд-Шляттера основной жалобой пациентов заболевания является боль в колене, которая усиливается при ходьбе и беге. Функциональные возможности сустава не нарушаются или страдают незначительно.
Еще одним вариантом остеохондропатии коленного сустава является болезнь Синдинга-Ларсена-Йоханссона. Она также диагностируется в основном у мальчиков старше 10 лет, которые активно занимаются спортом. Патология проявляется остеохондропатией нижней или (реже) верхней части надколенника. Субъективно заболевание проявляется болью в передней части коленного сустава, ее интенсивность увеличивается при быстрой ходьбе, беге, подъеме по лестнице. Болезнь Ларсена может сочетаться с болезнью Осгуд-Шляттера.
Болезнь Келлера-II
Остеохондропатия плюсневой кости поражает преимущественно девушек-подростков. Заболевание имеет постепенное начало. В области 2 или 3 плюсневой кости стопы появляются приступообразные боли, которые провоцируют возникновение хромоты. Когда период выраженной болезненности стихает, пациент перестает хромать.
В месте поражения определяется небольшой отек. При отсутствии лечения или неправильной терапии наблюдается укорочение соответствующего пальца, которое сопровождается ограничением движений и резкой болезненностью при пальпации.
Болезнь Келлера-I
Остеохондропатия ладьевидной кости – редкая патология, которая встречается у мальчиков дошкольного возраста. Причиной развития заболевания является травма, а также костная деформация, вызванная недостатком витамина D.
Болезнь Келлера-I сопровождается болью, которая усиливается во время ходьбы, и отеком в области внутренней поверхности стопы. При дальнейшем течении заболевания развивается хромота.
Болезнь Шейермана-Мау (Шоермана-Мау)
Довольно частое заболевание, которое сопровождается поражением апофизов позвонков, возникает у подростков, чаще мужского пола. При болезни Шейермана-Мау образуется кифоз средней и нижней части грудного отдела позвоночника. Формируется косметический недостаток: спина принимает округлый вид. Как правило, это и является поводом для обращения к врачу, так как боли при этой патологии выражены слабо.
Болезнь Кальве
Остеохондропатия тела позвонка – редкое заболевание, которое наблюдается, как правило у мальчиков младшего возраста. Причины развития болезни неясны, допускается роль наследственной предрасположенности.
В большинстве случаев при болезни Кальве происходит поражение позвонка грудного отдела. Ребенок внезапно начинает предъявлять жалобы на боль и усталость в спине. Объективно определяется болезненность и припухлость в области пораженного позвонка.
Болезнь Шинца
Заболевание представляет собой остеохондропатию пяточной кости. Развивается болезнь Шинца у детей в подростковом возрасте, чаще – у девочек. Провоцирующими факторами являются повышенные спортивные нагрузки и постоянное травмирование области пяточного бугра (например, при ношении неудобной обуви). Часто поражаются пяточные бугры с обеих сторон.
Болезнь Шинца сопровождается болями в пятке, которые усиливаются после долгой ходьбы, прыжков, бега. В области пяточного бугра образуется плотная припухлость без признаков воспаления.
Частичные остеохондропатии
Эти варианты заболевания присущи подросткам мужского пола и молодым мужчинам. Чаще всего частичные остеохондропатии локализуются в области коленного сустава. На одной из суставных поверхностей образуется локальный некроз, который может привести к формированию так называемой «суставной мыши» – свободно расположенного внутрисуставного тела. Частичные остеохондропатии также сопровождаются болевым синдромом, выраженность которого усиливается после физической нагрузки.
Лечение в клинике доктора Симкина
Общие принципы терапии остеохондропатий основаны на борьбе с проявлениями патологии и обеспечении покоя пораженной области. Однако истинная причина этой группы заболеваний кроется в нарушении кровообращения в зоне воспаления. Следовательно, и бороться надо не с воспалительными явлениями, а с их причиной. С этой задачей эффективно справляется остеопатия.
В процессе диагностики врач-остеопат при помощи своего основного инструмента – рук – исследует весь организм пациента в целом, выявляя проблемные места и прорабатывая их. В частности, в области патологических изменений при остеохондропатиях специалист определяет локальное напряжение тканей, вызывающее недостаточность кровообращения, и при помощи легкого остеопатического массажа работает над улучшением питания пораженных тканей. Кроме того, возможна еще одна причина напряжения тканей и нарушения кровоснабжения, проявляющаяся в остеохондропатии. Это нарушение баланса тела, например, с его смещением вперед или в сторону. При этом увеличивается нагрузка на соответствующие суставы, сухожилия или позвонки. В свою очередь, причиной этого нарушения может быть полученная когда-то травма. И в этом случае, остеопатия также может быть эффективна для выявления первопричины и эффективного лечения остеохондропатии.
Лечение у врача-остеопата способствует стиханию боли и восстановлению нарушенных функций. Устранение местного дефицита кровообращения обеспечивает профилактику осложнений в виде костных деформаций и вторичного остеоартроза.
Врачи клиники доктора Симкина имеют богатый опыт лечения различных заболеваний. Мы гарантируем профессионализм и внимательность со стороны специалистов, индивидуальный подход к каждому из пациентов.
Записаться на прием можно по телефону или при помощи мессенджеров.
Вам понравилась статья? Добавьте сайт в Закладки браузера
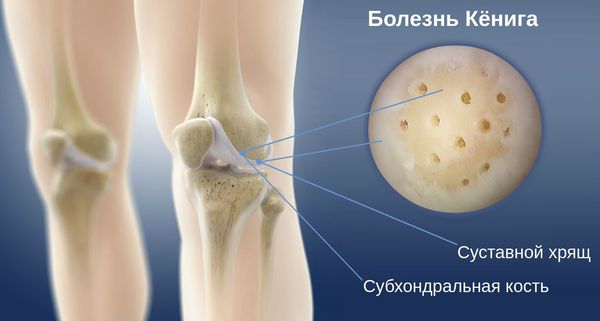
Что такое болезнь Кёнига (рассекающий остеохондрит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коновалова Е.А., травматолога со стажем в 10 лет.
Определение болезни. Причины заболевания
На практике Болезнь Кёнига часто обнаруживается у пациентов, профессионально занимающихся танцами, а также курсантов военных училищ.
Симптомы болезни Кёнига
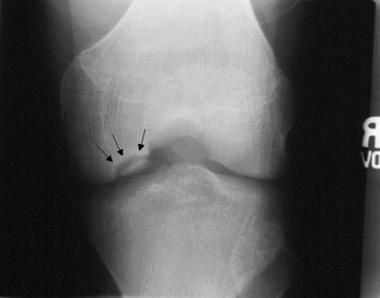
При рассекающем остеохондрите возможно поражение различных суставов — локтевых, голеностопных и тазобедренных. При болезни Кёнига повреждаются только коленные суставы.
Клиническая картина болезни Кёнига может сильно варьироваться. Как правило, дети и подростки предъявляют жалобы на диффузную, неспецифическую боль в переднем отделе коленного сустава. Некоторые пациенты сталкиваются с перемежающимися болезненными ощущениями в колене, которые сопровождаются блокированием сустава и его периодичной отёчностью.
Подобные признаки заболевания могут возникать в обоих коленных суставах, но, как показывает практика, симптоматика возникает поочерёдно: сначала беспокоит один сустав, и через какое-то время присоединяется второй.
Отёчность, боль, ограничение движений могут также указывать на синовит. Однако при болезни Кёнига у части пациентов боль в области поражённого сустава возникает при пальпации (прощупывания) во время проведения теста Вильсона. При рассекающем остеохондрите этот тест положителен в 25 % наблюдений, а при прекращении воспалительного процесса его результат становится отрицательным.
Иногда при длительно прогрессирующей симптоматике может развиваться атрофия четырёхглавой мышцы бедра, в результате которого бедро становится более худым.
Патогенез болезни Кёнига
Патогенез рассекающего остеохондрита до настоящего времени полностью не изучен. Специалистами были предложены различные теории, но ни одна из них не является основной. Поэтому рассмотрим подробнее каждую.
Воспаление
Многие авторы описывали признаки воспаления в гистологических образцах. Так, в течение шести лет King описал 24 подобных случая рассекающего остеохондрита, а Lavner — 42 случая за два года.
При микроскопическом изучении медиального бедренного мыщелка поражение можно охарактеризовать, как некротическое, неспецифическое, асептическое (негниющее) продуктивное воспалительное изменение. Другие гистологические анализы и вовсе не обнаружили схожие виды воспалительных изменений. Несмотря на имеющиеся доказательства, эта теория развития болезни Кёнига не подкрепляется литературой.
Острая травма
Повторяющиеся микротравмы
Генетические факторы
Нередко в научной литературе говорится о влиянии генетического фактора на возникновение и развитие болезни Кёнига, но точных данных о связи формирования рассекающего остеохондрита и генетической предрасположенности нет.
Ишемия
Невозможность спонтанного излечения рассекающего остеохондрита долгое время объяснялось ишемией или снижением сосудистого питания в месте поражения. Так, в итоге многих гистологических анализов поражений субхондральной кости был обнаружен некроз или снижение количества сосудов. Теоретически нарушить поступление крови в вовлечённый участок может сочетанная травма.
В связи с этим Enneking предположил, что недостаточность артериального разветвления в субхондральной кости может стать причиной нарушения и последующего образования рассекающего остеохондрита.
Классификация и стадии развития болезни Кёнига
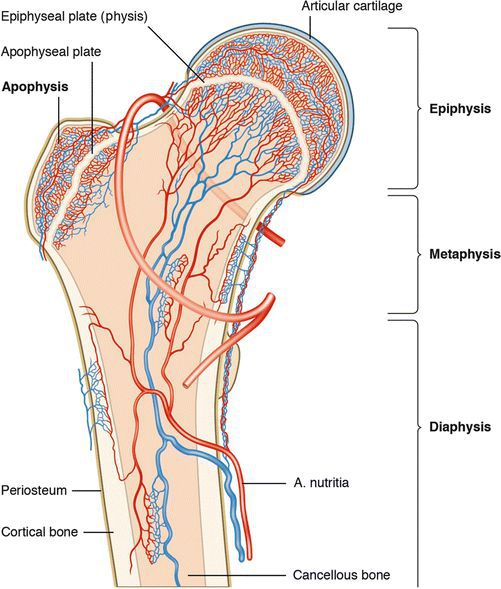
Smillie различает две формы рассекающего остеохондрита: ювенальную и взрослую. Считается, что ювенальная форма связана с нарушением развития эпифиза — концевого отдела трубчатой кости, а патология у взрослых — с прямой травмой.
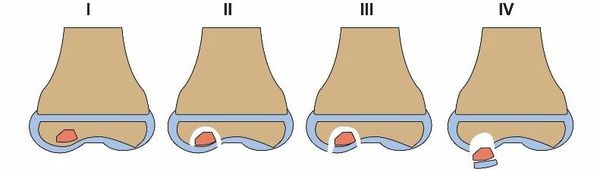
Предложенная Conway и дополненная Guhl патологоанатомическая классификация учитывает анатомические характеристики очага поражения и выделяет четыре стадии заболевания:
Международное общество восстановления хряща, классифицируя рассекающий остеохондрит по данным артроскопии, также выделяет четыре стадии болезни [12] :
Dipaola и другие авторы создали классификацию рассекающего остеохондрита на основании МРТ-признаков:
Осложнения болезни Кёнига
Крайняя степень осложнения данного заболевания — это деформирующий артроз с нарушением двигательной активности (блокадой сустава) и изменением оси конечности в целом.
Нарушение биомеханики сустава из-за асептического некроза субхондральной кости и наличие свободных тел внутри сустава приводят к развитию деформирующего гонартроза. Его первым клиническим симптомом является боль, усиливающаяся при физической нагрузке, хромота, особенно при спуске по лестнице. Пациенты отмечают «блоки» коленного сустава и чувство инородного тела в нём. На рентгенограммах можно обнаружить сужение суставной щели, внутрисуставные тела и остеосклероз.
По мере прогрессирования заболевания:
В более тяжёлых стадиях болезни пациент не может до конца выпрямить или согнуть ногу в колене, его беспокоят резко выраженные боли и хромота, а конечности деформируются во внешнюю или внутреннюю сторону. На рентгенограмме суставные поверхности значительно деформированы и склерозированы, отмечается субхондральный некроз, суставной щели практически нет, костные разрастания становятся обширными, появляются свободные суставные тела.
В клетках и сосудах синовиальной оболочки сустава развиваются реакции гиперчувствительности замедленного типа, в результате чего в полости сустава накапливается экссудат (жидкость, возникающая при воспалении) и нарушается функция синовиальной жидкости, которая обычно выполняет роль внутрисуставной смазки.
Диагностика болезни Кёнига
По характеру боли во время осмотра можно определить область поражения:
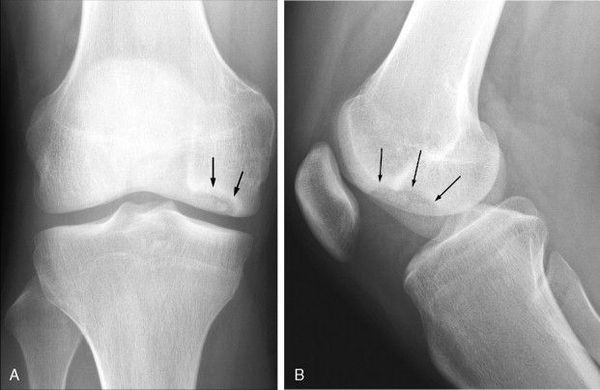
Инструментальная диагностика начинается с рентгенографии сустава в прямой и боковой проекциях, а также в специальных укладках — рентгенография в заднепередней проекции при сгибании в колене до 45 ° и аксиальная (осевая) рентгенограмма надколеннико-бедренного сустава. Рекомендуется проводить рентгенографию обоих коленных суставов, если даже признаки нарушения наблюдаются только в одном, так как в практике около 25 % случаев приходится на билатеральное поражения суставов.
Также необходимо проводить билатеральную полноразмерную рентгенографию нижних конечностей, потому как их оси могут быть связаны с локализацией рассекающего остеохондрита и влиять на методы и успешность лечения.
Дифференциальная диагностика проводиться с деформирующим гонартрозом и повреждение мениска.
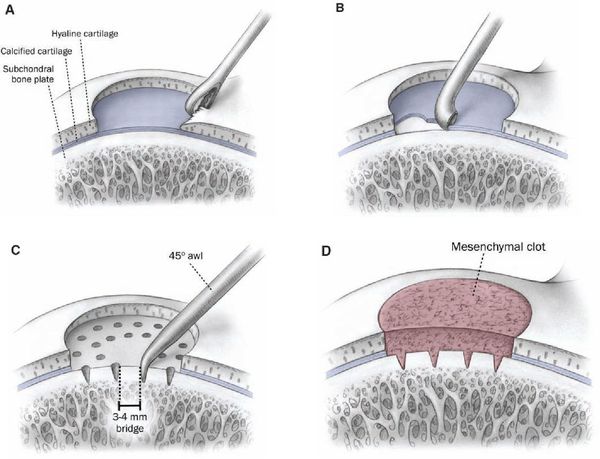
Лечение болезни Кёнига
Лечение зависит от нескольких факторов: возраста, размера патологического очага и стабильности фрагмента. В лечении используется, как консервативная терапия, так и хирургические методы лечения.
Основным принципом консервативной терапии является прекращение нагрузок на срок до 6-12 недель и ежедневное выполнение упражнений, направленных на поддержание объёма движений в суставе. Производится коррекция повседневной нагрузки, прекращаются занятия спортом и производится иммобилизация. Если после 12 недель пациент не предъявляет жалоб на болевой синдром, а на контрольных рентгенограммах и МРТ отмечается регресс процесса, то разрешается постепенное увеличение физической нагрузки до полной.
К методам оперативного лечения относятся:
Выбор метода зависит от стадии развития патологического процесса и размеров очага.
Прогноз. Профилактика
Болезнь Кёнига — сложная лечебно-диагностическая задача для ортопедов, так как ни одна из методик выявления и устранения патологии не является абсолютно эффективной. И хотя современные методы лечения с помощью биоматериалов показывают хорошие промежуточные результаты, всё же они требуют анализа на протяжении десятков лет.
В целом, подходы консервативного и хирургического лечения принимают во внимание зрелость зон роста, расположение, стабильность и размеры фрагмента, а также целостность хряща. Чем младше пациент и чем раньше произведена диагностика и установлен диагноз, тем лучше отдалённые результаты лечения.
Остеохондропатия: лечение, виды, профилактика
Остеохондропатией именуют группу хронических заболеваний опорно-двигательного аппарата, характеризующихся некротическими изменениями в апофизе, губчатом веществе коротких и эпифизах длинных трубчатых костей. Они появляются в результате чрезмерной механической нагрузки точечного характера, вызвавшей нарушение питания костной ткани.
На начальной стадии, тем более в молодом возрасте явные клинические проявления отсутствуют. Это препятствует своевременной диагностике остеохондропатии костей и назначению лечения, что чревато микропереломами и развитием артроза. Но, при грамотном подходе к лечению прогноз в целом благоприятный. Остеохондропатия не представляет опасности для жизни человека. При правильно подобранной терапии деформация и контрактура не возникают.
Что представляет собой остеохондропатия костей
Первое описание остеохондропатии суставов появилось в начале ХХ столетия. По клиническим проявлениям оно напоминает косно-суставной туберкулез, но отличатся доброкачественным течением с отсутствием таких соматических проявлений, как воспаление, лихорадка, истощение. Согласно международной классификации болезней (МКБ-10), остехондропатии присвоен код М93.9, она отнесена к болезням костно-мышечной системы и соединительных тканей.
В большинстве случаях остеохондропатия диагностируется у детей и подростков (3-18 лет) – в период активного роста. Для каждой нозологической формы характерно развитие в определенных возрастных границах и распределение по половому признаку.
Симптомы остехондропатии
Для нее характерно длительное развитие. На начальной стадии клиническая картина отсутствует. Постепенное и медленное развитие патологии приводит изменениям в суставных структурах, что проявляется следующими признаками.
Болевыми ощущениями, особенно при механических нагрузках или травмах пораженного участка;
Отеками, не сопровождающимися воспалительными процессами;
Мышечной контрактурой при остеохондропатии сустава;
Изменением формы: поверхностно расположенные апофизы утолщены;
Функциональными нарушениями: двигательная активность ограничена; при пяточной остеохондропатии появляется хромота;
Игнорирование проблемы, неправильная диагностика и запоздалое лечение приводит к следующим последствиям:
контрактуре – полной или частичной утрате подвижности сустава, его фиксации в вынужденном положении;
мышечной дистрофии из-за нарушения обменных процессов, влекущих дефицит питательных веществ в костных тканях и уменьшение мышечной массы;
артрозу – дегенеративно-дистрофическим изменениям в суставах, приводящим к постепенному разрушению хрящевой ткани.
При несвоевременном обращении к врачу, инвалидами становятся 27% пациентов.
Причины появления
Остехондропатия является следствием одной или нескольких нижеописанных патологий.
Нарушения обменных процессов, включая, углеводный, жировой, пуриновый;
Нерационального или неполноценного питания, провоцирующего дефицит витаминов, микро-, макроэлементов (кальция, фосфора, магния и др.);
Длительных пищевых расстройств: булимии, анорексии;
Алиментарного (пищевого) или гормонального ожирения, чрезмерно развитой мышечной массы;
Бактериальных, вирусных инфекций;
Длительного приема кортикостероидных гормонов.
Причиной наиболее часто диагностируемой остеохондропатии пяточной кости являются хронические микротравмы. Они появляются, например, в результате длительного нахождения в вынужденной противоестественной позе или регулярных высоких нагрузок, приходящихся на один и тот же сустав. Остеохондропатию пяточной кости диагностируют у профессиональных спортсменов: гимнастов, акробатов, фигуристов, фехтовальщиков.
Стадии заболевания
В своем развитии остеохондропатия костей проходит несколько этапов.
Между вышеописанными стадиями не существует четких разграничений. Для патологических процессов характерно постепенное развитие.
Какие кости и сустава подвержены остеохондропатии
патологические процессы могут развиваться в различных костных структурах. Остеохондропатии подвержены:
Длинные трубчатые кости (эпифизы): бедренная кость (головка), II—III плюсневые кости, ключица (грудинный конец), пальцы кистей (фаланги);
Короткие трубчатые кости: ладьевидная кость стопы, полулунная кистевая, надколенник, тело позвонков, таранная, сесамовидные кости, предплюсна.
Апофизы: большеберцовая кость, апофизарные кольца позвонков, плечевая, лобковая кость. Часто диагностируется остеохондропатия пяточного бугра.
В зависимости от локализации поражения выделяют несколько видов заболевания – болезнь Легга-Кальве-Пертеса, Келлера-I и II, Шейермана-Мау, Кальве, частичные остеохондропатии, поражение коленного, локтевого сустава, пяточной кости и т.д.
Диагностика
В дальнейшем пациенту назначают:
Ультрасонографию. С ее помощью оценивается состояние поверхности костей.
Компьютерную томографию. Она эффективна со 2-й стадии остеохондропатии. Применение мультиспиральной томографии с 3D-моделированием позволяет получить объемное изображение пораженного сегмента. Метод является единственно возможной альтернативой МРТ при нахождении металлоконструкций в теле пациента.
Магнитно-резонансную томографию. С ее помощью оценивают твердые и мягкие структуры пораженного участка и эффективность кровоснабжения костей.
При подозрении на остеохондропатию сустава рекомендуется проведение артроскопии – минимально инвазивной видеоэндоскопической манипуляции для оценки поверхности сустава, хрящевого покрытия, определения участков омертвевших тканей. Методика применяется не только для диагностики, но и лечения.
Методы лечения
При остехондропатии лечение носит комплексный характер наряду с устранением первопричины.
Режим
Лечебные мероприятия начинаются с соблюдения ортопедического режима для исключения нагрузки на пораженную область. В зависимости от локализации патологии возможно применение бандажей, наколенников, гипсовых лангетных повязок, жестких реклинирующих корсетов и др. При остеохондропатии пяточного бугра или бедренной кости рекомендуется пользоваться костылями или тростью.
Рацион
При остеохондропатии костей в рационе больного должны преобладать продукты, насыщенные жирными кислотами Омега-3, витаминами А, Е, С, цинком, магнием, селеном, медью.
морепродуктов (особенно лосося, макрели и пр.);
бобовых, соевых продуктов.
Желательно отказаться от мясных консервов, жирных молочных продуктов, животных жиров, копченостей.
Медикаментозная терапия
При лечении остеохондропатии целесообразно назначение следующих лекарственных средств:
остеопротекторов – витаминно-минеральных комплексов для восстановления костной и хрящевой ткани, поддержания их здоровья;
дезагрегантов для предотвращения тромбообразования.
Высокую эффективность доказал Артракам– препарат с хондо- и остеопротекторным действием. Он не только снимает боль и воспаление, но и восстанавливает хрящевые и суставные ткани, предотвращая их разрушение. Удобная форма и дозировка делают лечение комфортным, эффективным, с пролонгированным результатом. Помните, что все препараты должны назначаться врачом – даже у Артракама есть противопоказания. Самолечение недопустимо.
Эффективность ЛФК, массажа
активные – выполняются пациентом самостоятельно;
пассивные – выполняются специалистом.
Комплекс упражнений разрабатывается врачом в зависимости от стадии заболевания и состояния пациента.
Действие массажа направлено на снятие болевого синдрома, контрактур, улучшение питания костных тканей, коррекцию кровообращения.
Физиотерапия
Физиотерапевтическое воздействие позволяет:
уменьшить болевые ощущения;
повысить регенерацию пораженного участка;
снизить выраженность дистрофических изменений;
восстановить функции сустава.
При лечении остеохондропатии целесообразно назначение: электро-, фонофареза, гелиотерапии, талассотрапии, воздушных ванн, ультразвука, пелоидотерапии, радоновых и хлоридно-натриевых ванн и пр.
Оперативное вмешательство
Операция при остеохондропатии назначается при отсутствии эффекта от консервативной терапии. После нее значительно улучшается кровоснабжение пораженной области, нейтрализуются биомеханические нарушения костных тканей.
Лечение остеохондропатии может длиться несколько лет. Его эффективность во многом зависит от строгого следования врачебным рекомендациям.
Профилактика
Восстановление суставов – это тяжелый, регулярный совместный труд врача и пациента. Тяжелого состояния и болезненных последствий можно избежать. В этом помогут простые профилактические меры. При малейших жалобах на суставы рекомендуем ограничить усиленные физические нагрузки, систематически посещать сеансы массажа, заняться плаванием, придерживаться здорового питания. Надеемся, что наша статья поможет вам сохранить легкость и подвижность на долгие годы.