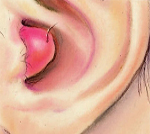
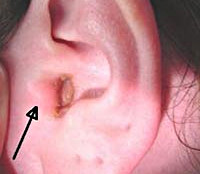
Что такое фурункул в ухе фото
Лечение или удаление фурункула уха
Гнойное воспаление в наружном ухе (в части раковины либо слухового канала) в остром периоде развития называется фурункулом. Локализация может быть различной: от кожных участков и подкожной сетчатки до волосяной сумки. Сам по себе опасности гнойник не несёт – страшны его последствия, также он свидетельствует о сдвиге гормональной или иммунной системы.
Причины появления
Островоспалительный процесс сальных желёз, волосяных фолликул, наружного уха – это фурункул наружного слухового прохода, лечение которого нужно проводить у специалиста, спровоцирован инфицированием стрептококковой или стафилококковой инфекцией. Формируются гнойно-некротические субстанции, которым требуется удаление в Москве, под:
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Цены на лечение фурункула на ушной раковине
Симптоматика
Больной должен понимать, что нужно обращение к специалисту и немедленное удаление фурункула в ушах после появления сильного зуда с нарастающей совместно резкой болью – это главные признаки проявления симптоматики. Боль распространяется от области уха с фурункулом в сторону головы, отдавая в шею, в челюсть и т.д.
Фурункулёз характеризуется следующими симптомами:
Осложнения
Одиночный фурункул в ухе как лечить знают не все, многие решают, что его нужно проколоть и выпустить содержимое. Но это огромное заблуждение, именно по этой причине и возникают осложнения, негативно сказывающиеся на здоровье человека. Самостоятельное удаление и выдавливание гнойничков чревато распространением заразы по соседним волосяным мешочкам, которые воспалятся и спровоцируют появление очередных фурункулов. А фурункулёз в свою очередь, приводит к развитию сепсиса, регионального лимфаденита в наружном слуховом проходе.
Чехонина Элла Мстиславовна
Врач-отоларинголог, фониатр, кандидат медицинских наук, заслуженный врач РФ
Андрияшкин Дмитрий Вячеславович
Амутов Идрис Абдрахимович
Врач-отоларинголог, хирург, кандидат медицинских наук, врач высшей категории
Ефимова Софья Павловна
Кордоняну Татьяна Петровна
Врач-оториноларинголог, ведущий специалист по лазерной хирургии
Рожков Эдуард Алексеевич
Врач-оториноларинголог высшей квалификационной категории, ринохирург-эндоскопист
Габедава Виктория Александровна
Врач-отоларинголог высшей квалификации, кандидат медицинских наук
Проведение диагностики
Чтобы идентифицировать фурункулёз и назначить лечение в Москве, врач визуально осматривает слуховой проход и ушную раковину, чтобы исключить диагноз – мастоидит, характеризующийся острым костным воспалительным процессом в области виска в сосцевидных отростках (появляется на инфекционной почве). Кроме того, ЛОР-врач в «Клинике АВС» должен исключить развитие гнойного отита наружного или среднего уха, паротита и экземных состояний кожных покровов в слуховом проходе.
Лечение и удаление фурункулёза
На ранних стадиях гнойного процесса для его купирования применяется консервативная терапия, предотвращающая скопление гнойных субстанций и снижающая воспаление. Удаление назначается только в случае реального существования признаков осложнений в виде абсцессов и размножения гнойников.
Профилактические меры
Появление фурункула в ухе и его последующее удаление провоцируется сбоями в организме и несоблюдением личной гигиены.
Важно придерживаться здорового образа жизни с одновременным укреплением иммунитета:
Соблюдайте нормы личной гигиены:
Следование профилактическим мерам – залог здоровья ушей без риска фурункулёза последующего удаления гнойников.
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Фурункул уха
Фурункул уха – это воспаление сальной железы либо волосяного фолликула кожи перепончато-хрящевой части наружного уха или ушной раковины. Характерные симптомы: зуд, резкая боль, отечность и покраснение кожи, увеличение регионарных лимфатических узлов, ухудшение слуха на стороне поражения, общий интоксикационный синдром. Диагностика основывается на жалобах и анамнезе больного, результатах общего осмотра, отоскопии, лабораторных и инструментальных исследований. Лечение может включать медикаментозную терапию, хирургическое дренирование гнойной полости и физиотерапевтические процедуры.
Общие сведения
Фурункул уха, или ограниченный наружный отит – относительно распространенная патология. Она составляет 15-18% от общего количества отоларингологических заболеваний. Согласно статистическим данным, наружный ограниченный отит встречается с частотой 3-6 случаев на 1000 населения. В этиологии наиболее значимыми факторами являются повреждения кожи и иммунодефицит, которые становятся причиной 50-60% всех случаев развития болезни. Патология одинаково распространена по всему земному шару. У представителей мужского пола она наблюдается несколько чаще, чем у женщин. Болеют преимущественно лица молодого и среднего возраста – от 18 до 45 лет. Осложнения наблюдаются у 2-5% пациентов.
Причины фурункула уха
Воспаление волосяного фолликула либо сальной железы ушной раковины или наружного уха развивается при инфицировании патогенной микрофлорой, которая в большинстве случаев представлена стафилококками и стрептококками. Формированию гнойно-некротических изменений способствует:
Патогенез
Начальная, инфильтративная стадия развития фурункула сопровождается проникновением в устье сальной железы/волосяного фолликула болезнетворной микрофлоры, что приводит к образованию пустулы. В состав последней входит большое количество нейтрофильных лейцитов, бактерий-возбудителей и фибринозных нитей. Далее инфекционные агенты распространяются вглубь фолликула, провоцируя воспалительные изменения с дальнейшим образованием инфильтративных масс и зон некроза – так осуществляется переход в стадию абсцедирования. Прилегающие к пораженному участку ткани подвергаются гнойному расплавлению и формируют гнойный экссудат, который накапливается под эпидермисом, окружая фолликулярное устье. Через некоторое время скопление большого объема гноя приводит к разрыву эпидермиса и выделению содержимого, включая гнойный стержень и отмерший волос. Образовавшийся дефект заполняет грануляционная ткань, со временем на месте поражения формируется келоидный рубец.
Симптомы фурункула уха
Первыми признаками становятся зуд и дискомфорт в области пораженного уха, которые относительно быстро сменяются выраженным чувством распирания и тяжести, а затем – сильным болевым синдромом. Боль имеет постоянный, пульсирующий характер, иррадиирует в височную и затылочную область, реже – в нижнюю челюсть, шею или диффузно распространяется по всей голове. Любое касание уха и акт жевания сопровождаются усилением болевых ощущений. В устье слухового канала и в зоне ушной раковины отмечается гиперемия и умеренная отечность кожи. В редких случаях возможно смещение хряща наружного уха вследствие сильного отека заушных тканей, что встречается при задневерхней локализации фурункула в просвете слухового прохода и требует дифференциации с мастоидитом.
В стадии абсцедирования температура тела повышается до субфебрильных, редко – фебрильных цифр. Возникают другие слабовыраженные проявления интоксикационного синдрома – повышенная утомляемость, недомогание, слабость. Характерна региональная лимфаденопатия. Один из специфических признаков – увеличение интенсивности болевого синдрома в ночное время, влекущее за собой нарушения сна. Сужение просвета слухового канала фурункулом становится причиной одностороннего снижения слуха по типу кондуктивной тугоухости. Усиление симптоматики наблюдается до момента прорыва гнойника, что в среднем наступает на 5-7 день от возникновения первых проявлений. После этого появляется умеренное гноетечение из уха, сопровождающееся внезапным улучшением общего состояния больного: уменьшением болевых ощущений или их полным исчезновением, относительным улучшением слуха, нормализацией температуры тела.
Осложнения
Осложнения фурункула уха обусловлены распространением патогенной микрофлоры или гнойных масс в регионарные анатомические структуры. Чаще всего возникает мастоидит, диффузный наружный отит, хондрит ушной раковины и артрит височно-нижнечелюстного сустава. В некоторых случаях формируется стеноз слухового прохода, приводящий к стойкой кондуктивной тугоухости. Значительно реже наблюдается мирингит, средний отит. При выраженном иммунодефиците существует риск быстрого распространения инфекции в полость головного мозга с дальнейшим развитием менингитов, энцефалитов, тромбоза венозного синуса. В подобных случаях также возможна системная генерализация инфекционного процесса – сепсис.
Диагностика
Постановка диагноза проводится на основе физикального осмотра и анамнестических сведений. При опросе пациента отоларинголог уточняет имеющиеся клинические симптомы, динамику их развития. Также специалист акцентирует внимание на потенциальных причинах и факторах, способствующих развитию патологии. Дальнейшая диагностическая программа включает:
Лечение фурункула уха
В стадии инфильтрации проводится консервативное лечение, целью которого является купирование воспалительного процесса и предотвращение накопления гнойных масс. На этапе абсцедирования или при наличии признаков развития осложнений показано хирургическое вмешательство. В целом лечение наружного ограниченного отита включает следующие терапевтические мероприятия:
Прогноз и профилактика
Прогноз для жизни и здоровья благоприятный. Современно поставленный диагноз и рано начатое лечение обеспечивают относительно быстрое выздоровление. Осложнения и рецидивы возникают редко, исключение – иммунодефицитные состояния, не поддающиеся коррекции. Неспецифическая профилактика заключается в предотвращении травм области уха, коррекции нарушений иммунитета, регулярном проведении гигиенических процедур, соблюдении техники безопасности в условиях производства, своевременном лечении заболеваний уха. Специфических превентивных мер в отношении фурункула уха не разработано.
Лечение фурункула уха (терапия)
3.00 (Проголосовало: 2)
Что такое фурункул уха?
Проявляется острой нарастающей болью, усиливающейся при жевательных движениях, разговоре, чувством распирания в ухе, повышением температуры, заложенностью уха, общим недомоганием. По мере увеличения фурункула в размере частично перекрывается наружный слуховой проход и тогда пациент начинает ощущать снижение слуха.
Фурункул уха может вскрыться самостоятельно, в этом случае наблюдается гноетечение из наружного слухового прохода.
Возникает при микротравмах наружного слух.прохода с последующим их инфицированием, чаще вызывается золотистым стафилококком.
К сопутствующим факторам, предрасполагающим к возникновению фурункула относится :
нарушение обмена веществ
Как лечить фурункул уха?
Терапия строится в нескольких направлениях:
Вскрытие фурункула уха
Вскрытие фурункула делается под местным обезболиванием, производится небольшой разрез в месте наибольшего воспаления, удаляется гнойно-некротический стержень, в ухо ставится турунда с антибактериальным препаратом. После этого быстро прекращаются болевые ощущения, наступает выздоровление.
В Лор клинике номер 1 врачи оториноларингологи проведут осмотр Лор органов с использованием видеоэндоскопии, подберут комплексное лечение, с назначением противовоспалительной терапии в сочетании с физиопроцедурами. По показаниям произведут вскрытие фурункула.
Наружный отит
3.63 (Проголосовало: 8)
Особенности строения наружного уха
Формы наружного отита:
Наиболее часто встречается острый диффузный наружный отит, при котором возникает бактериальное воспаление кожи всего слухового прохода, нередко с переходом на барабанную перепонку или кожу ушной раковины.
Острый диффузный отит
Провоцирующие факторы: избыточный туалет ушей, попадание воды в ухо, микротравмы кожи НСП, факторы снижения иммунитета (переохлаждение, избыточный загар, ОРВИ, хронические заболевания). Возбудители заболевания: золотистый стафилококк, синегнойная палочка.
Симптомы
Это сильная боль в ухе, заложенность уха, жидкие выделения из слухового прохода в небольшом количестве, также отмечается увеличение заушных или околоушных лимфоузлов, воспаление кожи ушной раковины, может быть повышение температуры, симптомы интоксикации. При осмотре отмечается гиперемия и отёк кожи НСП, кожа неровная, с наложениями прозрачного жёлтого или гноевидного отделяемого, виден слущенный эпидермис. Просвет НСП часто резко сужен и может не определяться барабанная перепонка. Если она видна, то обычно тоже неровная и умеренно гиперемирована. Нередко определяется увеличение и болезненность регионарных лимфоузлов, утолщение, болезненность и гиперемия ушной раковины. Слух при сохранении просвета НСП снижен незначительно или нормальный.
Диагностика
Для постановки диагноза, кроме осмотра, нужно исключить заболевание среднего уха, для чего проводят камертональные пробы (исследование слуха набором камертонов), тимпано- и импедансометрия (измерение подвижности барабанной перепонки), исследование порогов слуха (аудиомерия). Эти исследования проводятся для исключения заболеваний среднего уха. Лабораторная диагностика включает в себя общий анализ крови, сахар крови, посев из больного уха на микрофлору для назначения антибактериальной терапии.
Лечение
Ограниченный (локальный) наружный отит или фурункул наружного слухового прохода
Причины появления фурункула наружного слухового прохода
Чаще всего возбудителями являются стрептококки. Провоцирующие факторы и симптомы схожи с таковыми при диффузном отите.
Диагностика
При осмотре видно сужение НСП из-за инфильтрата в области одной из его стенок. Фурункул в своём развитии проходит три стадии:
Лечение
Лечение отличается и зависит от стадии. В стадию инфильтрации назначается системная и местная антибактериальная и противовоспалительная терапия. В стадии абсцедирования стоит выполнять хирургическую обработку фурункула — вскрытие и дренирование, очищение полости от гноя, в течении нескольких дней выполняются перевязки. Также назначаются антибактериальные и противовоспалительные препараты. В стадию разрешения достаточно применения только местных антибактериальных препаратов и туалета уха.
Острый буллёзный или геморрагический наружный отит
Это форма воспаления, при которой на коже и на внешней поверхности барабанной перепонки появляются пузыри (буллы), содержащие кровянистую жидкость. Если такой пузырь вскрывается, то из уха вытекает кровянистое отделяемое.
Причины развития буллезного отита
Чаще всего буллезный отит возникает на фоне ОРВИ или гриппа, но также причиной может быть и бактериальная инфекция.
Лечение
Необходим туалет слухового прохода. Назначаются местно антибактериальные и противовоспалительные препараты, также системно стоит назначать препараты, укрепляющие сосудистую стенку и уменьшающие проницаемость сосудов. Вскрытие булл не рекомендуется.
Мирингит
Воспаление барабанной перепонки. Как самостоятельное заболевание не встречается, он возникает вместе с другими формами наружного отита.
Дерматит ушной раковины
Рожистое воспаление ушной раковины
Острое рожистое воспаление относится к инфекционным заболеваниям и вызывается пиогенным стрептококком, позднее может присоединяться и другая флора. При таком воспалении есть симптомы поражения кожного покрова и общевоспалительный синдром – слабость, повышение температуры, озноб. Провоцирующие болезнь факторы: снижение иммунитета, ссадины и ожоги кожи, купание в загрязнённых водоёмах, контакт с носителем пиогенного стрептококка или заболевшим. В зависимости от глубины поражения кожного покрова выделяют три формы:
Рожистое воспаление
Серьезное заболевание, часто вызывающее осложнения, и лечение его должно происходить в условиях инфекционного стационара. При подозрении на рожу требуется консультация инфекциониста. Изолированное рожистое воспаление ушной раковины встречается редко и обычно сочетается с поражением кожи лица или шеи.
Лечение
Назначается массивная антибактериальная и противовоспалительная терапия, дезинтоксикационная терапия, антистрептококковый гамма-глобулин.
Злокачественный наружный отит (некротический наружный отит)
Эту форму наружного отита выделяют в отдельную, но фактически он является негативным течением обычного диффузного наружного отита. В процессе заболевания происходит распространение воспаления на структуры височной кости, может возникать поражение черепно-мозговых нервов и развитие внутричерепных осложнений. Название заболевания не связано с развитием злокачественной опухоли, просто таким образом отражается течение заболевания. К счастью, это заболевание встречается редко, болеют пациенты с тяжелыми нарушениями иммунитета, такими как СПИД, состояние после лучевой и химиотерапии, декомпенсированный сахарный диабет, пациенты, получающие иммуносупрессивную и цитостатическую терапию. Ведущим возбудителем признана синегнойная палочка, но любая инфекция полимикробна. В процессе воспаления происходит некроз кожи слухового прохода и переход воспаления на надкостницу и кость, с последующим её разрушением. Жалобы при данном заболевании на сильную боль, выделения из уха гнойно-воспалительного характера, с гнилостным запахом, быстро наступает снижение слуха. Позднее присоединяются симптомы поражения черепно-мозговых нервов: затруднение глотания, попёрхивание при приёме пищи, онемение лица, паралич лицевых мышц. При распространении процесса в среднее и внутреннее ухо может развиваться системное головокружение. При распространении воспаления в полость черепа развивается общемозговая и менингеальная симптоматика. При осмотре обращает на себя выраженное воспаление кожи НСП, кожа с очагами некроза, большое количество гнойно-некротического отделяемого, барабанная перепонка и структуры среднего уха часто неопределимы. Определяются симптомы поражения черепно-мозговых нервов-асимметрия лица, птоз нижнего века на стороне поражения, асимметрия мягкого нёба, нарушение подвижности надгортанника. В диагностике важен посев на бактериологическое исследование, компьютерная томография височных костей. Лечение проводится всегда в условиях стационара. Проводится массивная антибактериальная и дезинтоксикационная терапия. Назначаются инфузии человеческого гамма-глобулина, антисинегнойной сыворотки или гипериммунной человеческой плазмы. Также проводится хирургическое лечение — некротомия (удаление некротизированных участков кожи и кости), в последующем при выздоровлении проводится пластика дефекта собственными тканями.
Хондроперихондрит ушной раковины
Данное заболевание представляет собой воспаление надхрящницы и хряща ушной раковины, вызванное бактериальной флорой. К хондроперихондриту может приводить травма ушной раковины с повреждением кожного покрова, нагноение гематомы ушной раковины, глубокие ожоги ушной раковины, фурункул или нагноившаяся атерома уха, рожистое воспаление. Выделяют инфильтративную и гнойные формы. Через несколько дней после описанного травмирующего фактора развивается инфильтрация и гиперемия кожи ушной раковины, сопровождающиеся болевым синдромом, с повышением температуры или без такового. Важным диагностическим критерием является то, что мочка уха остается непораженной, так как в толще её нет хряща. Лечение: антибактериальная и противовоспалительная терапия. При наличие гнойных полостей — вскрытие с удалением гноя и щадящая некротомия разрушенного хряща. Заболевание плохо поддаётся лечению и может протекать неделями или месяцами. Часто следствием хондроперихондрита является рубцовая деформация ушной раковины, иногда может быть полное разрушение хряща.
Заключение
Острый наружный отит является частой проблемой и у взрослых, и у детей. Иногда он является косвенным следствием других заболеваний (сахарного диабета, иммунодефицита, атопии) и требует комплексного подхода к диагностике и лечению.
Почему возникают и как проявляются гнойничковые заболевания кожи
У детей и взрослых очень часто развиваются гнойничковые заболевания кожи. По-другому они называются пиодермиями. В основе лежит воспаление тканей с образованием гноя. Данная патология имеет инфекционную (бактериальную) природу. При отсутствии должной помощи возможны опасные осложнения: бактериемия, сепсис, полиорганная недостаточность.
Пиодермия у взрослых и детей
Гнойничковые заболевания кожи — это многочисленная группа болезней, вызванных стафилококками, стрептококками или смешанной флорой.
Распространенность данной патологии очень высока.
В течение жизни с пиодермией сталкивается практически каждый человек. Поражаются следующие структуры:
Инфекция может распространяться на суставы и кости. В тяжелых случаях микробы попадают в кровоток и нарушают функцию внутренних органов.
Пиодермия у детей и взрослых бывает первичной и вторичной. В первом случае она развивается самостоятельно. Вторичная форма бывает осложнением других болезней: чесотки, сахарного диабета, экземы.
Различают стафилодермии, стрептодермии и стрептостафилодермии.

Наиболее широко распространены следующие гнойничковые заболевания:
Наибольшую опасность представляют глубокие пиодермии.
Возбудители гнойничковых болезней
У детей и взрослых пиодермии вызывают стафилококки и стрептококки. Они являются представителями естественной микрофлоры человека. Среда их обитания — кожные покровы. Большинство стафилококков и стрептококков относятся к условно-патогенной микрофлоре, но некоторые из них патогенны.
Большую роль в развитии пиодермий играют стафилококки. Эти бактерии имеют следующие отличительные признаки:
Стафилококки образуют токсины (сфингомиелиназу, альфа-токсин и эксфолиативный токсин). Другими факторами патогенности этих бактерий являются адгезины, протеин А, ферменты и капсула. Все они помогают микробам поддерживать свою численность, проникать в кожу и выживать при неблагоприятных условиях окружающей среды.
Стрептококки у детей и взрослых имеют сферическую форму. Они расположены в виде цепочек. Стрептококки вырабатывают токсины, ферменты и белок М. Эти бактерии выделяются у каждого десятого больного пиодермией. Они очень устойчивы в окружающей среде. Стрептококки выдерживают низкую температуру.
Причины гнойничковых болезней
Гнойники на теле у детей и взрослых образуются по разным причинам. Наибольшее значение имеют следующие предрасполагающие факторы:
Микробы начинают проявлять свои свойства при снижении резистентности организма. Нарушение иммунитета бывает местным и общим. В первом случае снижается барьерная (защитная) функция кожи. Это облегчает проникновение бактерий в кожу.
Факторами риска развития пиодермий являются переутомление, неполноценное питание, детский возраст, контакт кожи с различными химикатами и раздражающими веществами, загрязнение среды и потливость. Часто болеют малыши до 4 лет.
Гидраденит как разновидность пиодермии
У взрослых людей может развиться такая патология, как гидраденит. Это гнойное заболевание, характеризующееся поражением потовых желез. Возбудители инфекции — стафилококки. Гидраденит не развивается в детском и пожилом возрасте, так как в эти периоды потовые железы практически не функционируют.
Предрасполагающими факторами являются половое созревание, климакс, изменение pH кожи, гипергидроз, ожирение, сахарный диабет, нарушение терморегуляции, наличие опрелостей и мацерация кожи.

В процесс чаще всего вовлекаются следующие участки:
У большинства больных поражается подмышечная зона.
Воспаление является односторонним. Наблюдаются следующие симптомы:
Изначально появляется узел величиной до 2 см. Через несколько дней он нагнаивается.

Рядом с узлом возникают черные точки, напоминающие угри или гнойные прыщи на лице. Цвет кожи в области нагноения приобретает красно-синий цвет. Возникает отек. Он обусловлен застоем межтканевой жидкости. Множественные узлы могут сливаться между собой.
В этом случае образуется крупный инфильтрат. Ткань потовых желез разрушается. Образуется полость, которая заполняется гноем. Вначале узел является плотным, но затем он размягчается. Характерен симптом флюктуации.
Некротический стержень при гидрадените не образуется. Гнойник вскрывается. В этот период общее состояние человека улучшается.
На месте узла появляется язва, которая оставляет после себя рубец. Если лечение не проводится, то имеется риск развития флегмоны, сепсиса и лимфаденита. Возможны частые рецидивы. Иногда это гнойничковое заболевание приобретает хроническое течение. Общая продолжительность гидраденита составляет около 2 недель.
Образование на коже фурункулов
У ребенка и взрослого может возникать такая гнойная патология, как фурункул. В обиходе он называется чиреем. Это форма стафилодермии, характеризующаяся гнойным воспалением волосяного фолликула и вовлечением в процесс окружающих тканей. Не нужно путать это заболевание с карбункулом. В последнем случае поражается сразу несколько волосяных фолликулов.
Фурункул имеет 3 стадии развития. Все начинается с появления зоны инфильтрации. Пораженный участок кожи краснеет, отекает и становится плотным. Диаметр инфильтрата достигает 2-3 см. Кожа становится болезненной.
Посередине располагается волос. Наиболее часто фурункулы появляются там, где кожа наиболее загрязняется и подвергается трению.
Это могут быть шея, спина, грудь, паховая область и ягодицы. Иногда поражаются губы, щеки и веки. На второй стадии происходит нагноение. Формируется стержень. Происходит это на 3-4 день. Появляются признаки интоксикации организма. Некротический стержень заканчивается пустулой. Гной представлен отмершими тканями и лимфоцитами. После вскрытия фурункула общие симптомы исчезают. 3 стадия характеризуется заживлением кожи. Образуется рубец, который затем бледнеет и исчезает.
Везикулопустулез у новорожденных детей
У маленьких детей диагностируется такая болезнь, как везикулопустулез. Данная патология чаще всего вызывается стафилококками. Иначе это заболевание называется буллезным импетиго. В процесс вовлекаются терминальные отделы потовых желез малыша. Это наиболее частое дерматологическое заболевание новорожденных. В большинстве случаев первые симптомы появляются на 5-7 день после родов.
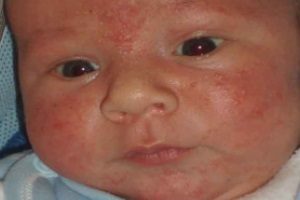
В группу риска входят недоношенные малыши. Наиболее частым возбудителем является золотистый стафилококк. В основе патогенеза лежит повреждение кожных покровов. У малышей они более тонкие, нежные и ранимые.
Предрасполагающими факторами являются неправильный уход за ребенком, высокая или низкая температура воздуха, искусственное вскармливание, инфицирование вирусом иммунодефицита человека, повышенная потливость, наличие гнойничковых заболеваний у матери и неправильное пеленание.
При этом кожном заболевании наблюдаются следующие симптомы:
Экзантема может быть единственным признаком.

Она образована везикулами (пузырьками). Данные морфологические элементы имеют следующие особенности:
Через некоторое время появляются гнойнички. Они представлены пустулами. Внутри находится гнойный экссудат. Пустулы вскрываются, и образуются эрозии.
Формирующиеся корочки отпадают и не оставляют после себя рубцов. Происходит полное заживление. Изначально сыпь локализуется в области головы, верхней части спины, ягодиц и складок.
Если лечение проводится поздно, то возможны осложнения в виде сепсиса, абсцессов и флегмоны.
Развитие сикоза у взрослых
К гнойничковым заболеваниям кожи головы относится сикоз. В основе развития этой патологии лежит нарушение чувствительности фолликулов волос. Предрасполагающими факторами являются:
При этой форме пиодермии поражается волосистая часть лица. Наиболее часто гнойничковые высыпания появляются в области усов, бороды, крыльев носа, бровей и края век.
Иногда в процесс вовлекаются подмышечные области и лобковая зона. Чаще всего болеют мужчины. Изначально развивается фолликулит.
На коже появляется множество мелких гнойничков (пустул). Они вскрываются и иссыхают. Кожа больных людей покрывается корочками желтоватого цвета. Дополнительные симптомы включают покраснение и отечность.
При сикозе морфологические элементы сыпи имеют плотное основание. Они ярко-красного цвета и располагаются группами.
При прикосновении к коже возникает боль. Зуд и жжение возникают редко. Общее состояние не изменяется. Регионарные лимфатические узлы не увеличиваются. При паразитарной форме сикоза симптомы воспаления выражены слабее. Данная патология отличается острым течением.
Рецидивы не наблюдаются. Люпоидный сикоз часто становится причиной выпадения волос.
Рожистое воспаление кожи
В группу стрептодермий входит рожистое воспаление. В процесс вовлекаются слизистые и кожные покровы. Это одно из самых распространенных бактериальных заболеваний. Рожистое воспаление встречается повсеместно. Уровень заболеваемости достигает 20 случаев на 100000 человек. Симптомы чаще всего появляются летом и осенью.
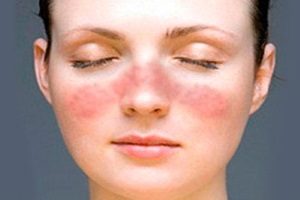
Женщины болеют чаще мужчин. В группу риска входят люди с хроническим тонзиллитом, поражением зубов и глотки. Рожа относится к заразным заболеваниям.
Передача микробов возможна контактным и аэрогенным механизмами.
Предрасполагающими факторами являются:
Период инкубации достигает 5 дней. Болезнь начинается остро с лихорадки, озноба, боли в голове и мышцах. Иногда наблюдаются нарушение сознания и рвота. Через некоторое время появляется кожный зуд определенной области.

Данный участок уплотняется и становится болезненным. Возможно жжение. Позже присоединяются отек и покраснение.
Участки гиперемии имеют четкие границы и неровные края. Они ярко-красного цвета, иногда с бурым оттенком. При надавливании гиперемия исчезает на несколько секунд. Повышается местная температура. Появляются пузырьки с серозным или гнойным секретом. Иногда возникают кровоизлияния.
Чаще всего поражается кожа щек, углов рта, носа, предплечья, ног и волосистой части головы. Лихорадка может сохраняться более недели.
Характерным признаком рожистого воспаления является лимфоаденопатия. После исчезновения красных пятен наблюдается легкое шелушение кожи. Если лечение проводится неправильно, то развиваются абсцесс, флегмона, тромбофлебит, сепсис и пневмония.
План обследования больных
Диагностические мероприятия направлены на установление возбудителя и исключения негнойничковых кожных заболеваний. Требуются следующие исследования:
Большинство гнойных заболеваний можно распознать по клинической картине. Огромную ценность имеет анамнез. В ходе опроса дерматолог выявляет основные жалобы больного, время и условия появления первых симптомов, а также устанавливает возможные факторы риска развития пиодермии. Необходимо исключить такие заболевания, как сибирская язва, акне, розовый лишай, сифилис и токсикодермия.
Методы лечения и профилактика
Лечение гнойничковых заболеваний при отсутствии осложнений и удовлетворительном состоянии проводится в амбулаторных условиях. В тяжелых случаях необходима госпитализация в учреждение, укомплектованное медицинским оборудованием для решений данной задачи. Лечебная тактика определяется формой пиодермии.
При бактериальном фолликулите применяются местные и системные антибиотики (пенициллины, тетрациклины, цефалоспорины, макролиды и аминогликозиды). Учитывается возраст больного, аллергологический анамнез, побочные эффекты и противопоказания.
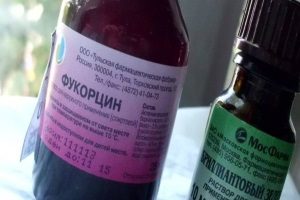
На ранних стадиях фолликулита кожу обрабатывают анилиновыми красителями. Это может быть Фукарцин или бриллиантовый зеленый. Часто применяются салициловый и борный спирт. Дополнительно проводится УФО.
Лечение рожистого воспаления включают обильное питье, применение жаропонижающих препаратов, соблюдение постельного режима, прием или введение антибиотиков.
Может потребоваться инфузионная терапия. При пузырьковой сыпи мази и компрессы применяются осторожно. Нередко от них отказываются. При образовании булл проводится их вскрытие.
При карбункулах назначаются системные антибиотики. Ими можно обкалывать пораженную зону. Поверхность гнойников обрабатывают спиртом.
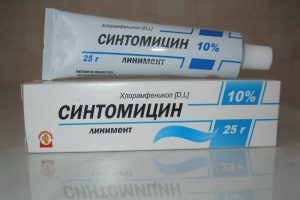
Повязки должны быть асептическими. Часто применяется синтомициновая мазь. При наличии признаков некроза требуется хирургическое вмешательство. Проводится рассечение. Мертвые ткани удаляют и вводят тампон, смоченный в растворе протеолитических ферментов. В стадию созревания проводится физиотерапия.
При выявлении везикулопустулеза кожа ребенка обрабатывается антисептиками и прижигается. Предварительно проводится аспирация гнойного секрета при помощи иглы. При поражении кожных складок применяется порошок на основе неомицина.
Назначаются цефалоспорины. При хронической форме пиодермии проводится иммунотерапия. Больным назначается анатоксин, вакцина, бактериофаг или антистафилококковый иммуноглобулин.
Профилактика гнойничковых заболеваний кожи сводится к правильной и своевременной обработке ран, исключении контакта с больными рожистым воспалением, соблюдении личной гигиены, повышении иммунитета, лечении эндокринной патологии и устранении очагов хронической инфекции.