что такое бужирование пищевода и как оно проводится
Эндоскопическое бужирование
Эндоскопическое бужирование – это малоинвазивное вмешательство, нацеленное на увеличение просвета анастомоза или полого органа (желудка, пищевода, толстой кишки, желчных протоков) для восстановления его проходимости. Предполагает введение в суженный участок специального инструмента – бужа. При восстановлении просвета толстой кишки, желчных протоков, пищевода и желудка процесс бужирования отличается высокой безопасностью, поскольку врач идеально контролирует процесс благодаря высокоточной оптике современного японского эндоскопа.
Эндоскопическое бужирование пищевода, желудка, других полых органов и анастомозов проходит с минимальным дискомфортом. Процедура демонстрирует длительный терапевтический эффект.
Бужирование в «СМ-Клиника» – это:
Цель бужирования
Главная цель эндоскопического лечебного бужирования – восстановление нормального просвета полых органов и анастомозов.
Процедура позволяет вернуть возможность самостоятельного питания пациентам с серьёзными стенозами, а также устранить риск развития кишечной непроходимости.
В онкологии бужирование пищевода является частью комплексной терапии опухолевых стенозов. Процедура позволяет временно расширить просвет в области увеличивающегося новообразования перед выполнением брахитерапии и установкой стента.
Показания к бужированию
Расширение просвета анастомозов и полых органов (желчных протоков, толстой кишки, желудка, пищевода) методом бужирования обычно проводится в случае обнаружения послеожоговых и пептических стриктур, нарушения проходимости на фоне ахалазии кардии, прогрессирующих опухолях.
Бужирование показано при:
Порядок выполнения бужирования
В «СМ-Клиника» бужирование проводится с эндоскопическим доступом. Перед процедурой, которая длится около 40 минут, пациента погружают в медикаментозный сон.
Бужирование органов ЖКТ выполняется в несколько этапов:
Завершение процедуры. Сформировав просвет необходимого диаметра, врач извлекает эндоскоп и приводит пациента в чувство.
Процедура бужирования, как правило, повторяется несколько раз. Количество вмешательств зависит от типа и степени стеноза.
Подготовка к бужированию
Эндоскопическое желудочно-кишечное бужирование проводится натощак. Пациентам необходимо отказаться от приёма пищи за 8-12 часов и от употребления воды за 4-6 часов до процедуры. Вопрос отмены антикоагулянтов необходимо обсудить с лечащим врачом.
Перед бужированием анального канала и нижних отделов ЖКТ в вечер перед процедурой необходимо провести очистку кишечника. Для этого может быть использована медицинская клизма или слабительные средства. В последнем случае следует проконсультироваться с врачом.
Если необходимо срочно очистить пищевод, кишечник или желудок (экстренное бужирование), врачами «СМ-Клиника» проводится зондовое опорожнение.
Процедура бужирования во сне
Пациенты «СМ-Клиника» могут воспользоваться уникальной возможностью – пройти бужирование в состоянии медикаментозного сна. Данный подход активно используется передовыми клиниками Европы, где регулярно стажируются наши врачи. Его суть заключается в том, что во время операции пациент находится в полном покое и не испытывает дискомфорта, а врач может полностью сосредоточиться на выполнении процедуры.
Медикаментозный сон предполагает использование безопасных седативных препаратов, которые имеют минимальный список противопоказаний и достаточно легко переносятся организмом. Вмешательство проходит под контролем врача-анестезиолога. Он индивидуально подбирает препараты и дозировку для каждого пациента.
Эндоскопическое бужирование
Эндоскопическое бужирование – методика расширения просвета полого органа или анастомоза с целью восстановления его проходимости. Эта манипуляция относится к категории лечебных эндоскопических процедур и осуществляется с помощью специальных инструментов – бужей.
Показания для выполнения бужирования
На отделении эндоскопии НИИ онкологии бужирование пищевода применяется и в лечении опухолевых стенозов пищевода, однако не является окончательным методом лечения, а решает задачу кратковременного расширения просвета пищевода в месте циркулярно распространяющейся опухоли перед проведением брахитерапии, установкой самораскрывающегося стента (если диаметр зонда для брахитерапии или доставочного устройства стента превышает диаметр просвета органа).
Процедура бужирования
На отделении эндоскопии НИИ онкологии им. Н.Н.Петрова применяется методика бужирования стриктур по направляющей струне без использования рентгенологической установки.
Она заключается в установке гибкой или более ригидной металлической струны по биопсийному каналу эндоскопа за область сужения с последующим проведением по проводнику, как по направителю, пластиковых бужей разного диаметра, начиная от наименьшего. Для процедуры бужирования мы применяем бужи типа Savary с конусообразным дистальным концом и внутренним каналом на всем протяжении бужа.
Эта методика имеет целый ряд преимуществ перед аналогичными вмешательствами, выполняемыми под рентгенологическим контролем. Во-первых, она позволяет выполнять бужирование преимущественно амбулаторно из-за минимальной опасности возникновения осложнений. Во-вторых, наличие проводника позволяет успешно бужировать даже сложные, протяженные стриктуры с извитым ходом, а также стриктуры с эксцентричным расположением входа. В-третьих, полностью отсутствует лучевая нагрузка на больного и врача
Специалист выполняет исследование используя эндоскоп небольшого диаметра. Во время исследования оценивается локализация верхнего края сужения, диаметр суженного участка и его протяженность (по возможности).
Важной задачей для специалиста является проведение эндоскопа через сужение, т.к. это позволит не только установить протяженность стриктуры, но и оценить её ход, направление, убедиться в отсутствии двойных или множественных сужений, свищевых ходов, дивертикулов, что позволит избежать осложнений. Если эндоскоп провести за сужение не удается, то делается попытка проведения струны вслепую, что также является безопасным для пациента, т.к. проведение струны осуществляется её мягким концом. В редких случаях струну не удается провести через сужение, что наблюдается, например, при полном рубцовом сращении, либо при выраженном изгибе и извитости участка сужения, всё это рассматривается как противопоказание для выполнения бужирования и пациенту назначается рентгенологическое исследование с водорастворимым контрастным веществом для установления причины возникших трудностей.
Бужирование начинается с проведения бужа малого диаметра, не превышающего диаметр наиболее суженного участка. Затем буж заменяют на следующий, большего диаметра. За один сеанс применяется от 2 до 3 бужей. При бужировании специалист определяет степень ригидности стриктуры по мануальным ощущениям, что позволяет ему контролировать прилагаемое усилие, ограничивая насильственное преодоление чрезмерного сопротивления рубцовых тканей, и таким образом повышает безопасность вмешательства.
Во время проведения бужирования пациент может испытывать умеренные болевые ощущения.
Продолжительность и периодичность лечения
Длительность и специфика лечения во многом зависит от индивидуальных особенностей пациента и конкретной картины заболевания. Лечение в целом состоит из основного и поддерживающего курсов и завершается динамическим наблюдением.
Наши результаты
Бужирование является высокоэффективной лечебной процедурой. Специалисты нашего отделения достигают хороших результатов в решении таких сложных задач, как:
Возможные осложнения
Процедура бужирования, если она выполняется по проводнику, с поэтапным переходом от меньшего бужа к большему без излишнего форсирования, является наименее травматичным и наиболее безопасным методом лечения стриктур полых органов и анастомозов. В процессе выполнения процедуры обычно возникают неглубокие продольные надрывы рубцово измененной слизистой в области анастомоза или на поверхности стенки органах, и которых отмечается кратковременное незначительное подтекание крови, останавливающееся самостоятельно. Однако осложнения все же возможны, и самым серьезным считается перфорация стенки органов, для устранения которой может потребоваться оперативное вмешательство, а также кровотечение из краев глубокого разрыва слизистой, с которым почти всегда удается справиться эндоскопически.
Подготовка к процедуре
Бужирование верхних отделов желудочно-кишечного тракта проводят строго натощак, полностью исключается прием пищи за 12 часов и жидкости за 6 часов до начала процедуры. Если Вы не отмечаете выраженных затруднений при прохождении пищи по пищеводу или задержки пищевых масс в желудке на долгий срок, то последний прием пищи накануне может быть не позднее 18.00. Если вы отмечаете у себя вышеуказанные симптомы, то последний прием пищи в виде легкого обеда должен быть не позднее 13.00 в день накануне процедуры.
Процедура бужирования стриктуры толстой кишки или межкишечного анастомоза проводится только после очищения толстой кишки. Как выполнить подготовку толстой кишки см. «подготовка к колоноскопии» в разделе «колоноскопия». При низко расположенных стриктурах толстой кишки, а также в случае критических стриктур диаметром не более 4-5 мм (особенно если Вы отмечается систематическую длительную задержку отхождения стула и газов) подготовку толстой кишки следует проводить с помощью клизм.
Необходима отмена пероральных антикоагулянтов (препаратов для разжижения крови) накануне исследования, пауза п/к введения гепарина за 4-6 часов до процедуры
Баллонная дилатация стриктур желудочно-кишечного тракта может быть выполнена под внутривенной анестезией. Если исследование будет проводиться под наркозом, прием любого количества жидкости до процедуры строго воспрещен. Управление транспортным средством после окончания исследования является нежелательным и может представлять угрозу для жизни и здоровья.
Эндоскопическое бужирование
Эндоскопическое бужирование в нашей клинике
Эндоскопическое бужирование — это операция по восстановлению просвета полого органа (пищевода, кишки) посредством введения специального устройства – бужа. Технически правильно выполненная процедура является несложной манипуляцией и может оказать достаточно длительный положительный эффект, но при условии, что выполняется руками знающего специалиста. Доктора Регионального центра эндоскопии в Нижнем Новгороде обладают большим опытом, эндоскопическое бужирование пищевода и других органов ЖКТ проводится качественно, а цена услуги вполне доступна.
Обращайтесь, мы окажем высококвалифицированную помощь!
Как проходит процедура
Эндоскопическое бужирование желудка и других органов ЖКТ происходит в несколько этапов. Сначала осматривают зоны стеноза, дается оценка возможности проведения бужа и риска возникновения возможных осложнений. Затем через рабочий канал эндоскопа за зону стеноза проводится специальный тонкий проводник с атравматичным концом, по которому заводится буж того или иного размера. За одну операцию обычно применяется 2-3 бужа, после чего происходит контрольный осмотр зоны стеноза.
Как правило, для достижения стабильного результата необходимо проведение нескольких сеансов эндоскопического бужирования полых органов ЖКТ через определенные промежутки времени. Это зависит от вида и степени стеноза.
Показания
Чаще выполняется при наличии пептических и послеожоговых стриктур, опухолевых сужений и стриктур анастомозов, а также при ахалазии кардии.
Как правило, требуется серия дилатации бужами или баллонами различного диаметра (от меньшего к большему) с интервалом 1-2 дня. В последующем, как правило, в течении года проводится поддерживающая дилатация с различным интервалом.
Процедура чаще всего проводится по следующим показаниям:
ЗАПИСЬ НА ПРОЦЕДУРУ
Чтобы воспользоваться нашими услугами, уточнить стоимость, заполните заявку на сайте, и специалист перезвонит в указанное вами время. Не экспериментируйте со своим здоровьем. Доверьтесь профессионалам! Позвоните по номеру +7 (831) 216-25-66 и запишитесь на прием, если требуется эндоскопическое бужирование пищевода или желудка в Нижнем Новгороде по выгодной цене.
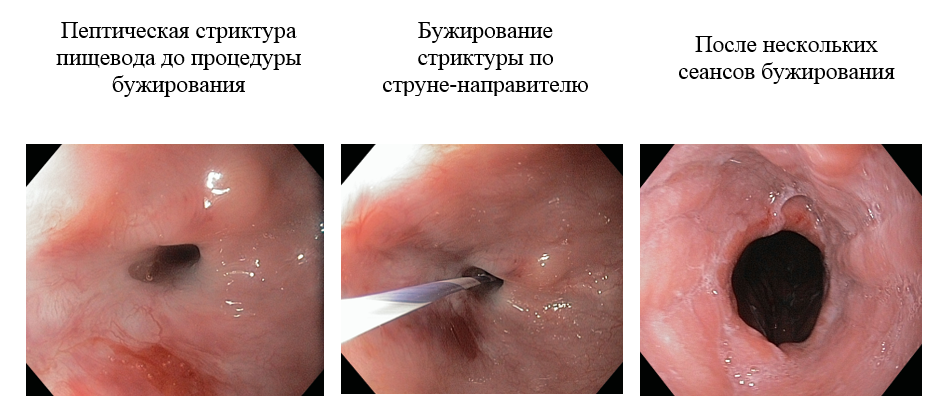
Что такое бужирование пищевода и как оно проводится
Для лечения рубцовых сужений пищевода предложены различные методы. Оценивая результаты применения неоперативных методов при рубцовых сужениях пищевода, подавляющее большинство авторов считает, что основным видом лечения остается бужирование, а остальные способы носят вспомогательный характер и могут включаться в комплекс лечебных мероприятий [3]. Эффективность бужирования достигает 70–96 % [10].
Известно несколько методик бужирования:
в) за нить ретроградно;
г) по металлической струне-направителю под рентгенологическим контролем;
д) бужирование под эндоскопическим контролем.
Учитывая большую вероятность перфораций пищевода (до 10 %) и ограниченные лечебные возможности способа бужирования «вслепую», в работах последних лет этот способ рекомендуют исключить из клинической практики [1, 8]. Основным недостатком бужирования пищевода «за нить» является необходимость наложения гастростомы [4]. Это оперативное вмешательство может приводить к различным осложнениям, оказывает отрицательное влияние на психику больных, вызывает нарушение пищеварения, деформирует желудок, что в последующем не всегда позволяет его использовать для проведения пластики пищевода и в 1,2–2,5 % случаев приводит к летальному исходу [3, 4]. А.Ф. Черноусов (2000) рекомендует формировать гастростому в модификации Витцеля на малой кривизне желудка после выполнения мобилизации последней по принципу селективной проксимальной ваготомии с целью сохранения интактной большой кривизны и использования её для будущей пластики пищевода желудочным стеблем [8].
Бужирование по нити имеет важное преимущество, так как проведение направителя в данном случае не связано с каким-либо риском. Однако нельзя быть уверенным в прочной фиксации нити в кишечнике, за исключением тех случаев, когда ее конец выходит из ануса [10]. Поскольку нить не является жестким направителем, при бужировании нельзя полностью исключить возможность бокового отклонения клюва бужа.
Бужирование по металлической струне с пружинным проводником полыми эластичными бужами проводится следующим образом: сначала через пищевод в желудок под рентгенологическим контролем проводится металлическая струна, затем на нее насаживается полый буж, который плавно проталкивается через стриктуру. Металлический проводник предотвращает отклонение кончика бужа в сторону и, таким образом, уменьшает вероятность перфорации стенки пищевода [7, 11]. Этот способ бужирования позволяет расширить пищевод в 60–80 % случаев [6]. К сожалению, и при способе бужирования по направляющей струне встречаются такие осложнения, как перфорация и кровотечение, а также имеется рентгенологическая нагрузка на врача и больного [3, 9].
Создание фиброволоконной оптической техники позволило значительно уменьшить травматичность эндоскопических исследований и вмешательств. Часть исследователей при эксцентричных стриктурах пищевода, когда не удается завести направляющую струну, проводят ее через инструментальный канал эндоскопа в желудок, а бужирование выполняют под рентгенотелевизионным контролем. Бужирование рубцовых стенозов пищевода по металлической струне, проводимой через канал фиброэндоскопа и точно установленной в желудке, достаточно безопасно и не требует рентгенологического контроля [5]. Как утверждают Э.А. Годжелло, Ю.И. Галлингер (2006), эндоскопические способы бужирования имеют определенные преимущества перед аналогичными вмешательствами, выполняемыми под рентгенологическим контролем: существенно уменьшается или полностью отсутствует лучевая нагрузка на врача и больного; вмешательство может быть выполнено и в тех случаях, когда его невозможно осуществить при использовании рентгенологической методики; имеется возможность визуальной оценки зоны стриктуры и остальных отделов пищевода и желудка непосредственно после окончания сеанса бужирования или баллонной дилатации. За один сеанс бужирования чаще всего нецелесообразно применять более чем 3–4 бужа возрастающего диаметра. Повторный сеанс бужирования в зависимости от состояния больного (исчезновение болевого синдрома) проводят обычно через 1–2 дня. Э.А. Годжелло, Ю.И. Галлингер (2006) не отмечали повреждения пищевода при использовании данной методики [1].
Материалы и методы исследования
В нашей клинике разработана тактика консервативного лечения послеожоговых рубцовых стриктур, позволившая в большинстве случаев отказаться от выполнения пластики пищевода. Из всех известных методов бужирования использовали:
а) ортоградное бужирование по нити и струне-направителю;
б) ортоградное бужирование под эндоскопическим и рентгенологическим контролем;
в) ретроградное бужирование при сформированной гастростоме.
За период 2008–2011 годов методом бужирования пролечен 261 больной. Женщин ‒ 57 (22 %), мужчин ‒ 204 (78 %) человек.
Большинству поступивших пациентов предварительно (в течение 2–4 суток) давали капроновую нить № 3–4 с дробинкой на дистальном конце, которая проходила за место стриктуры и фиксировалась в желудочно-кишечном тракте (чаще выходя из анального отверстия). По проведенной нити заводили проводник с петлей на дистальном конце для нанизания на нить (рис. 1).
Рис. 1. Проводник, нанизанный на нить
Таким образом, нить служила направляющей для металлического проводника, который проводился по ней за место стриктуры. Данная манипуляция получалась максимально безопасной, предотвращала возможную перфорацию в супрастенотическом расширении. По установленному проводнику проводили ортоградное форсированное бужирование полыми эластическими бужами. Манипуляцию приостанавливали при появлении боли, выраженного сопротивления тканей и прожилок крови на буже. За одну манипуляцию, как правило, расширяли просвет пищевода на 3–4 размера, после чего назначали противоотечную терапию, направленную на профилактику эзофагита и образования рубцов.
В процесс работы с бужами мы отказались от использования продольного канала на всем протяжении, так как проведению проводника препятствовало трение, возникающее в узком канале бужа. Иногда проводник застревал. В связи с этим использовали не сплошной канал, а частичный, который начинался от конической части бужа и заканчивался на расстоянии 10 см, открываясь в бок (рис. 2).
Рис. 2. Буж с косым каналом на конце для направления по струне
Преимуществом данного метода является простота его выполнения – исключается рентгенологическая нагрузка на врача и больного, а также данный метод может выполняться в условиях перевязочного кабинета без привлечения дорогостоящей аппаратуры с минимальной травмой для пациента. Методом ортоградного бужирования по нити и струне-направителю пролечено 236 (90,4 %) человек.
При суб- и декомпенсированных рубцовых стриктурах со значительным супрастенотическим расширением выполнить обычное ортоградное бужирование невозможно (не проходит нить, не удается завести металлический проводник, возникает опасность перфорации в супрастенотическом отделе), в таком случае использовали ретроградное бужирование. Накладывали гастростому в модификации А.Ф. Черноусова с целью сохранения большой кривизны желудка для возможной будущей пластики пищевода. После её формирования при помощи эндоскопической ретроградной гастроэзофагоскопии заводили проводник за место стриктуры. Так как методика ретроградного бужирования использовалась при декомепенсированной обструкции, в связи с этим мы первоначально выполняли бужирование пучками нитей с увеличением их количества, доводя диаметр пучка до размера бужей № 24–26 (по принципу бужирования без конца). По мере увеличения диаметра нитей переходили на ретроградное бужирование по струне-направителю, которую проводили через гастростому по нити. Сеансы бужирования повторяли через 3–5 суток. Данным методом пролечено 19 человек. После восстановления проходимости пищевода гастростомическую трубку удаляли, и гастростома самостоятельно закрывалась.
В связи с появлением высокоточной рентгенангиографической аппаратуры и скользких проводников с прямыми и изогнутыми наконечниками в последние годы (2010–2011 года) во всех случаях удавалось пройти за место стриктуры, не прибегая к наложению гастростомы, и выполнить ортоградное бужирование полыми эластическими бужами. Хочется верить, что метод бужирования с использованием гастростомы будет иметь историческое значение или быть резервным в крайне запущенных случаях, когда все другие возможности исчерпаны. С помощью фиброгастродуоденоскопии и рентгеноскопии удавалось завести проводник 6 пациентам за место стриктуры, по которому в последующем выполняли ортоградное бужирование.
Результаты исследования и их обсуждение
Удалось добиться хороших и удовлетворительных результатов – была восстановлена проходимость пищевода у всех пациентов. Основная проблема бужирования – это частые эпизоды рестенозирования, которые встречались у 48 больных. Для их лечения помимо бужирования были использованы методы стентирования – как рассасывающимися, так и металлическими стентами, а также реконструктивно-восстановительные операции.
При выполнении ортоградного бужирования по нити и струне-направителю отмечали следующие осложнения: кровотечения 3 (1,2 %), перфорации пищевода 2 (0,8 %). Борьба с кровотечением провдилась консервативными мероприятиями – оперативного пособия не требовалось. При ортоградном бужировании по нити и струне-направителю мы отмечали не классическую перфорацию кончиком бужа, а перфорацию в дискредитированных тканях пищевода с перипроцессом в результате того, что пищевод «трескался» на толще бужа. Данное осложнение ликвидировано консервативными мероприятиями, так как не было распространения процесса на окружающие органы и ткани за счет ограничивающих его рубцов.
В одном случае (0,3 %) при бужировании пищевода под эндоскопическим и рентгенологическим контролем произошла перфорация желудка концом бужа, так как последний не был фиксирован в теле желудка, и было невозможно контролировать его направление. Пришлось выполнить лапаротомию с ушиванием дефекта желудка. Летальных исходов при выполнении всех видов бужирования не отмечали.
Ни у кого не вызывает сомнения, что неоперативные инструментальные методы лечения рубцовых сужений пищевода и пищеводных анастомозов должны выполняться в хирургических стационарах, имеющих опыт оперативной деятельности на этом органе [2]. Прежде всего это связано с тем, что такие вмешательства могут сопровождаться достаточно серьезными осложнениями (кровотечением или перфорацией пищевода), при которых возникает необходимость в хирургической операции, от сроков проведения которой зависит жизнь больного. К сожалению, в настоящее время далеко не в каждом городе имеются медицинские учреждения с опытом лечения этой категории больных.
Основным методом лечения послеожоговых рубцовых стриктур пищевода остается бужирование. Наиболее безопасными способами бужирования признаны: бужирование по струне-направителю и под эндоскопическим контролем. Частота осложнений минимальна, либо вообще отсутствует. Данные способы сопоставимы между сбой и приоритет в выборе того или иного метода зависит от оснащенности стационара, потока больных и квалификации специалистов. Большинство авторов сходятся во мнении, что за одну манипуляцию нет необходимости производить дилатацию более 3–4 размеров бужа с последующим повтором манипуляции через 2–3 суток [1].
Практика показывает, что при некоторых видах рубцовых стенозов пищевода ортоградное бужирование даже по металлическому направителю представляет большую трудность, а в некоторых случаях – просто невыполнимо. Такие ситуации наблюдаются при резко выраженных и особенно при извилистых рубцовых сужениях пищевода со значительным супрастенотическим расширением мешотчатой формы, при эксцентричном положении входа в суженный участок пищевода, а также при локализации сужения в глоточном и шейном отделе пищевода [3]. В связи с чем возникает необходимость прибегать к наложению гастростомы и выполнению ретроградного бужирования. Однако в связи с появлением скользких и суперскользких проводников с различными изгибами на кончиках удается сократить процент неудачных процедур заведения проводника за место стриктуры и сократить количество паллиативных операций.
1. Метод ортоградного бужирования по нити и струне направителю прост в исполнении и может быть использован без применения дорогостоящей аппаратуры и дополнительной лучевой нагрузки на врача и больного.
2. Благодаря применению в практике гидрофильных проводников с прямыми и изогнутыми кончиками в большинстве случаев удается отказаться от наложения гастростомы при сложных извитых стриктурах пищевода.
3. Ретроградные способы бужировния пищевода остаются резервным методом в восстановлении проходимости пищевода, когда все остальные возможности исчерпаны.
Рецензенты:
Ивачев А.С., д.м.н., доцент, заведующий кафедрой хирургии Пензенского института усовершенствования врачей (Минобрнауки России), г. Пенза;
Сиваконь С.В., д.м.н., доцент, заведующий кафедрой «Травматология, ортопедия и военно-экстремальная медицина», ГОУ ВПО «Пензенский государственный университет», медицинский институт, г. Пенза.