что такое боль в физиологии
Что такое боль в физиологии
Боль определяется как неприятное сенсорное и эмоциональное переживание, связанное с истинным или потенциальным повреждением ткани или описываемое в терминах такого повреждения. В отличие от других сенсорных модальностей боль всегда субъективно неприятна и служит не столько источником информации об окружающем мире, сколько сигналом повреждения или болезни. Болевая чувствительность побуждает к прекращению контактов с повреждающими факторами среды.
Болевые рецепторы или ноцицепторы представляют собой свободные нервные окончания, расположенные в коже, слизистых оболочках, мышцах, суставах, надкостнице и во внутренних органах. Чувствительные окончания принадлежат либо безмякотным, либо тонким миелинизиро-ванным волокнам, что определяет скорость проведения сигналов в ЦНС и дает повод к различению ранней боли, короткой и острой, возникающей при проведении импульсов с большей скоростью по миелиновым волокнам, а также поздней, тупой и длительной боли, в случае проведения сигналов по безмякотным волокнам. Ноцицепторы относятся к полимодальным рецепторам, поскольку могут активироваться стимулами разной природы: механическими (удар, порез, укол, щипок), термическими (действие горячих или холодных предметов), химическими (изменение концентрации ионов водорода, действие гистамина, брадикинина и ряда других биологически активных веществ). Порог чувствительности ноцицепторов высок, поэтому лишь достаточно сильные стимулы вызывают возбуждение первичных сенсорных нейронов: например, порог болевой чувствительности для механических стимулов примерно в тысячу раз превышает порог тактильной чувствительности.
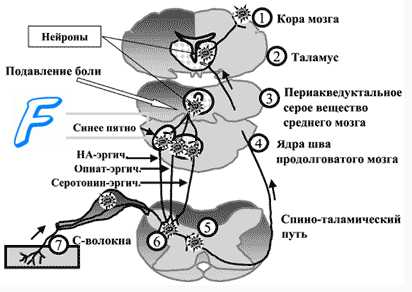
Центральные отростки первичных сенсорных нейронов входят в спинной мозг в составе задних корешков и образуют синапсы с нейронами второго порядка, расположенными в задних рогах спинного мозга. Аксоны нейронов второго порядка переходят на противоположную сторону спинного мозга, где образуют спиноталамический и спиноретикулярный тракты. Спиноталамический тракт оканчивается на нейронах нижнего заднелате-рального ядра таламуса, где происходит конвергенция проводящих путей болевой и тактильной чувствительности. Нейроны таламуса образуют проекцию на соматосенсорную кору: этот путь обеспечивает осознаваемое восприятие боли, позволяет определять интенсивность стимула и его локализацию.
Волокна спиноретикулярного тракта оканчиваются на нейронах ретикулярной формации, взаимодействующих с медиальными ядрами таламуса. При болевом раздражении нейроны медиальных ядер таламуса оказывают модулирующее влияние на обширные регионы коры и структуры лимбической системы, что приводит к повышению поведенческой активности человека и сопровождается эмоциональными и вегетативными реакциями. Если спиноталамический путь служит для определения сенсорных качеств боли, то спиноретикулярный путь предназначен играть роль сигнала общей тревоги, оказывать на человека общее возбуждающее действие.
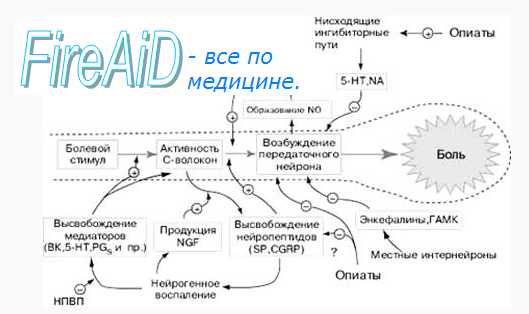
Субъективную оценку боли определяет соотношение нейронной активности обоих путей и зависимая от нее активация антиноцицептивных нисходящих путей, способных изменить характер проведения сигналов от ноцицепторов. В сенсорную систему болевой чувствительности встроен эндогенный механизм ее уменьшения путем регуляции порога синаптических переключений в задних рогах спинного мозга («ворота боли»). На передачу возбуждения в этих синапсах влияют нисходящие волокна нейронов серого вещества вокруг водопровода, голубого пятна и некоторых ядер срединного шва. Медиаторы этих нейронов (энкефалин, серотонин, норадреналин) тормозят активность нейронов второго порядка в задних рогах спинного мозга, чем уменьшают проведение афферентных сигналов от ноци-цепторов.
Аналгезирующим (обезболивающим) действием обладают опиатные пептиды (дайнорфин, эндорфины), синтезируемые нейронами гипоталамуса, которые имеют длинные отростки, проникающие в другие отделы головного мозга. Опиатные пептиды присоединяются к специфическим рецепторам нейронов лимбической системы и медиальной области таламуса, их образование увеличивается при некоторых эмоциональных состояниях, стрессе, продолжительных физических нагрузках, у беременных женщин незадолго перед родами, а также в результате психотерапевтического воздействия или акупунктуры. В результате повышенного образования опиатных пептидов активируются антиноцицептивные механизмы и повышается порог болевой чувствительности. Баланс между ощущением боли и ее субъективной оценкой устанавливается с помощью лобных областей мозга, участвующих в процессе восприятия болевых стимулов. При поражении лобных долей (например, в результате травмы или опухоли) порог болевой чувствительности не изменяется и поэтому сенсорный компонент болевого восприятия сохраняется неизменным, однако субъективная эмоциональная оценка боли становится иной: она начинает восприниматься лишь как сенсорное ощущение, а не как страдание.
Справочник пациента
Виды физической боли
Виды физической боли
Что в нашем мире всегда неизменно? Любовь и рождение.
Боль разная. Душевная, физическая.
Сегодня о физической боли.
Да, боль есть всегда. И она нам даже в некоторых случаях очень необходима!
Ну, например, вы обожглись о горячую сковородку. Да, больно!
Но ведь из-за боли вы отдернули руку и избежали ожога!
Нервная система запомнила, что на включённой плите трогать сковородку опасно, будет боль.
Боль может быть и патологией. И проявляется при воспалении, травме, недостатке кровотока.
Тогда нужно обязательно обратиться к врачу!
Придя в человеческую жизнь, боль может разрушить ее до основания, превратить в кошмар. Страх боли иной раз может быть сильнее даже страха самой смерти.
Но есть и отличная новость!
В последние несколько столетий человечество учится бороться с этим злейшим врагом комфортной жизни. А чтобы победить врага — нужно его узнать.
Прежде всего необходимо разобраться, что это за боль? Локализация? Причина?
И обязательно правильно лечить боль, иначе, боль может перейти в хроническую (а уж ее ох как трудно лечить)!
Виды боли:
— Соматическая (от слова «сома»-тело), боль локализована в мышцах, суставах;
— Висцеральная, боль во внутренних органах;
— Невропатическая (повреждение самого нерва);
— Фантомная (при ампутации. Ноги нет, а боль в ноге есть);
— Психогенная (повреждения нет, но боль есть);
— Головная боль (её тоже много видов);
— Боль в спине (в шеи, пояснице, грудном отделе);
Что такое психосоматика и как это лечить?

— В 80—90-е годы прошлого века у нас в институте (Первый Московский государственный медицинский университет имени И. М. Сеченова. — Прим. ред.) работал очень известный психолог профессор Ю. М.Орлов. Ему принадлежала теория «саногенного мышления». Её смысл сводился к тому, что если мыслить правильно, культивировать хорошие эмоции и бороться с плохими, то можно предотвратить множество заболеваний. Надо признать, что для неокрепших умов юных медиков его теория выглядела весьма убедительно…
Могут ли эмоции влиять на здоровье? Определённо да. Быть причиной — нет. Негативные эмоции активизируют симпатическую нервную систему, что, в свою очередь, приводит к повышению артериального давления, увеличению частоты пульса и спазму сосудов. Всем известны истории, когда на фоне, например, испуга или гнева у людей случались инфаркты и инсульты. Повторю: эмоция в этом случае не причина заболевания, а лишь провоцирующий фактор, триггер.
В отдельных случаях негативная эмоция, конечно, может стать и причиной заболевания. Например, если со злости ударить кулаком по стене, можно сломать руку. Вот вам вполне отчётливая причинно-следственная связь. Кстати, не надо забывать и о существовании обратной взаимосвязи. Нередко причиной негативных эмоций становятся хронические телесные страдания. Вспомните Бабу-ягу с костяной ногой — возможно, она была бы очень милой старушкой, если бы не хроническая боль в тазобедренном суставе…
«Все болезни от нервов» — это миф?
Это даже не миф, это просто старая студенческая шутка. Полная цитата звучит так: «Все болезни — от нервов, и только пять — от любви» (имеется в виду пять классических венерических болезней). Впрочем, хронический стресс — действительно доказанный фактор риска развития как минимум сердечно-сосудистых заболеваний. Несколько лет назад при помощи позитронно-эмиссионной томографии (высокоточного исследования, позволяющего изучать обменные процессы в различных тканях) учёные выявили механизмы, трансформирующие стресс в хроническое воспаление, которое, в свою очередь, служит ключевым механизмом развития атеросклероза.
— Однако повторяю снова и снова: стресс не причина болезней, а один из факторов риска, который работает лишь сообща с другими факторами, прежде всего генетическими.
Психосоматическое расстройства: каковы причины и механизмы их возникновения?
Психосоматические заболевания — это группа болезней, которые проявляются телесными страданиями (то есть симптомами заболеваний внутренних органов), но их основная причина всё же кроется в неполадках со стороны нервной системы. К ним относят целый спектр желудочно-кишечных расстройств (функциональная желудочная диспепсия и синдром раздражённого кишечника), фибромиалгию (специфический болевой синдром в проекции суставов), гипервентиляционный синдром (ощущение нехватки кислорода и потребность в частом дыхании) и много чего ещё.
То, как связаны между собой психические страдания и соматические симптомы, поясню на примере самой распространённой жалобы, с которой пациенты приходят к кардиологу — ощущения учащённого сердцебиения. Тахикардия (частый пульс) в норме возникает, когда надо отреагировать на внешний раздражитель, например убежать от опасности. В этой ситуации мышцам нужно больше крови, следовательно, сердце должно увеличить частоту сокращений. Но когда опасность проходит, пульс нормализуется. Пациент с невротическим расстройством внешне спокоен, за ним никто не гонится, ему никого не нужно догонять, но головной мозг даёт сигнал: «Ты в опасности, убегай!» В результате активируется симпатическая нервная система, повышается давление и учащается пульс. Пациент чувствует себя плохо… В этом случае лечить тахикардию как отдельный симптом по меньшей мере нелепо — надо лечить само невротическое заболевание, причём лечить таких пациентов должен не кардиолог, а психиатр или психотерапевт.
Что касается детской психосоматики, расскажу ещё одну историю. Недавно на приём пришла молодая женщина. Она выглядела очень встревоженной и всё время пыталась меня расспросить о здоровье своего мужа, хотя, по моим представлениям, её муж вполне мог сам прийти на приём. В разговоре выяснилось, что муж (много работающий и хорошо зарабатывающий человек) дома постоянно кричит на жену и ребёнка, при этом ещё успешно манипулирует своим повышенным давлением, но лечиться не хочет. В конце нашей встречи женщина спросила, нет ли у меня на примете хорошего невролога, специалиста по детским тикам… Стоит продолжать рассказ? По-моему, не надо быть доктором Хаусом, чтобы понять простую вещь: большинство преходящих неврологических и невротических симптомов у детей — это проблема с родителями.
Что такое «чикагская семёрка» и насколько актуальна такая классификация в наши дни?
Классификации психосоматических расстройств мне не очень нужны в повседневной работе, да и про «чикагскую семёрку» я впервые узнал благодаря этому вопросу. Прочитал и ужаснулся. Неужели в XXI веке кто-то всерьёз может рассматривать их как «болезни неотреагированных эмоций»! Перечислю эти семь заболеваний с указанием их истинных причин:
Болезнь Паркинсона возникает из-за стремления к контролю? Аденоиды у детей появляются, когда они чувствуют, что родители их не любят?
Приведённые примеры — плод неуёмного воображения диванных психологов. У обеих болезней есть гораздо более понятные причинные факторы, хотя и не до конца изученные. А вот психосоматические заболевания желудочно-кишечного тракта (функциональная диспепсия, синдром раздражённого кишечника) действительно характерны для людей мнительных, тревожных и неуверенных в себе. В древности даже существовала поговорка: любой невропат — колопат (colon — лат. «толстая кишка»).
Ипохондрия — это тоже психосоматика?
Строго говоря, «ипохондрическое расстройство» — это не психосоматика, это чистая «психика», то есть настоящее тревожное невротическое расстройство, в рамках которого пациент бесконечно ищет у себя соматические заболевания и цепляется к самым безобидным симптомам. Моя почта переполнена письмами от ипохондриков, которые, обнаружив у себя несколько десятков экстрасистол (внеочередных сокращений сердца), тут же интересуются, какова теперь у них вероятность внезапной смерти.
Как происходит диагностика психосоматических расстройств?
Пациенты с психосоматическими расстройствами могут посещать врачей любой специальности. У кого-то болезни проявляются немотивированной одышкой и сердцебиением, у кого-то тошнотой, рвотой и поносом, а у некоторых — болевыми синдромами.
— Главный диагностический критерий — обследование, зачастую неоднократное — не позволяет обнаружить никаких признаков органического заболевания. Именно этот факт должен навести на мысль о необходимости консультации с психиатром или психотерапевтом.
Основа диагностики — беседа с пациентом. Уже только на основании того, как пациент излагает жалобы, можно задуматься о наличии психосоматических расстройств. Если врач располагает достаточным временем для выяснения обстоятельств, связанных с началом или обострением заболевания, если найдёт аккуратные слова для выяснения психотравмирующих ситуаций, то картина болезни начнёт вырисовываться. Как я уже сказал, диссоциация между жалобами и отсутствием органической патологии — важный аргумент в пользу «психосоматики». Конечно, разумный объём дообследования всегда необходим, но он не должен быть избыточным.
Приведу в пример одно из классических психосоматических заболеваний — синдром раздражённого кишечника (СРК). В России считают, что для установки диагноза нужно обязательно сделать колоноскопию — непростое и недешёвое эндоскопическое обследование толстого кишечника. Во всём мире считают иначе. Если длительные симптомы кишечного дискомфорта (поносы или запоры, вздутие живота и так далее) не сопровождаются наличием так называемых «красных флагов» (снижение веса, кровь в кале, воспалительные изменения в анализах крови, поздний возраст начала болезни и наличие онкологических заболеваний у близких родственников), то мучить пациента такой непростой процедурой, как колоноскопия, смысла нет — диагноз СРК весьма вероятен.
Сколько лет проходит от обращения пациента с психосоматическим расстройством до постановки ему корректного диагноза? Бывает по-разному. Мне кажется, что если правильно построить общение с пациентом, то это совсем не сложно. Но мы этому хорошо обучены. Дело в том, что наш ныне покойный учитель, бывший директор клиники факультетской терапии Первого меда (ныне Сеченовский университет) профессор В. И. Маколкин большое внимание уделял изучению психосоматической патологии, в результате чего на базе клиники был фактически создан небольшой психосоматический центр. Сотрудники клиники довольно хорошо ориентируются в патологии такого рода, кроме того, нас поддерживает команда из нескольких психиатров.
Иногда случается, что от начала заболевания до получения профессиональной помощи проходят годы. Сложно сказать, с чем это связано. Скорее всего, с тем, что коллеги «не видят» психосоматику или же стесняются отправить пациентов к психиатру, опасаясь, что пациенты их неправильно поймут.
Как лечить психосоматику?
Всё зависит от ситуации; понятие «психосоматические расстройства» слишком широкое. В лёгких случаях специфическое лечение вообще не требуется, достаточно детальной беседы врача с пациентом и разъяснения сути происходящего. Дело в том, что порой пациента тревожат не столько сами симптомы, сколько неизвестность и подозрение на серьёзные органические заболевания. Если объяснить, что за «ощущением неполного вдоха» или «покалываниями в сердце» не стоят органические болезни сердца и лёгких, многих пациентов это вполне удовлетворит.
В отдельных случаях врач-интернист (терапевт, кардиолог, гастроэнтеролог и другие) самостоятельно может назначить психотропную терапию, если он умеет, конечно, это делать. Скажем, квалифицированный гастроэнтеролог вполне может и должен сам назначать антидепрессанты пациентам с функциональными заболеваниями желудочно-кишечного тракта, не прибегая к помощи психиатров. Зачем антидепрессанты гастроэнтерологическим пациентам? Они нужны для того, чтобы разорвать патологическую связь между сигналами в головном мозге и симптомами со стороны желудочно-кишечного тракта. Кстати, антидепрессанты давно уже перестали быть специфическими препаратами для лечения депрессии. Их с успехом применяют и в терапии некоторых болевых синдромов.
Если интернист чувствует, что пациенту нужна серьёзная комбинированная терапия, то лучше подключить к лечению психиатра, так как психофармакология довольно сложна и арсенал препаратов многообразен. Желательно консультироваться не просто с психиатром из районного диспансера, а со специалистом, который имеет опыт работы именно с психосоматическими пациентами.
Психотерапия (то есть лечение в разговорном жанре) может быть весьма полезна многим пациентам с психосоматическими расстройствами. Есть только два минуса: это дорого и долго. Противопоказание к психотерапии — симптомы «большого» психического заболевания (бредовые расстройства, галлюцинации), впрочем, это уже выходит за рамки темы «психосоматика».
А вот что пациенту точно не нужно — это видимость лечения с использованием пустышек: витаминов, «общеукрепляющих», «метаболических», «сосудистых» препаратов и так далее.
Могут ли психосоматические заболевания со временем трансформироваться в соматические патологии?
Маловероятно. Вернёмся в начало. Факторами риска они могут быть, причиной — нет. То есть гипервентиляционный синдром не превратится в астму, СРК не станет язвенным колитом, фибромиалгия не трансформируется в ревматоидный артрит. Важно только понимать, что с возрастом увеличивается риск настоящих соматических заболеваний. Нужно только не пропустить их начало.
Что такое психогигиена и чем она может помочь?
И последнее. Если чувствуете, что что-то в жизни идёт совсем не так и самостоятельно выкарабкаться не получается, не стесняйтесь обращаться к специалистам в области психиатрии и психотерапии. Современная психиатрия ушла далеко вперёд по сравнению с классическим представлением о ней в фильме «Полёт над гнездом кукушки».
Если вы хотите грамотно использовать все возможности современной медицины, а также не стать жертвой сомнительного лечения и избыточной диагностики, книги из курса «Академии доктора Родионова» — вам в помощь. Все авторы серии не только практикующие врачи и специалисты, но и наши постоянные эксперты (за что им огромное спасибо).
Инсульт: причины, признаки, диагностика, лечение
Инсульт – острое нарушение мозгового кровообращения (ОНМК), инфаркт мозга – это внезапно возникшее нарушение кровоснабжения участка головного мозга, повлекшее за собой снижение его функций. ОНМК входит в число цереброваскулярных заболеваний и в совокупности с прочими занимает 1-е место в структуре заболеваемости и смертности населения Земли [4].
Что такое инсульт
Имеется высокий риск смерти в первые несколько часов, а затем в период до 28 суток после сосудистой катастрофы. Ежегодная смертность от инсульта в РФ составляет 374 случая на 100000 [10]. В 2018 г. в остром периоде инсульта умерли 35% пациентов, к концу первого года этот показатель увеличивается на 15%, а в целом, в первые 5 лет летальность инсультов составляет 44% [11]. Смертность от инсультов составила 92,9 на 100000 населения, а больничная летальность – 19,1% [5].
Причины инсульта
Признаки начинающегося инсульта
Пациент подлежит госпитализации в неврологическое или нейрохирургическое отделение, где и будет осуществляться лечение инсульта. Чем быстрее пациент окажется в стационаре, тем более эффективна терапия.
Симптомы инсульта
Причинами смерти могут быть отек мозга, пневмония, сердечная недостаточность, повторный инсульт. В тяжелых случаях может развиться «синдром запертого человека»: пациент находится в сознании, но не может двигаться, глотать и говорить [3].
Последствия инсульта
Диагностика инсультов
Анализы при инсульте
Для подготовки к нейрохирургическому вмешательству дополнительно выполняют анализ крови на гепатиты В, С, сифилис, ВИЧ, определение группы крови и резус-фактора.
Лечение инсульта
Реабилитация при инсульте
Реабилитационный процесс продолжается в течение всего периода госпитализации. На втором этапе больных с серьезными нарушениями, не способных передвигаться самостоятельно, направляют в реабилитационные отделения или специализированные стационары. Тех, кто может ходить самостоятельно или с поддержкой, реабилитируют в амбулаторных центрах на базе поликлиник и санаториев.
Процесс реабилитации не должен прерываться, поэтому занятия необходимо продолжать и в домашних условиях. Конечно, на дому отсутствуют высокотехнологичные роботизированные комплексы, физиотерапевтическая аппаратура, но возможны занятия ЛФК, массаж, работа с психологом, логопедом и эрготерапевтом. Для этого используют телемедицинские технологии, организуют посещения специалистов реабилитационного профиля.
В индивидуальную программу реабилитации входят не только направление на восстановительное лечение, но и технические средства реабилитации. Однако обычно родственникам также приходится прилагать значительные физические и финансовые ресурсы для достижения наилучшего эффекта [7].
Хронические заболевания пищеварительной системы
Хронические заболевания пищеварительной системы
Лечение хронических заболеваний пищеварительной системы
Большое количество населения (более 85% взрослого и 60% детского) страдает заболеваниями пищеварительной системы. Поражения этой системы может быть обусловлено проблемами нервной, дыхательной систем и костно-мышечными изменениями.
Заболевания пищеварительной системы может приводить к таким заболеваниям как: аллергии, хронические боли в спине, головные боли, боли в верхних конечностях, нарушение поведения детей и задержка психомоторного развития и даже бесплодия… И это не полный список заболеваний которые связаны с проблемами пищеварительной системы.
Ключевым моментом в диагностике (а в последствии и лечении) может стать определение состояния дыхательной мышцы (торако-люмбальная диафрагма).
Спазм торако-люмбальной диафрагмы – это очень частое нарушение, которое возникает у человека. Диафрагма функционально тесно связана с прилежащими к ней внутренними органами как в грудной, так и в брюшной полости. К диафрагме прикрепляются 6 важных органов – перикард с сердцем, легкие, печень, желудок, толстая кишка и 12-типерстная кишка.
Диафрагма состоит из мышечных волокон, прикрепляющихся к ребрам и соединительно-тканных волокон, которые располагаются в центре. Диафрагма дополнительными образованиями в виде 2-х ножек прикрепляется и к позвоночнику на уровне 3-го поясничного позвонка.
Когда диафрагма сокращается некоординировано, то функциональные связи между органами нарушаются, что приводя к формированию, как механических изменений, так и биохимических процессов, которые проявляются в определенной клинической картине.
При выполнении акта дыхания все структуры должны работают взаимосвязано и в комплексе, потому что в каждом движении вдох-выдох участвуют все структуры тела. При вдохе происходит нижнее, боковое и переднее смещение брюшных органов и растяжение легких. Во время выдоха происходит верхнее, медиальное смещение органов и внутреннее вращение грудной клетки.
Клиника нарушений (заболеваний) при этом очень многообразна. И поэтому требуется достаточно много времени для диагностики и дифференциальной диагностики причин её вызвавших. Заболевания пищеварительной системы оказывают серьезное влияние на всю физиологию в организме человека. При нарушениях в пищеварительной системе любая другая система подвержена более напряженной работе.
Клинические проявления дисфункции органов, фиксирующихся к диафрагме
| Название органа | Ассоциированная гипотоничная мышца | Компенсаторно укороченная мышца | Клиника |
|---|---|---|---|
| Печень | Большая грудная грудинная порция | Малая грудная | Онемение в руках, преимущественно с 1 до 3 часов ночи |
| Желудок | Большая грудная ключичная порция | Надостная | Боли в надплечье после еды |
| Кишечник с одной стороны | Квадратная мышца поясницы с одноименной стороны | Квадратная мышца поясницы с противоположной стороны | Боль в поясничном отделе позвоночника, в области крестца с 5 до 7 утра |
| Кишечник с двух сторон | Квадратная мышца поясницы с двух сторон | Пояснично-подвздошная | Боль в паховой области |
| Легкие | Дельтовидная | Верхняя порция трапециевидной | Боль в надплечье, в шейном отделе позвоночника |
| Перикард | Подлопаточная | Ромбовидные | Боль в межлопаточной области |
Прикладная кинезиология — ключ к лечению хронических заболеваний пищеварительной системы
Однако, использование такого диагностического метода, как мануальное мышечное тестирование, помогает выявить первопричину поражения диафрагмы и пищеварительной системы и устранить ее.
Этот метод был описан американским врачом Джорджем Гутхардом в середине прошлого века. Д. Гутхард изучал изменения мышечной силы при самых различных воздействиях и разработал систему диагностики, в дальнейшем получившим название «прикладная кинезиология».
Прикладная кинезиология интегрировала в себя все лучшее из таких методов лечения как: мануальная терапия, остеопатия, гомеопатия, нутрициология, психотерапия. Все знания из этих методов используются в мануальном мышечном тестировании. Кинезиолог способен с помощью мануального мышечного теста провести диагностику и определить, что стало причиной заболевания.
Диагностика в прикладной кинезиологии основывается на принципах иерархии нервного контроля в организме человека. Это позволяет рассматривать мышечный тест как ответную реакцию нервной системы на раздражитель (механический, химический, психологический). Такая реакция помогает в диагностике и выборе лечения.
Именно по этому, врач, владеющий методом прикладной кинезиологии, способен на глубоком уровне разобраться в том, почему одна и та же симптоматика болезни у различных пациентов, может быть вызвана разными причинами. Проанализировав и проверив мышечным тестом, врач-кинезиолог может правильно назначить адекватный метод лечения и провести полную коррекцию.
Для лечения заболеваний органов пищеварительной системы можно использовать самые различные терапевтические подходы. Наиболее эффективными методами терапии должны быть – изменение образа питания и стиля жизни, использование нутриентов, травяных экстрактов (при необходимости можно использовать фармацевтические препараты), изменение функционального состояния нервной системы при помощи мануальных висцеральных техник, а также правильно подобранная кинезитерапия (леченые физические упражнения для мышц тела и диафрагмы).