что такое безалкогольное ожирение печени
Что такое жировой гепатоз, неалкогольная жировая болезнь печени (НАЖБП)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, врача общей практики со стажем в 14 лет.
Определение болезни. Причины заболевания
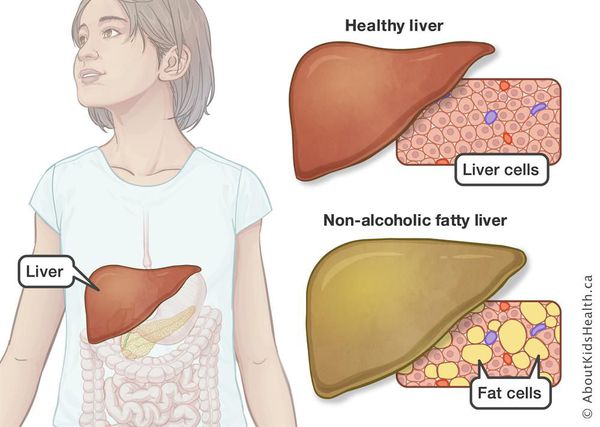
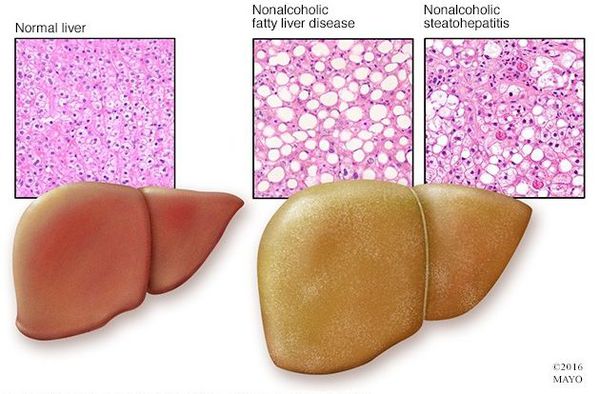
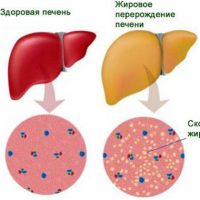
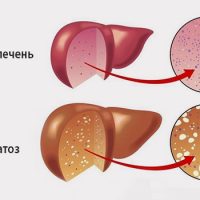
Неалкогольная жировая болезнь печени / НАЖБП (стеатоз печении или жировой гепатоз, неалкогольный стеатогепатит) — это неинфекционное структурное заболевание печени, характеризующееся изменением ткани паренхимы печени вследствие заполнения клеток печени (гепатоцитов) жиром (стеатоз печени), которое развивается из-за нарушения структуры мембран гепатоцитов, замедления и нарушения обменных и окислительных процессов внутри клетки печени.
Все эти изменения неуклонно приводят к:
Метаболический синдром — широко распространённое состояние, характеризующееся снижением биологического действия инсулина (инсулинорезистентность), нарушением углеводного обмена (сахарный диабет II типа), ожирением центрального типа с дисбалансом фракций жира (липопротеинов плазмы и триглицеридов) и артериальной гипертензией. [2] [3] [4]
В большинстве случаев НАЖБП развивается после 30 лет. [7]
Факторами риска данного заболевания являются:
Основными причинам развития НАЖБП являются: [11]
При наличии гипертонической болезни, ожирения, сахарного диабета, регулярном приёме лекарств или в случае присутствия двух состояний из вышеперечисленных вероятность наличия НАЖБП достигает 90 %. [3]
Симптомы жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
У большинства больных данное заболевание на ранних стадиях протекает бессимптомно — в этом и заключается большая опасность.
У 50-75% больных могут появляться симптомы общей (хронической) усталости, снижение работоспособности, недомогание, слабость, тяжесть в области правого подреберья, набор веса, длительное повышение температуры тела без всякой причины, красные точки на коже в области груди и живота. Печень часто увеличена. Возникают расстройства пищеварения, повышенное газообразование, кожный зуд, редко — желтуха, «печёночные знаки».
Часто НАЖБП сопутствуют заболевания желчного пузыря: хронический холецистит, желчнокаменная болезнь. Реже, в запущенных случаях, возникают признаки портальной гипертензии: увеличение селезёнки, варикозное расширение вен пищевода и асцит (скопление жидкости в брюшной полости). Как правило, данные симптомы наблюдаются на стадии цирроза печени. [7]
Патогенез жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
К накоплению холестерина, а именно липидов (жироподобных органических соединений) в печени, приводят, прежде всего, следующие факторы:
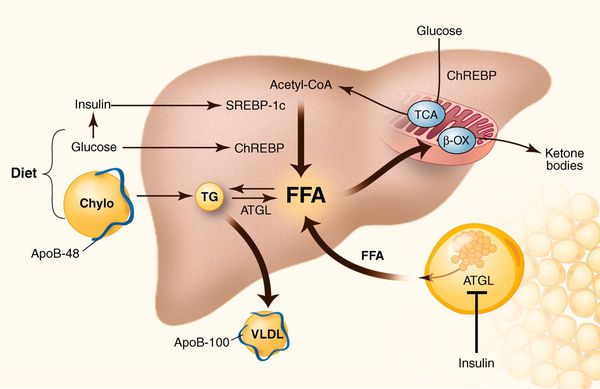
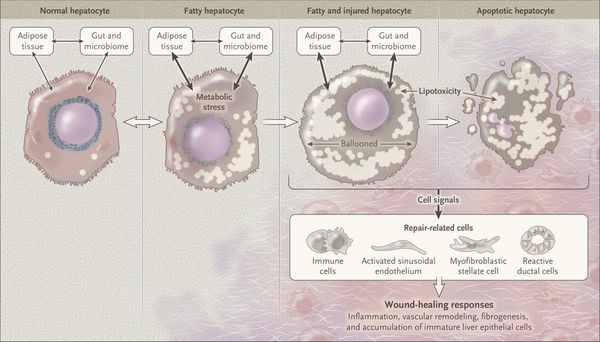
У пациентов с ожирением в ткани печени повышенно содержание свободных жирных кислот, что и может быть причиной нарушения функций печени, так как жирные кислоты химически активны и могут привести к повреждению биологических мембран гепатоцитов, образуя в них ворота для поступления в клетку эндогенного жира, в частности липидов (преимущественно низкой и очень низкой плотности), а транспортом является сложный эфир — триглицерид. [2]
Таким образом, гепатоциты заполняться жиром, и клетка становиться функционально неактивной, раздувается и увеличивается в размерах. При поражении более миллиона клеток макроскопически печень увеличивается в размерах, в участках жировой инфильтрации ткань печени становиться плотнее, и данные участки печени не выполняют своих функций либо выполняют их с существенными дефектами.
Перекисное окисление липидов в печени приводит к синтезу токсичных промежуточных продуктов, которые могут запускать процесс апоптоза (запрограммированной гибели) клетки, что может вызывать воспалительные процессы в печени и сформировать фиброз. [2]
Также важное патогенетическое значение в формировании НАЖБП имеет индукция цитохрома P-450 2E1 (CYP2E1), который может индуцироваться как кетонами, так и диетой с высоким содержанием жиров и низким содержанием углеводов. [7] CYP2E1 генерирует токсические свободные радикалы, приводящие к повреждению печени и последующему фиброзу.
Продукты перекисного окисления липидов, некрозы гепатоцитов, ФНО и ИЛ-6 активируют стеллатные (Ito) клетки, вызывающие повреждение гепатоцитов и формирование фиброзных изменений.
Классификация и стадии развития жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
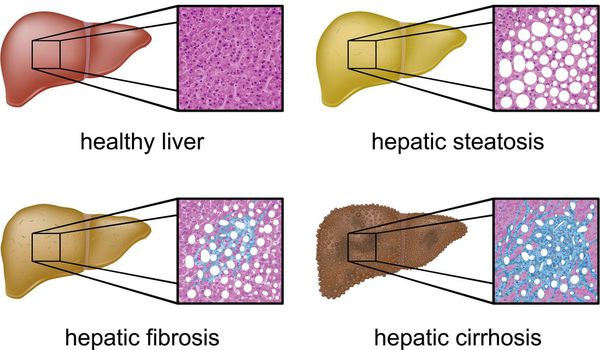
В настоящий момент общепринятой классификации НАЖБП не существует, однако ряд авторов выделяет стадии течения заболевания и степени неалкогольного стеатогепатита (НАСГ).
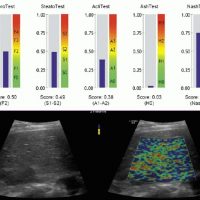
Оценка стеатоза печени и гистологической активности НАЖБП по системе E.M. Brunt: [9] [10] [11]
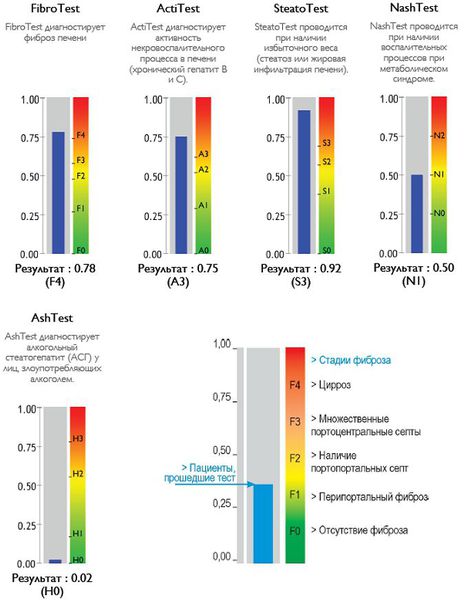
Также можно условно разделить степени стеатоза, фиброза и некроза по результату теста ФиброМакс — степени выраженности жировой инфильтрации:
Осложнения жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
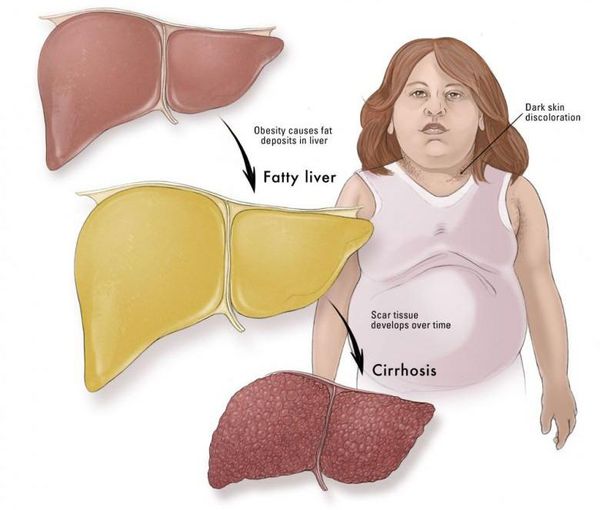
Наиболее частые осложнения НАЖБП — это гепатит, замещение нормальной паренхиматозной ткани печени фиброзной — функционально нерабочей тканью с формированием в конечном итоге цирроза печени.
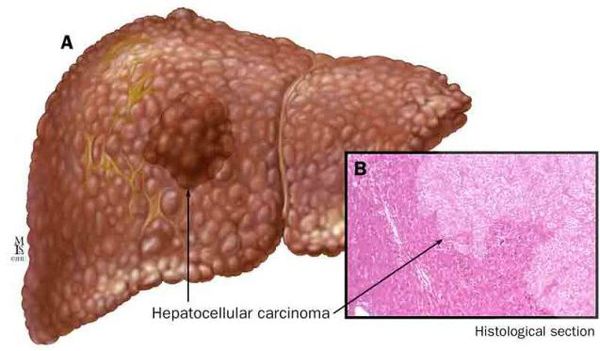
К более редкому осложнению, но всё же встречающемуся, можно отнести рак печени — гепатоцеллюлярную карциному. [9] Чаще всего она встречается на этапе цирроза печени и, как правило, ассоциируется с вирусными гепатитами.
Диагностика жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В диагностике НАЖБП используются лабораторные и инструментальные методы исследования.
В первую очередь оценивается состояние печени на предмет воспалительных изменений, инфекционных, аутоиммунных и генетических заболеваний (в том числе болезней накопления) с помощью общеклинических, биохимических и специальных тестов. [7]
Далее проводится оценка выполняемых печенью функций (метаболическая/обменная, пищеварительная, детоксикационная) по способности выработки определённых белков, характеристикам жиров и углеводов. Детоксикационная функция печени оценивается преимущественно при помощи С13-метацетинового теста и некоторых биохимических тестов.
С помощью эластометрии исследуется эластичность мягких тканей. Злокачественные опухоли отличаются от доброкачетсвенных повышенной плотностью, неэластичностью, они с трудом поддаются компрессии. На мониторе FibroScan более плотные ткани окрашены в голубой и синий цвет, жировая ткань — жёлто-красный, а соединительная ткань — зелёный. Высокая специфичность метода позволяет избежать необоснованных биопсий.
После проведённой диагностики, устанавливается окончательный диагноз и проводится соответствующее лечение.
Лечение жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
С учётом механизма развития заболевания разработаны схемы курсового лечения НАЖБП, направленные на восстановление структуры клеточных мембран, обменных и окислительных процессов внутри клеток печени на молекулярном уровне, очистку печени от внутриклеточного и висцерального жира, который затрудняет её работу.
В процессе лечения производится:
После лечения наступает заметное улучшение дезинтоксикационной (защитной), пищеварительной и метаболической функции печени, пациенты теряют в весе, улучшается общее самочувствие, повышается умственная и физическая работоспособность.
Курсовые программы лечения занимают от трёх до шести месяцев и подбираются в зависимости от степени выраженности метаболических нарушений. К ним относятся:
Программы включают в себя предварительное обследование, постановку диагноза и медикаментозное лечение, которое состоит из двух этапов:
Прогноз. Профилактика
На ранних стадиях заболевания прогноз благоприятный.
Профилактика НАЖБП предполагает правильное питание, активный образ жизни и регулярную календарную диспансеризацию.
К правильному питанию можно отнести включение в свой рацион питания омега-3 полиненасыщенных жирных кислот, коротких углеводов, ограничение потребления приправ, очень жирной и жаренной пищи. Разнообразие рациона питания также является ключевым моментом полноценного питания. Показано потребление продуктов, богатых растительной клетчаткой.
Для активного образа жизни достаточно ходить пешком от 8 000 до 15 000 шагов в сутки и уделять три часа в неделю физическим упражнениям.
В отношении календарной диспансеризации следует ежегодно выполнять УЗИ органов брюшной полости и оценивать уровень своих печёночных ферментов (АЛТ, АСТ, общий билирубин), особенно при приёме каких-либо лекарственных препаратов на постоянной основе.
Неалкогольная жировая болезнь печени (НАЖБП)
Термин «неалкогольная жировая болезнь печени» впервые сформулировал в 1980 году J.Ludwig et al., который изучал характер изменений в печени больных ожирением и сахарным диабетом 2 типа. У этих больных не было в анамнезе указаний на прием алкоголя в токсических для печени дозах и вирусных поражений печени, но при морфологическом исследовании были выявлены признаки патологического накопления жира внутри – и внеклеточно — в клетках печени (гепатоцитах).
Часто пациенты проходят ультразвуковое исследование органов брюшной полости и в заключении у них выявляются диффузные изменения печени, которые специалисты ультразвуковой диагностики называют или стеатоз, или жировая дистрофия печени, или гепатоз, но правильнее их называть неалкогольная жировая болезнь печени (НАЖБП). Так, что же все-таки это такое, и должны ли встревоженные пациенты идти к врачу?
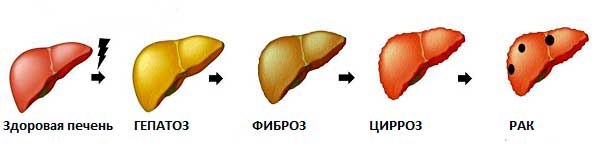
Следует отметить, что стеатоз (накопление жира) — это первый признак поражения печени, какая бы причина не была установлена в дальнейшем. Стеатоз является обратимым процессом. Поэтому пройти обследование у врача, установить причину, получить рекомендации и не допускать прогрессирования болезни печени (НАЖБП – НАСГ (неалкогольный стеатогепатит) — НАСГ с фиброзом – цирроз) необходимо.
В России впервые была проведена статистическая оценка распространенности НАЖБП в 2007 году и показала, что она составляет 26.1% населения.
Причины возникновения заболевания
НАЖБП может выступать:
На неё оказывают токсическое воздействие:
В течение НАЖБП имеют большое значение состояние образование и выделение желчи печенью, т. к. с ней снижаются триглицериды из клеток печени. Причиной прогрессирования заболевания может быть состояние микрофлоры в кишечном тракте и возникновение эндотоксинов, которые нарушают кишечно-печеночную циркуляцию и нарушают, прежде всего, детоксикационную функцию печени и вызывают воспалительный процесс — неалкогольный стеатогепатит.
Клинические проявления НАЖБП
Неалкогольная жировая болезнь печени характеризуется бессимптомным течением, отсутствием жалоб со стороны печени у человека.
Выявление изменений печени обычно связано с обращениями пациентов за врачебной помощью по поводу других причин. Обычно – повышение сахара, артериальная гипертония, ожирение, проявления ишемической болезни и др. и реже — по поводу дискомфорта и тяжести в правом подреберье.
Могут наблюдаться диспепсические явления – отрыжка, тошнота, вздутие живота, неустойчивый стул и др.
Иногда наблюдаются неспецифические симптомы — повышенная утомляемость, слабость, ноющая боль в области правого подреберья без четкой связи с приемом пищи.
НАЖБП является диагнозом исключения прежде всего злоупотребления алкоголем и вирусных гепатитов В, С, Д, ТТV. И хотя мы говорим о бессимптомном течении болезни, опыт показывает, что 30% пациентов имеют жалобы, около 50% — увеличение печени и некоторое ее уплотнение.
Неалкогольная жировая болезнь печени. Диагностика
Анамнез: исключить злоупотребление алкоголем, инфекционную природу поражения печени. Проанализировать образ жизни человека- переедание, несбалансированное питание, недостаток физической активности, экологические факторы, прием лекарств.
Лабораторные исследования
Печеночные пробы: АЛТ и АСТ, гамма-ГГТ, ЩФ, билирубин, холестерин и фракции, альбумин, протромбиновый индекс, сахар крови, мочевая кислота, уровень инсулина.
Наличие трех признаков ультразвукового исследования при отсутствии данных употребления алкогольных напитков и исключения других хронических заболеваний печени позволяет точно верифицировать НАЖБП.
Эластометрия
При прогрессировании НАЖБП важна информация о уровне фиброза (замещении клеток печени соединительной тканью), которую возможно получить при Эластометрии, которая неивазивным способом позволяет установить наличие или отсутствие фиброза в печени. Этот метод практически заменяет ранее проводившуюся биопсию печени.
Лечение НАЖБП
Лечение основывается на устранении причин и факторов риска возникновения заболевания и предупреждении прогрессирования процесса в печени, лечении заболеваний, вызывающих жировой гепатоз. Лечение включает в себя коррекцию образа жизни и использования фармакологических средств.
Питание и коррекция образа жизни

Рекомендуется снизить употребление углеводов, ограничить, но не исключать полностью животные и растительные жиры, потреблять достаточное количество овощей, фруктов для обогащения пищи витаминами и пищевыми волокнами, клетчаткой, липотропными веществами, содержащимися в твороге и кашах, бобовые, яйца, орехи и семена, морскую рыбу, сою и др. продукты.
Предупреждение! Если быстро снижать массу тела, то это приводит к ухудшению течения заболевания.
При начальных стадиях НАЖБП при нормальных показателях печеночных проб достаточно соблюдение ограничений в питании углеводов, жиров, отказ от алкоголя и консервированной пищи, некоторых медикаментов, контроль за массой тела, состоянием обмена углеводов, холестерина, мочевой кислоты. Обязательны физические нагрузки!
Медикаментозное лечение
Медикаментозное лечение назначается со стадии стеатогепатита (НАСГ), и применяются препараты различных фармакологических групп. Лечение осуществляется врачом с учетом индивидуального подбора препаратов, длительности и дозирования их. Наблюдение за такими больными производится 1 раз в 3-6 месяцев.
В течение года возможно провести 2-3 курса.
Назначение липотропных средств при жировой болезни печени, особенно препаратов эссенциальных фосфолипидов и содержащих желчные кислоты, может являться «терапией прикрытия» побочных эффектов коррекции метаболических нарушений в организме, а также токсического воздействия на печень лекарственных препаратов.
Неалкогольная жировая болезнь печени. Прогноз
Наблюдение за пациентами проводится разными специалистами в соответствии с имеющимися у человека болезнями (терапевт, кардиолог, эндокринолог, гастроэнтеролог) с обязательным контролем печеночных проб. Важной частью наблюдения являются лечебно-профилактические мероприятия тех заболеваний, которые вызывают НАЖБП – контроль питания, физических нагрузок, назначение курсов липотропных средств.
Прогноз заболевания зависит от своевременного устранения причинного фактора и лечения основных метаболических болезней.
Неалкогольная жировая болезнь печени: лечение с позиций доказательной медицины

Представлены подходы к лечению пациентов с неалкогольной жировой болезнью печени с позиций доказательной медицины и современных рекомендаций Европейской ассоциации по изучению заболеваний печени, Европейской ассоциации по изучению диабета, Европейской асс
We represented approaches to treatment of patients with non-alcohol fat hepatic disease from the point of view of evidence-based medicine and modern recommendations of the European Association on Study of Liver Disease, the European Association on Study of Diabetes, European Association on Study of Obesity (EASL–EASD–EASO) (2016), as well as the Russian Association on Study of Liver, and Russian Gastroenterologic Association (2016). Promising directions of pharmacotherapy of non-alcohol fat hepatic disease were analysed.
Неалкогольная жировая болезнь печени (НАЖБП) — одно из наиболее распространенных хронических заболеваний печени в мире. Данная нозологическая группа объединяет в себя спектр патологических состояний, включая жировой стеатоз (гепатоз), который в большинстве случаев имеет доброкачественное течение, а также неалкогольный стеатогепатит (НАСГ), характеризующийся потенциалом к прогрессированию в цирроз печени и гепатоцеллюлярную карциному [1].
Согласно последнему метаанализу мировая распространенность НАЖБП составляет 25,24% (95% ДИ: 22,10–28,65) [2]. Недавние исследования, проведенные в США, демонстрируют, что НАЖБП страдают от 20% до 46% асимптоматичных пациентов [3, 4]. В Европе НАЖБП выявляется у 20–30% лиц [5]. Популяционные когортные исследования в странах Азии также выявили высокую распространенность НАЖБП среди населения этого региона, варьирующую от 12% до 27,3% [6–9]. Распространенность НАЖБП среди детей и подростков также неуклонно растет в силу увеличения количества детей, страдающих ожирением. В настоящий момент распространенность НАЖБП у детей достигла 10%, включая 17% у подростков и 40–70% у детей с ожирением [10]. Общемировые тенденции характерны и для Российской Федерации. Так, прирост частоты НАЖБП в период с 2007 по 2014 г. составил более 10% (2007 г. — 27%, 2014 г. — 37,1%). Максимальная распространенность стеатоза отмечена в возрастной группе 70–80 лет (34,26%), НАСГ — у пациентов 50–59 лет (10,95%) [11].
С учетом того, что НАЖБП сопряжена с целым рядом метаболических нарушений, современная терапия должна быть комплексной, направленной на коррекцию всех звеньев, вовлеченных в патологический процесс. Тем не менее, на настоящий момент оптимальная терапия НАЖБП до сих пор не разработана. Большинство клинических исследований, завершенных к настоящему времени, оценивающих эффективность различных лечебных протоколов, к сожалению, имеют небольшую выборку пациентов, гетерогенные критерии включения и конечные точки, что затрудняет их сравнительный анализ и последующую систематизацию.
Диетотерапия и модификация образа жизни
Согласно современным рекомендациям диетотерапия и коррекция образа жизни являются базисной лечебной тактикой для пациентов с НАЖБП. Во многих исследованиях доказана способность гипокалорийной диеты и физических упражнений уменьшать выраженность стеатоза и процессов некровоспаления при НАЖБП [1].
У пациентов с избыточной массой тела или ожирением снижение массы тела на 7–10% является облигатным условием для клинически значимого регресса некровоспалительных изменений в печени. Предпочтительно снижение калоража пищи на 500–1000 ккал для достижения динамики снижения веса в 0,5–1 кг/нед [12]. Пациентам с НАЖБП подходит средиземноморский тип питания: потребление большого количества фруктов (с учетом их калорийности), овощей, рыбы, ограничение потребления жирного «красного» мяса. Учитывая негативную роль фруктозы и насыщенных жиров рекомендуется ограничение их потребления у пациентов с НАЖБП [13].
Пациентам с НАЖБП необходимо увеличение физической активности. Показаны умеренные аэробные нагрузки длительностью 150–200 минут в неделю (ходьба в среднем темпе, плавание, езда на велосипеде). Регулярная физическая активность позволяет добиться редукции висцерального ожирения, уменьшения уровня триглицеридов и концентрации свободных жирных кислот в плазме крови, а также уменьшения инсулинорезистентности [14, 15]. Помимо аэробных, силовые тренировки также успешно позволяют добиться регресса массы тела и улучшения гистологической картины печени [15, 16].
Наилучший эффект при терапии НАЖБП достигается при комбинировании гипокалорийной диеты с физическими упражнениями. Согласно результатам небольшого рандомизированного исследования, включившего в себя 31 пациента с НАСГ, при соблюдении в течение 4 недель гипокалорийной диеты, систематических аэробных физических упражнениях (тренировки 3 раза в неделю, длительностью 45–60 минут каждая) у пациентов через год было выявлено значительное улучшение гистологической картины, а также снижение степени висцерального ожирения (на 12%), уменьшение уровня триглицеридов в печени (на 21%) и свободных жирных кислот в плазме крови [17].
Актуальность включения в диетотерапию пациентов с НАЖБП омега-3 полиненасыщенных жирных кислот (ПНЖК) остается дискутабельной. На сегодняшний день еще не проведено проспективных работ в этом направлении, однако метаанализ 9 ретроспективных исследований (335 пациентов) показал, что добавление в рацион омега-3 ПНЖК способствует регрессии стеатоза печени, хотя гистологически подтвержденных данных к настоящему моменту получено не было [18]. Тем не менее, в другом метаанализе, включившем 11 РКИ (39 044 пациента), было продемонстрировано, что включение омега-3 ПНЖК в рацион приводит к снижению общей смертности, в том числе и от неблагоприятных сердечно-сосудистых событий [19]. Таким образом, в условиях отсутствия идеальной терапии включение в рацион омега-3 ПНЖК представляется значимым в рамках диетотерапии пациентов с НАЖБП.
В крупных ретроспективных исследованиях было показано, что регулярное употребление кофе ведет к снижению риска развития фиброза печени у лиц с алкогольной болезнью печени и хроническим гепатитом С [20, 21]. Недавнее проспективное кросс-секционное исследование свидетельствует об аналогичном положительном эффекте у пациентов с НАЖБП [22]. Более того, в последнем метаанализе было показано, что риск развития НАЖБП значительно ниже у лиц, регулярно употребляющих кофе (ОШ 0,71; 95% ДИ, 0,60–0,85) [23]. При употреблении других кофеинсодержащих продуктов и декофеинизированного кофе подобных закономерностей обнаружено не было.
Фармакотерапия
В настоящее время ни один из исследованных при НАЖБП лекарственных препаратов не показал достаточной эффективности и/или безопасности, что объясняет отсутствие каких-либо лекарственных средств в международных рекомендациях. Применяемые на сегодняшний день препараты в рамках терапии НАЖБП чаще всего назначаются с целью снижения массы тела, редукции инсулинорезистентности и уменьшения степени повреждения печени.
Согласно рекомендациям Европейской ассоциации по изучению заболеваний печени (European Association for the Study of the Liver, EASL), Европейской ассоциации по изучению диабета (European Association for the Study of Diabetes, EASD), Европейской ассоциации по изучению ожирения (European Association for the Study of Obesity, EASO), фармакотерапия должна назначаться пациентам с НАСГ, особенно лицам с выраженным фиброзом печени (≥ F2). Пациентам с менее выраженной формой НАЖБП, однако с наличием маркеров, способствующих прогрессии заболевания (сахарный диабет, метаболический синдром, устойчивое повышение АЛТ), также может потребоваться назначение фармакотерапии [12].
Препараты, снижающие массу тела
Препараты с антиоксидантной активностью
Одним из звеньев патогенеза НАЖБП является оксидативный стресс и перекисное окисление липидов. В связи с этим логичным представляется назначение пациентам препаратов с антиоксидантной активностью. Наиболее изученными в рамках терапии НАЖБП являются витамины Е и С.
Однако проведенные к настоящему времени РКИ в этом направлении продемонстрировали достаточно гетерогенные результаты. Терапия витамином Е (800–1000 мг/сутки) приводит к положительной динамике печеночных трансаминаз, однако совершенно не влияет на гистологическую картину [26]. В небольших пилотных исследованиях была показана эффективность комбинированной терапии витамином Е и витамином С в регрессе фиброза печени. Однако крупное РКИ не продемонстрировало регресса фиброза печени, несмотря на достигнутое улучшение гистологической картины: снижение стеатоза, регрессии баллонной дегенерации гепатоцитов и признаков воспаления по сравнению с группой плацебо [27]. Однако следует отметить, что длительное применение витамина Е в высоких терапевтических дозах сопряжено с повышением риска развития геморрагического инсульта, рака простаты и общей летальности в популяции [28–30]. По мнению ряда специалистов, с учетом риска развития потенциальных побочных эффектов не целесообразно широкое назначение витамина Е пациентам с НАЖБП.
Препараты, направленные на коррекцию инсулинорезистентности
Прямая взаимосвязь между гиперинсулинемией и развитием НАЖБП обуславливает целесообразность использования ряда гипогликемических средств, влияющих на инсулинорезистентность: бигуанидов (метформин) и тиазолидиндионов (пиоглитазон). Все вышеперечисленные классы препаратов в ряде клинических исследований оправдали свое назначение в комплексной терапии НАЖБП. Однако, безусловно, каждая группа лекарственных средств имеет как свои положительные, так и отрицательные стороны.
В пилотных исследованиях было показано, что метформин снижает инсулинорезистентность, выраженность стеатоза печени и гепатомегалию у пациентов с НАЖБП. Однако отдаленные результаты терапии метформином при НАСГ оказались неудовлетворительными в отношении воспалительных и фибротических изменений в печени и в настоящее время применение этого препарата в рамках лечения НАЖБП не рассматривается [31, 32]. Тем не менее применение этого препарата оправдано у пациентов с сахарным диабетом (СД) 2-го типа, который в 50% случаев выявляется у пациентов с НАЖБП. Более того, в метаанализе было показано, что применение метформина у пациентов с СД ассоциировано со статистически значимой регрессией риска развития гепатоцеллюлярной карциномы (ОШ 0,38; 95% ДИ: 24–0,59, p 40 кг/м2). В рамках лечения НАЖБП применение бариатрических хирургических вмешательств положительно влияет на морфоструктурные компоненты заболевания, приводя к регрессу гистологических признаков НАСГ у 85% пациентов и фиброза печени у 34% [68].
Трансплантация печени
Согласно прогнозам, к 2020 г. НАЖБП будет занимать первое место в структуре причинных факторов развития цирроза печени, опередив вирусный гепатит С и алкогольную болезнь печени [69]. Соответственно, эти лица будут кандидатами для проведения трансплантации печени. С учетом коморбидного фона у пациентов с НАЖБП уровень смертности в первый месяц после операции значительно превышает данный показатель при циррозах печени другой этиологии. Более того, у лиц с циррозом печени в исходе НАЖБП отмечается повышенный риск других осложнений трансплантации печени, таких как сепсис, отторжение трансплантата и развитие патологии со стороны сердечно-сосудистой системы [70].
В 2014 г. был проведен большой систематический обзор и метаанализ результатов и исходов трансплантации печени при НАСГ, в котором было продемонстрировано, что у пациентов с НАСГ достаточно высокий риск развития осложнений со стороны сердечно-сосудистой системы (ОШ 1,65; 95% ДИ 1,01–2,70; p = 0,05) и сепсиса (ОШ 1,71; 95% ДИ 1,17–2,50; p = 0,006). Напротив, риск отторжения трансплантата у таких пациентов по сравнению с группой пациентов без НАСГ минимален (ОШ 0,21; 95% ДИ 0,05–0,89; p = 0,03) [71]. Следует отметить, что на приживаемость трансплантата влияет степень стеатоза печени донора. Установлено, что степень стеатоза должна составлять
ФГБОУ ВО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва