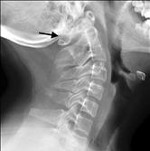
что такое атланта в медицине
Что такое атланта в медицине
Согласно греческой мифологии, Зевс приговорил титана Атланта держать небесный свод за поражение в битве против олимпийских богов. Поэтому первый шейный позвонок, удерживающий череп, носит это имя и имеет ассоциируемое с ним значение.
Первый шейный позвонок, атлант, полностью отличается от всех других позвонков; он имеет форму кольца без тела и остистого отростка. Атлант состоит из двух плотных, трубчатых боковых масс, соединенных по окружности с короткой передней дугой и с более длинной задней дугой. Боковые массы — трубчато-губчатые костные утолщения, препятствующие осевому движению С1 и С2 между собой. Боковые массы имеют форму трапеции, расширенные латерально и суженные к центру.
Высота боковых масс в середине составляет 8,81 ± 1,46 мм, а в латеральном сегменте — 18,81 ± 2,33 мм. Сагиттальный (передне-задний) размер боковых масс— 19,73 ± 1,71 мм. Обе дуги выпуклые кнаружи, каждая с утолщенным бугорком по срединной линии. Более короткая передняя дута немного выше и тоньше, чем задняя дуга. Высота передней дуги составляет 15,4 ±3,2 мм, толщина — 6,4 ± 1,0 мм. Высота более длинной задней дуги — 10,0±1,8 мм, толщина — 8,0 ± 2,1 мм.
Кольцо атланта имеет слегка овальную форму с внутренним передне-задним размером в 31,7 ±2,2 мм и поперечным размером в 32,2 ±2,3 мм. Позвоночная артерия лежит в костной борозде позвоночной артерии, идущей от края боковых масс по верхней поверхности задней дуги. Длина борозды составляет 14,5 ±2,1 мм; она заканчивается в 8-13 мм от срединного бугорка задней дуги. Длина части позвоночной артерии, идущей вне борозды—16,6 мм (от 13 до 19 мм).
Диаметр артерии здесь составляет 3,9 мм (от 2,3 до 5,9 мм); в 42,9% случаев левая позвоночная артерия больше правой, а в 21,4% случаев они равны. Рекомендуется не обнажать заднюю дугу более чем на 1-1,5 см от срединной линии.
Верхние поверхности боковых масс вогнуты, чтобы выпуклые затылочные мыщелки совпали с этой чашеобразной поверхностью. Нижняя грань боковых масс представляет собой достаточно плоскую, круглую поверхность, которая заостряется книзу и уплощается к середине. На сагиттальном разрезе как соединение затылочной кости с атлантом, так и соединение атланта со вторым шейным позвонком немного наклонены вниз спереди назад.
На фронтальном разрезе, от середины к периферии, трапециевидная форма боковых масс образует восходящий наклон соединения затылочной кости с атлантом, с поверхностью затылочных мыщелков, смотрящей наружу, и с верхней суставной поверхностью атланта, смотрящей внутрь. В противовес, соединение первого и второго шейных позвонков наклонено вниз, с нижней суставной поверхностью боковых масс атланта, повернутых кнутри.
Сразу за передней дугой атланта расположен зуб — отросток, выступающий вверх из тела второго шейного позвонка. Позади зуба проходит толстая поперченная связка атланта, которая крепится к маленькому костному бугорку на медиальном крае каждой боковой массы. Поперечная связка атланта — это часть крестообразной связки, которая укрепляет соединение первого и второго шейных позвонков с затылочной костью.
В стороне от боковых масс расположены поперечные отростки, которые выступают достаточно, чтобы их можно было пальпировать между углом нижней челюсти и сосцевидным отростком. Поперечный наружный размер атланта, от верхушки одного поперечного отростка до верхушки другого, составляет 78,6 ±8,1 мм. В поперечном отростке находится отверстие, содержащее второй сегмент позвоночной артерии.
Будучи плотными трубчатыми костями, боковые массы атланта служат надежным креплением для введенных в них винтов. Введение винта может представлять опасность для позвоночной и сонной артерий, второй пары спинномозговых нервов и подъязычного нерва. В нескольких исследованиях описана анатомия атланта с точки зрения безопасной установки винтов. Средняя глубина введения бикортикального винта составляет 19,3 ±0,21 мм в аксиальной плоскости и 20,9 ±0,19 мм в сагиттальной плоскости.
Средний сагиттальный угол входа винта в боковые массы превышает 33,1 ± 8,0° справа и 37,3 ±9,1° слева. Аксиальный угол при бикортикальном введении винта в боковые массы немного меньше, и составляет 20,5° к средней линии от задней точки входа. Основываясь на этих анатомических исследованиях, рекомендуется вводить винт в боковые массы в месте соединения задней дуги с боковыми массами. Среднее расстояние между позвоночным каналом и осью винта составляет 8,8 мм, при использовании этих ориентиров. Безопасное введение выполняют под углом 15° вверх и внутрь.
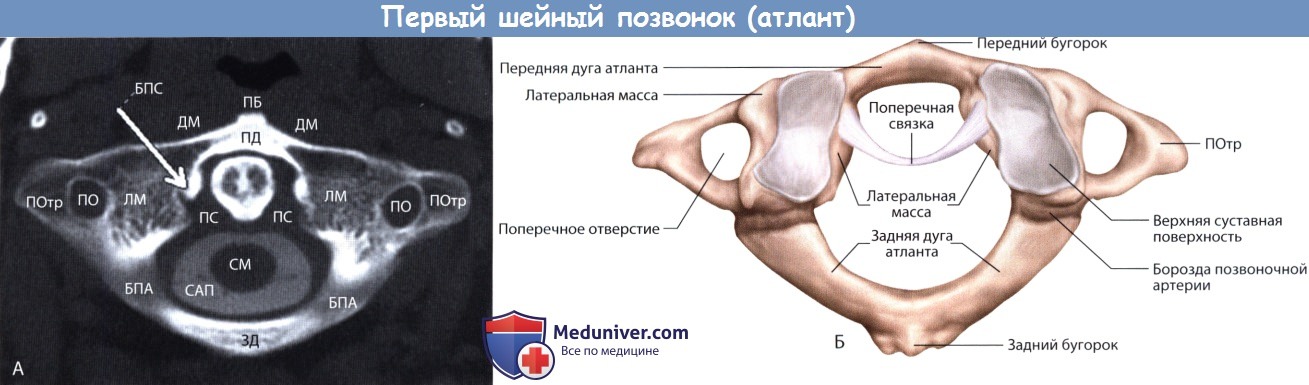
ПД — передняя дуга атланта; ПБ — передний бугорок; ПО — поперечное отверстие;
ДМ — длинная мышца шеи; ЛМ—латеральные массы атланта; ЗД — задняя дуга атланта;
САП — субарахноидальное пространство; СМ — спинной мозг; ПС — поперечная связка атланта;
БПС — бугорок поперечной связки (стрелка)-, ПОтр — поперечный отросток; БПА — борозда позвоночной артерии. 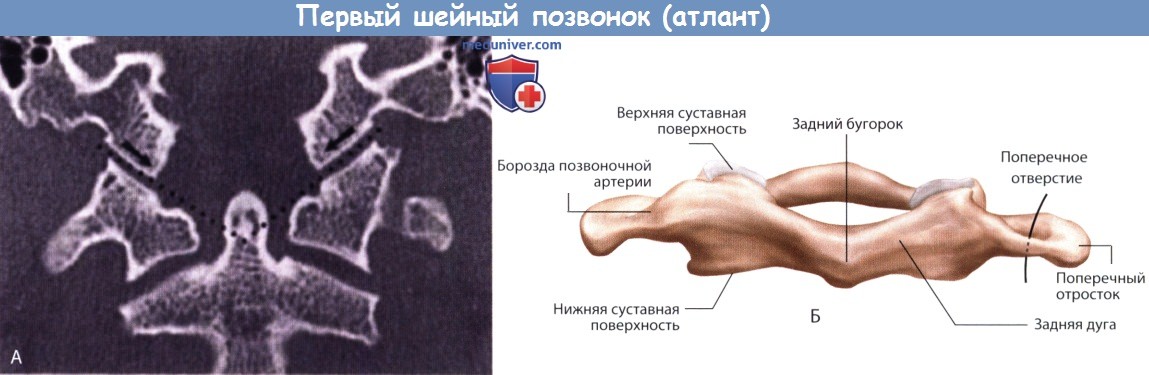
отображающая трапециевидную форму латеральных масс атланта (А).
Атлант (Б).
Видео урок анатомии первого шейного позвонка
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Ассимиляция атланта
Ассимиляция атланта — частичное или полное сращение I шейного позвонка и затылочной кости черепа. Ассимиляция атланта может не сопровождаться клинически значимыми нарушениями. В других случаях она приводит к сдавлению структур краниовертебральной области (верхнего шейного отдела спинного мозга и продолговатого мозга), ограничению подвижности в верхнем шейном отделе позвоночника и развитию нестабильности сегментов нижнего шейного отдела. Диагностируется ассимиляция атланта путем рентгенологического исследования шейного отдела позвоночника и краниовертебрального перехода, дополнительно проводится Эхо-ЭГ, РЭГ, ЭЭГ, МРТ и КТ головного мозга, МРТ шейного отдела позвоночника. Лечится ассимиляция атланта в основном консервативными методами. Хирургические вмешательства проводятся с целью декомпрессии мозговых структур.
МКБ-10
Общие сведения
Вместе с аномалией Кимерли и аномалией Киари ассимиляция атланта в неврологии и вертебрологии относится к врожденным аномалиям развития позвоночника. Встречается ассимиляция атланта примерно в 1-2% случаев и наиболее часто проявляется в возрасте от 20 до 30 лет. Как правило, развитие позвоночника происходит до 20-22 лет, причем шейный отдел оссифицируется в первую очередь. В норме суставные отростки I шейного позвонка (атланта) примыкают к мыщелкам затылочной кости. Ассимиляция атланта характеризуется плотным приращением атланта к затылочной кости. Зачастую ассимиляция атланта сочетается с его недоразвитием и смещенным положением по отношению ко II шейному позвонку, а также с базилярной импрессией — смещением вверх базилярного отдела затылочной кости, которое приводит к уменьшению объема задней черепной ямки и сдавлению расположенных в ней анатомических структур.
Причины
Ассимиляция атланта является нарушением формирования краниовертебральных структур в процессе эмбрионального развития. В некоторой степени подобные нарушения являются генетически детерминированными. Об этом свидетельствует большая частота встречаемости ассимиляции атланта в семьях, члены которых имеют те или иные аномалии развития ЦНС (менингоцеле, платибазию, гидромиелию, аномалию Киари и др.). К факторам, вызывающим нарушения в процессе внутриутробного развития, относятся:
Патогенез
Развитие патологических изменений, которыми сопровождается ассимиляция атланта, может происходить двумя путями. Первый путь связан с тем, что ассимиляция атланта вызывает сужение и нарушение конфигурации большого затылочного отверстия, в результате чего возникает сдавление структур продолговатого мозга и верхних сегментов шейного отдела спинного мозга.
Второй патогенетический механизм обусловлен тем, что ассимиляция атланта приводит к сокращению амплитуды движений в верхнешейном отделе позвоночника. Ограничение движений в верхнем отделе за счет компенсаторных механизмов приводит к развитию повышенной подвижности в нижнем отделе шейного сегмента позвоночника. В результате гипермобильности увеличивается нагрузка на СIV-СV и СV-СVI межпозвонковые диски. Так может возникнуть их избыточная изношенность, ведущая к формированию нестабильности позвоночника на этом уровне.
Симптомы ассимиляции атланта
Нерезко выраженная ассимиляция атланта характеризуется бессимптомным течением и может на протяжении всей жизни пациента не давать о себе знать. Клинически значимая ассимиляция атланта дебютирует обычно после 20 лет. Ее проявления зависят от степени сращения атланта с затылочной костью и сочетания с другими врожденными аномалиями.
Ассимиляция атланта проявляется головными болями, которые могут иметь приступообразный характер и сопровождаться вегетативными реакциями: повышенной потливостью, тахикардией, колебаниями артериального давления, чувством жара в теле или наоборот зябкостью. При нарушении оттока цереброспинальной жидкости ассимиляция атланта проявляется чувством давления на глазные яблоки, тошнотой и рвотой. Возможны нарушения сна и боли в шее. Болевой синдром с локализацией болей в шейном отделе позвоночника зачастую появляется, если ассимиляция атланта сопровождается нестабильностью нижнешейных сегментов. Интенсивность боли может нарастать после физической нагрузки. При осмотре у таких пациентов выявляется повышенный тонус мышц шеи.
Ассимиляция атланта, приводящая к сдавлению верхних сегментов спинного мозга, обычно не сопровождается выраженной компрессионной миелопатией с тяжелыми двигательными нарушениями. Как правило, она проявляется легкими диссоциированными расстройствами чувствительности в области нижних шейных дерматомов, для выявления которых необходим тщательный неврологический осмотр.
Если ассимиляция атланта приводит к сдавлению структур продолговатого мозга, то наблюдаются признаки поражения выходящих из него черепно-мозговых нервов. Сдавление IX-XII пар проявляется нарушением глотания с поперхиванием во время еды, дезартрией, осиплостью голоса, снижением вкусовых ощущений. Поражение VIII пары черепно-мозговых нервов (преддверно-улитковый нерв) сопровождается развитием тугоухости, головокружением и появлением нистагма, VII пары — невритом лицевого нерва.
Диагностика
Клинические проявления, сопровождающие различные варианты ассимиляции атланта, и данные неврологического осмотра позволяют неврологу заподозрить нарушения, локализующиеся в шейном отделе позвоночника и краниовертебральной области. Для выявления ассимиляции атланта необходимо проведение:
Лечение ассимиляции атланта
Ассимиляция атланта при наличие клинических проявлений нуждается в проведении симптоматического лечения. Оно может осуществляться совместными усилиями неврологов, вертебрологов и ортопедов. Для купирования болевого синдрома применяют анальгетики, нестероидные противовоспалительные средства (нимесулид, мелоксикам, диклофенак), рефлексотерапию. Для понижения внутричерепного давления пациентам назначают мочегонные препараты (ацетазоламид, спиронолактон, маннит). В лечении нестабильности позвоночника применяется ношение воротника Шанца, ЛФК и массаж, электрофорез, ультрафонофорез. Для снятия выраженного болевого синдрома могут проводиться паравертебральные блокады.
Хирургически ассимиляция атланта лечится только в случаях значительного сдавления спинного или продолговатого мозга. Операция может включать расширение затылочного отверстия и декомпрессию спинного мозга путем ламинэктомии. Операции переднего и заднего спондилодеза применяются с целью стабилизации шейного отдела позвоночника.
Что такое атланта в медицине
Виды смещения атланта:
По данным литературы повреждения верхнешейного отдела позвоночника составляют до 20% от всех повреждений; шейного отдела. Повреждение I и II шейных позвонков у детей составляет от 1,9 до 6,7%. В литературе применимо к детскому возрасту описывают в основном следующие повреждения:
— ротационный подвывих атланта
— транс лигаментозный подвывих
— перелом зубовидного отростка
— вывих головы.
Симптомы и частота проявлений:
— головные боли (у 80%)
— стягивание мышц (в основном под затылочных у 90%)
— напряжение в шее (70%)
— боль в шее (60%)
— головокружение или потери сознания (50%)
— шум в ушах (35%)
— дрожь пальцев рук и дрожание головы (40%)
— проблемы со зрением (30%)
— кровотечения из носа (20%)
До 1996 года практически 60% детей стран СНГ получали ротационные подвывихи атланта во время родов. Недостаточная квалификация акушеров тех годов, отсутствие стандартов ведения родов и слабая инструментально-диагностическая база способствовали случайным травмам позвоночника. После 2000 годов отмечается значительное улучшение обстановки, хотя проблема все еще встречается часто.
Последствия сосудистого характера:
Подвывих первого шейного позвонка оказывает значительное влияние на кровообращение головного мозга. В зависимости от тяжести состояния больного, могут возникать:
— Синдром позвоночной артерии (СПА)
— Церебральная ангио дистония с гиперфузией по средним мозговым артериям
— Нарушение гемодинамики в вертебро-базиллярном бассейне
— При ротационных пробах снижен резерв кровотока
— Снижены адаптационные возможности аппарата ауторегуляции мозгового кровотока
— Венозная дисгемения, нарушение венозного оттока
— Дисциркуляция по глазным, позвоночным венам, яремной вене, прямому синусу
— Признаки внутричерепной гипертензии, с явлениями венозного застоя
Противопоказания к коррекции Атланта:
Что такое атланта в медицине
Позвоночник человека (или «позвоночный столб») является основой скелета человека. Позвоночник состоит из расположенных рядно 32 — 34 позвонков, которые соединяются друг с другом связками, суставами, межпозвонковыми (межпозвоночными) дисками, которые в свою очередь являются хрящами, или позвонками, сросшимися между собой.
СТРОЕНИЕ ПОЗВОНОЧНИКА
Позвоночник человека и позвонки принято разделять и классифицировать по отделам. Каждый отдел позвоночника состоит из определенного количества позвонков. Позвонки обозначаются латинской буквой (первая буква от латинского названия отдела позвоночника) и цифрой (порядковый номер позвонка в отделе), например, C3 — это третий шейный позвонок. Позвонки нумеруются сверху вниз.
Различают 5 отделов позвоночника (сверху вниз):
Позвонки соединяются между собой двумя верхними и двумя нижними суставными отростками, межпозвонковыми дисками и очень крепкими связками, расположенными по бокам тел позвонков, на их передней и задней сторонах.
Подвижность позвонков обеспечивается дисками, суставами и связками, находящимися между ними. Последние в какой-то мере играют роль ограничителя, препятствующего слишком большой подвижности. Сильные мышцы спины, шеи, плечевые, грудные, а также живота и бедер в большей степени определяют подвижность позвонков и всего позвоночного столба. Все эти мышцы гармонично взаимодействуют между собой, обеспечивая тонкую регуляцию движений в позвоночнике. Если сила или напряжение при нагрузке какой-либо мышцы меняется, это может вызвать изменение двигательной функции позвоночника, вследствие чего возникает болевое ощущение в спине или чувство усталости.
ИЗГИБЫ ПОЗВОНОЧНИКА ЧЕЛОВЕКА
Если посмотреть на строение позвоночника человека сбоку, видно, что позвонки находятся не прямо один над другим, а образуют характерные физиологические изгибы позвоночника:
Эти изгибы составляют для позвоночника пружинящий амортизирующий аппарат, смягчающий толчки и таким образом предохраняющий головной мозг от повреждений при ходьбе, беге и прыжках.
СТРОЕНИЕ И ФУНКЦИИ ПОЗВОНКОВ
Каждый позвонок состоит из круглого или почкообразного тела и дуги, замыкающей позвоночное отверстие. От нее отходят суставные отростки, служащие для сочленения с выше- и нижележащими позвонками.
Позвонки состоят из внутреннего губчатого и компактного внешнего вещества. Губчатое вещество в виде костных перекладин обеспечивает прочность позвонков. Внешнее компактное вещество позвонка состоит из костной ткани пластинчатого вида, обеспечивающей твердость внешнего слоя и возможность позвонковому телу принимать нагрузки, например, сжатие при ходьбе. Внутри позвонка, кроме костных перекладин, находится красный костный мозг, который несет функцию кроветворения.
В зависимости от того, какой части позвоночника принадлежат позвонки, формы их тел и отростков имеют некоторые различия. В целом можно сказать, что поясничные позвонки более массивны, чем шейные, имеющие меньшие по размеру тела и менее развитые отростки. Это связано с тем, что на поясничные позвонки приходится большая нагрузка, чем на шейные, которые несут лишь тяжесть головы.
Грудные позвонки несут особую функцию, образуя вместе с ребрами и грудиной грудную клетку. Ребра, прикрепленные к передней стороне поперечных отростков, не являются их продолжением, а представляют собой отдельные кости, соединенные с отростками двумя небольшими суставами. Суставы допускают некоторую подвижность между ребрами, а также ребрами и позвонками относительно друг друга, что обеспечивает вдох и выдох. Образованная из костей грудная клетка обладает меньшей подвижностью по сравнению с шеей и туловищем. Степень свободы между грудными позвонками также меньшая, чем между шейными и поясничными позвонками.
Между позвонками шейного, грудного и поясничного отделов (кроме первых двух шейных позвонков) находятся межпозвонковые диски, которые состоят из фиброзных колец и студенистого ядра. Эластичная консистенция диска позволяет ему менять форму. Способность диска принимать на себя и распределять давление между позвонками позволяет ему играть роль амортизатора и дает возможность позвоночнику сгибаться.
От спинного мозга в межпозвонковых (фораминальных) отверстиях, — отверстия между двумя смежными позвонками, проходят корешки спинномозговых нервов, вены и артерии. Волокна в корешке нерва передают сигналы в спинной мозг от нервов, расположенных в коже и волокнистых слоях соединительной ткани. Другие нервные волокна в свою очередь передают сигналы от спинного мозга к мышцам, так что они могут сокращаться по команде от головного и спинного мозга. Нервные корешки шейных сегментов спинного мозга идут в основном к рукам, поясничных сегментов — к ногам, в то время как нервные корешки грудных сегментов — к туловищу.
Костная структура человека, и в том числе структура позвоночника постоянно обновляется: клетки одного типа заняты разложением костной ткани, другого — ее обновлением. Механические силы, нагрузки, которым подвергается позвонок, стимулируют образование новых клеток. Усиление воздействий на позвонок обеспечивает ускоренное образование костного вещества с большим количеством перекладин и более плотной костной субстанцией, и наоборот, уменьшение нагрузки вызывает ее распад.
Так, например, вынужденная в связи с болезнью обездвиженность ведет к распаду костного вещества с его возможным последствием — размягчением костей скелета.
Для противодействия таким проблемам и в профилактических целях мы рекомендуемпериодически проходить курс лечебного массажа и физиотерапии (на аппарате электромиостимуляции), например, в нашем медицинском центре.
ПОЗВОНОЧНО-ДВИГАТЕЛЬНЫЙ СЕГМЕНТ (ПДС ПОЗВОНОЧНИКА)
Под термином «позвоночно-двигательный сегмент» (ПДС позвоночника) подразумевается часть позвоночника, состоящая из двух соседних (смежных) позвонков.
Позвоночно-двигательный сегмент включает в себя все структурные единицы на этом уровне позвоночника: два смежных позвонка, их суставы и связочный аппарат сочленения этих двух смежных позвонков, межпозвонковый диск, а также включает околопозвоночные мышцы. В каждом позвоночно-двигательном сегменте имеется два межпозвонковых (фораминальных) отверстия в которых находятся корешки спинномозговых нервов, артерии и вены.
Всего в позвоночнике имеется 24 позвоночно-двигательных сегмента: 7 шейных, 12 грудных и 5 поясничных. Последний поясничный сегмент (самый нижний) образуют 5-й поясничный позвонок (L5) и первый крестцовый (S1).
В медицинских протоколах позвоночно-двигательный сегмент называется в соответствии с позвонками сверху и снизу в этом сегменте, например, сегмент L5-S1.
Атланто-аксиальная нестабильность
Общее описание.
Важно понимать, что суставное соединение между первым и вторым шейными позвонками представляет собой наиболее подвижную часть позвоночника и имеет небольшую врожденную устойчивость, по сравнению с другими отделами позвоночника. Существует несколько патологий, которые могут возникать между первым и вторым шейными позвонками. Они вызывают определенную нестабильность шейного отдела позвоночника. Следствием этого является временное сужение позвоночного канала и вторичное сдавление нервных элементов. Зубовидный отросток, который отходит вверх от 2 шейного позвонка, и соединяющие оба позвонка связки, являются единственными факторами, ограничивающими движение.
Причины.
Дегенеративные процессы в нижних отделах позвоночника ограничивают его подвижность и приводят к увеличению нагрузки и объема движений в шейном отделе. Это может служить причиной того, что атланто-аксиальная нестабильность становится более выраженной с возрастом.
У детей возможно неправильное развитие зубовидного отростка. Встречаются сочетанные аномалии развития задней черепной ямки, вследствие чего отмечается выпадение и вклинивание мозжечка в позвоночный канал. К атланто-аксиальной нестабильности может приводить травматическое или ревматическое разрушение связок, которые удерживают зубовидный отросток на месте.
Симптомы.
Для людей с атланто-акисиальной недостаточностью наиболее характерна переменчивая картина неврологических симптомов. Возможна общая слабость и эпизоды падений. Если вовлечен мозжечок, то отмечается нарушение координации движений. Иногда задействованы позвоночные артерии, которые проходят с каждой стороны позвоночного столба. Наиболее часто это происходит в старшем возрасте в силу процессов старения позвоночника и кровеносных сосудов. При недостаточности позвоночных артерий отмечаются такие симптомы, как головокружение, судорожные припадки, замедленная умственная реакция, обмороки.
Диагностика в нашей клинике:
Запись в Пресненский центр: +7 (495) 266-30-55