что лучше кортексин или когитум для детей
Какой препарат лучше Кортексин или Когитум?
Достаточно часто у людей наблюдается нарушение проведения нервных импульсов. Обычно причинами являются различные заболевания. Из-за этого отмечается ухудшение работы головного мозга. Такими недугами страдают не только взрослые, но и дети. Чтобы улучшить состояние и заставить головной мозг работать в нормальном режиме, требуется прием специальных препаратов. Популярными являются Кортексин и Когитум. Нередко пациентов интересует вопрос, какой препарат для кого лучше и в каком именно случае? Это обусловлено тем, что причины нарушения могут быть разнообразными. Чтобы выбрать конкретный препарат, нужно рассмотреть их характеристики и показания к применению.
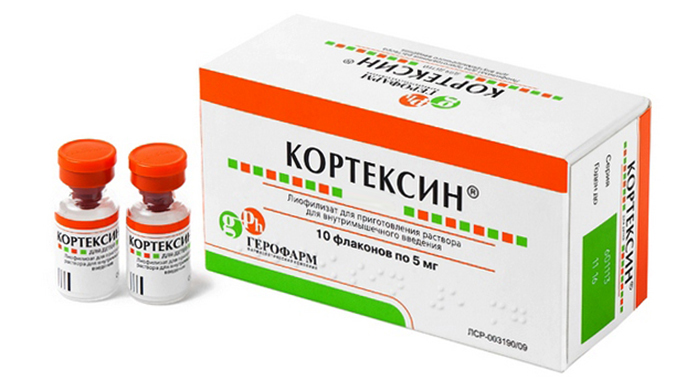
Кортексин
Активным компонентом является полипептиды коры головного мозга скота. Выпускается в форме порошка. В последующем его разбавляют и получается раствор для инъекций. Относится к группе ноотропных препаратов. Обладает ноотропным, нейропротекторным, антиоксидантным и тканеспецифическим действием.
Он имеет полипептидную структуру. Поэтому такая структура способна проникнуть через физиологический барьер между нервной и кровеносной системой.
За счет вышеперечисленных действий, улучшается работа головного мозга, способность к обучению и другие функции. Также улучшается кровообращение в области головного мозга.
Показаниями для Кортексина являются следующие проблемы:
Также Кортексин может использоваться в составе комплексной терапии при серьезных нарушениях работы головного и спинного мозга, а также эпилепсии.
Детям назначается при задержке речевого развития, нарушении памяти или мышления. Также эффективен при лечении различных форм ДЦП.
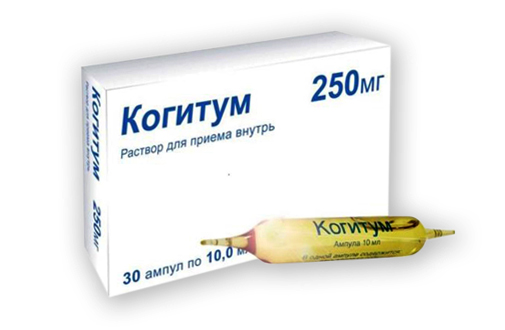
Когитум
Активным компонентом является ацетиламиноянтарная кислота. Имеет лекарственную форму раствора для приема внутрь. Обладает адаптогенным и общетонизирующим действием. Помимо этого, в меньшей степени наблюдается психостимулирующее и гепатопротекторное действие.
Активный компонент в данном препарате – это синтетический аналог аспарагиновой кислоты, которая находится в человеческом организме. Она обладает хорошим иммуностимулирующим действием, за счет чего повышается иммунитет. Также способствует нормализации возбуждения и торможения центральной нервной системы.
Показаниями к применению являются:
Среди противопоказаний можно выделить индивидуальную непереносимость компонентов. Также противопоказанием является прием детям до 7 лет, так как исследования для данной категории не проводились.
Раствор принимается перорально, неразбавленным. Для взрослых людей суточная дозировка 3 ампулы. 2 днем и 1 вечером. Детям от 7 до 10 лет – 1 ампула в сутки. С 10 лет – 2 ампулы.
Что выбрать?
Можно сказать, что данные медикаменты совершенно разные. Кортексин относится к группе ноотропов. Когитум не относится к данной группе, а оказывает стимулирующее действие за счет своего состава. Состав у препаратов также разный. Разными являются и формы выпуска. Когитум выпускается в форме раствора для перорального применения. Кортексин выпускают в форме порошка для приготовления инъекционного раствора.
Показания к применению препаратов также различные. У Кортексина список гораздо обширнее. Среди противопоказаний можно выделить только наличие аллергических реакций. Еще одним противопоказанием у Когитума является то, что его нельзя принимать детям до 7 лет. Это является недостатком по сравнению с Кортексином, так как его можно назначать детям с первых месяцев жизни.
Оба препарата имеют побочные действия, которые выражаются в виде аллергических реакций. Однако при правильном приеме они появляются достаточно редко.
Кортексин широко применяется в неврологической практике для пациентов различных возрастов. Прием препарата способствует восстановлению мозговых функций после травм и инсультов. Также улучшает мышление, память и другие функции. Исходя из отзывов, можно заметить, что препарат назначается преимущественно детям и эффективно справляется со своими задачами.
О Когитуме можно встретить достаточно противоречивые отзывы. Несмотря на то, что он разрешен детям с семилетнего возраста, есть информация, что специалисты назначают детям в возрасте 3-4 лет. Когитум зарекомендовал себя как эффективное средство, которое способно устранить различные дефекты в развитии у детей. Однако применяется только с назначения врача.
Если сравнивать оба препарата, и какой из них лучше использовать, то следует отдать предпочтение Кортексину. Это обусловлено следующими моментами:
Кортексин производится в России. Его стоимость составляет 1000-1200 рублей. Когитум производится в Канаде, стоит гораздо дороже и его цена может достигать 3000 рублей.
Вывод
Таким образом, можно сделать, что Кортексин гораздо эффективнее практически во всех случаях. Также он более безопасен для детей. Также он стоит практически в 3 раза дешевле. Однако назначать такие препараты самостоятельно нельзя. Если имеются проблемы, то стоит обратиться к специалисту, который назначит наиболее эффективный препарат, исходя из особенностей организма пациента.
Современные методы лечения энуреза при нарушениях мочеиспускания у детей
«В человеке все должно быть прекрасно…» А если гармония с миром нарушается таким страданием, как недержание мочи, что делать?

Проблема современной диагностики причин и лечения энуреза у детей относится к числу важнейших социальных и медицинских аспектов. Международной классификацией болезней Х пересмотра (1995) энурез неорганической природы определяется как стойкое непроизвольное мочеиспускание днем и (или) ночью, не соответствующее психологическому возрасту ребенка [1]. Принято считать, что данная проблема приобретает клиническое значение с 5 лет [2, 6, 7].
При первичном (персистирующем) энурезе отсутствует предшествующий контроль за опорожнением мочевого пузыря.
Вторичный (приобретенный, рецидивирующий) энурез, возникший после периода стабильного контроля за мочеиспусканием (не менее 6 месяцев), чаще всего свидетельствует о влиянии дополнительных патологических факторов (урологических, неврологических).
Распространенность энуреза у детей в возрасте 4–15 лет по данным разных авторов колеблется от 2,3% до 30%. У 8–10% детей с ночным недержанием мочи в подростковом и взрослом возрасте сохраняются расстройства мочеиспускания днем, что нередко приводит к развитию психопатологических расстройств, значительному снижению качества жизни и требует длительного лечения. О социальном значении энуреза свидетельствуют следующие цифры: 61% родителей считают мочеиспускание в постель серьезной проблемой, а 1/3 из них наказывают детей за это. Определена полиэтиологичная природа ночного энуреза и невозможность, в большинстве случаев, выявления очевидной причины [3, 12, 14, 15]. Существует несколько гипотез о происхождении энуреза:
Задержка созревания нервной системы наиболее популярная гипотеза этиопатогенеза энуреза. Согласно этой концепции, незрелость центральной нервной системы (ЦНС) приводит к нарушению регуляции функций различных систем организма. По данным антенатальной медицины важными предрасполагающими факторами, формирующими задержку темпов созревания, являются раннее органическое поражение головного мозга гипоксического и травматического генеза, вызванное патологическим течением беременности и родов, а также травмы ЦНС и нейроинфекции [18, 21, 22, 25]. Клиническим проявлением постгипоксической церебральной недостаточности на органном уровне является симптомокомплекс расстройств вегетативной нервной системы в виде нейрогенных дисфункций мочевого пузыря, нарушений регуляции почечного кровотока и, по данным ряда авторов, циркадного ритма секреции вазопрессина [28]. Подтверждением данной гипотезы являются высокие темпы спонтанных ремиссий энуреза — у 10–15% детей в год [7, 16]. Урологическими исследованиями последних лет установлено, что в 5–10% случаев энурез является наиболее ярким, а порой и единственным симптомом неблагополучия в мочевой системе [49, 50]. Под маской энуреза могут скрываться пороки развития органов мочевыводящей системы, миелодисплазия, дисфункции мочевого пузыря, пузырно-мочеточниковый рефлюкс и др.
Результаты исследований по изучению роли нарушений мочеиспускания в формировании энуреза весьма противоречивы. J. P. Norgaard et al. (1997) отмечают, что первичный ночной энурез в 85% случаев является моносимптомным, а нестабильность мочевого пузыря у этих детей имеет место в 16%. По данным Центра патологии мочеиспускания Московского НИИ педиатрии и детской хирургии расстройства функции мочевого пузыря нейрогенного генеза являются одной из ведущих причин вторичной природы энуреза, а моносимптомный энурез встречается всего в 3,9% случаев (Е. Л. Вишневский с соавт., 2005, Тюмень).
В норме становление функции контроля над мочеиспусканием можно представить следующими характеристиками:
В первые месяцы жизни мочеиспускание происходит полностью рефлекторно — прямая парасимпатическая стимуляция. Период наполнения сменяется неконтролируемым опорожнением.
В возрасте 1–2 лет информация достигает коры головного мозга. Ребенок учится управлять мочеиспусканием.
Расстройства функции мочевого пузыря при энурезе проявляются клинически, в первую очередь, в виде гиперактивного мочевого пузыря, представляющего собой полный или неполный синдром императивного мочеиспускания (поллакиурия, императивные позывы, императивное недержание мочи, ноктурия). Считается, что ночной энурез у детей в структуре данного симптомокомплекса является эквивалентом ноктурии у взрослых.
Нарушения реакции активации во время сна. Ряд авторов рассматривают энурез как патологический феномен сна и считают глубокий сон причиной энуреза.
Нарушения ритма секреции антидиуретического гормона и ночная полиурия. У здоровых лиц существует выраженная циркадная (суточная) вариация выделения мочи и ее плотности. Ночное повышение секреции вазопрессина приводит к снижению выработки мочи в ночное время. При нарушении секреции антидиуретического гормона ночью выделяются большие объемы мочи низкой плотности. Более чем у 75% детей с энурезом отмечается ночная полиурия.
Генетические факторы. 75% родственников первой степени родства пациентов с энурезом также страдают этим расстройством. Локус, ответственный за развитие ночного энуреза, идентифицирован на длинном плече 12 хромосомы. Тип наследования энуреза — аутосомно-доминантный.
Диагностика
При первичном обращении ребенка к врачу с жалобой на ночное недержание мочи, в первую очередь, необходимо исключить порок развития мочевого тракта и позвоночника, инфекционно-воспалительные заболевания мочевыделительной системы, заболевания центральной нервной системы, диабет. Важную роль в определении этиологии энуреза и выборе лечебной тактики играет анамнез. Особое внимание следует уделять изучению акушерского анамнеза, в частности, наличию угрозы прерывания беременности, гестоза, анемии, маловодия, многоводия, хронической внутриутробной гипоксии плода, задержки внутриутробного развития, асфиксии в родах. Выясняются особенности развития ребенка первые три года жизни (ушибы, сотрясения головного и спинного мозга, нейроинфекции, операции на ЦНС и других органах). С. Я. Долецкий (1984) указывал, что травма головного и спинного мозга, нанесенная органу, находящемуся в состоянии быстрого развития и дозревания, прогностически особенно неблагоприятна [18]. Большое значение придается выяснению стиля воспитания, требований родителей к формированию навыков опрятности у ребенка, наличию лейкоцитурии, запоров, энкопреза. Определяют генетическую предрасположенность, характер недержания мочи, частоту эпизодов и тип энуреза; факторы, предшествовавшие началу заболевания (психическая травма, нервное потрясение, переохлаждение, острое заболевание с повышением температуры тела, с изменениями или без них в анализах мочи), характер ночного сна ребенка, наличие патологических феноменов сна в виде снохождения, сноговорения, бруксизма (скрип зубами). Детальная, тщательная история больного энурезом позволит избежать многих ненужных обследований.
Основополагающая роль в диагностике нарушений функции мочевого пузыря отводится клиническому анализу мочеиспускания. Функция мочевого пузыря оценивается путем регистрации ритма спонтанных мочеиспусканий в течение 2–3 дней, заполняются специальные таблицы, позволяющие выявить «зрелый тип мочеиспускания» и синдром императивного мочеиспускания [28]. Учитываются также показатели физического и психического развития ребенка. При физикальном осмотре исследуются органы брюшной полости и урогенитальной системы. Проводится осмотр поясничной области с целью выявления эпителиальных втяжений, оволосения кожных покровов в области крестца, указывающих на возможность аномалий строения позвоночника и спинного мозга [64]. При исследовании неврологического статуса обращают внимание на состояние двигательной, чувствительной, рефлекторной сферы (обязательно исследуются чувствительность в области промежности и тонус анального сфинктера) [22, 33]. Производится серия анализов мочи, а при необходимости — бактериологическое исследование. Уже на этой стадии можно определить предполагаемую причину энуреза и дальнейшую тактику обследования.
Нарушения функции мочевого пузыря в виде частых (более 8 раз в сутки), редких (менее 5 раз в сутки) мочеиспусканий, императивных (внезапно возникших сильных) позывов на мочеиспускание, признаков «незрелого мочеиспускания» у ребенка старше четырех лет, дневной энурез и лейкоцитурия являются показаниями для проведения углубленного обследования. Таким детям необходимо провести ультрасонографию почек и мочевого пузыря, измерение остаточной мочи, урофлоуметрию, рентген люмбосакрального отдела позвоночника, микционную цистоуретрографию. При вторичном энурезе следует выполнить уродинамическое обследование. По показаниям проводятся экскреторная урография, цистоскопия, электроэнцефалография и психологическое консультирование. В идеале пациенты с энурезом при выявлении урологической патологии должны направляться в соответствующие центры для дальнейшего обследования и лечения у детского уролога. Если это невозможно, то другие специалисты, проявляющие интерес к этой области медицины, могут кооперативно помочь таким пациентам.
Анализ литературы и собственный опыт наблюдения за более чем 3000 больных, страдающих энурезом, позволили выявить факторы, формирующие дисфункции мочевого пузыря и энурез, и обосновать новые подходы к выбору лечения данного заболевания с позиции его патогенеза. Комплексная программа лечения и реабилитации детей, страдающих энурезом, явилась результатом обобщения опыта работы команды специалистов: урологов, психоневрологов, реабилитологов, психологов и самих родителей ребенка, которые являлись полноправными членами команды. Координирующим звеном в этой технологической цепочке является врач-уролог.
За последние пять лет на базе Саратовской областной детской клинической больницы обследовано 379 больных энурезом в возрасте 5–17 лет (63% мальчиков и 37% девочек). В зависимости от причин энуреза больные были разделены на три группы: с нейрогенными дисфункциями мочевого пузыря (54%), пороками развития мочевой системы (35%) и первичным моносимптомным энурезом (11%). Проведенные исследования показали, что клиническая картина дисфункции мочевого пузыря при энурезе представлена как изолированным непроизвольным мочеиспусканием во время сна при первичном моносимптомном ночном энурезе, так и его сочетанием с полным и неполным синдромом императивного мочеиспускания. Наиболее значимыми факторами, формирующими дисфункцию мочевого пузыря и энурез, явились средний эффективный объем мочевого пузыря, число мочеиспусканий в сутки, задержка формирования «зрелого» волевого контроля мочеиспускания, императивные позывы (р
Т. В. Отпущенникова*, кандидат медицинских наук
И. В. Казанская**, доктор медицинских наук, профессор
*Саратовский государственный медицинский университет, Саратов
**Московский НИИ педиатрии и детской хирургии Росздрава, Москва
Медикаментозная терапия психических расстройств при детском церебральном параличе
В клинике профессора В.Л. Минутко в г Москва ведет прием детский психиатр, который проводит коррекцию психических расстройств у детей с ДЦП.
При детском церебральном параличе наблюдаются когнитивные нарушения. При их лечении используются препараты из группы ноотропов.
Эти лекарства подразделяются на две группы:
Классификация истинных ноотропов по механизму действия:
(церебролизин, кортексин, семакс, биолан)
Препараты, влияющие на обмен аминокислот (глютаминовая кислота, мемантин, когитум)
Нейропротекторы подразделяются на:
· активаторы метаболизма мозга (карнетин, актовегин, серин);
· вазодилятаторы церебральные (ницерголин, винпоцетин);
· препараты, влияющие на обмен ГАМК (аминалон, пантогам, пантокальцин, гаммалон, фенибут, пикамилон);
· лекарственные препараты из других групп (гинкго билоба, оротовая кислота, жень-шень).
По другой классификации ноотропные препараты подразделяются на ноотропы и ноотрофы (лекарства, усиливающие интеллектуально-мнестические функции).
При лечении когнитивных расстройств у детей ноотропными средствами наибольший эффект наблюдается у пациентов с задержкой психо-речевого развития, но при умственной отсталости положительная динамика после приема препаратов меньше выражена.
При умственной отсталости рекомендуется использование препаратов с нейроактивным действием (ноотропил, аминалон, котексин, энцефабол, пантогам).
При нарушении процессов запоминания и памяти назначается пантогам, танакан, глиатиллин, кортексин.
При нарушении внимания – семакс, когитум. А при эмоциональных расстройствах и дезадаптивном поведении применяется пикамилон, глицин, фенибут. Если есть нарушение речи, то используется: ноотропил, аминалон, пантогам, энцефабол.
Ноотропы принимают обычно в утренние или дневные часы, с увеличением дозы в соответствии с возрастом в течение 5-12 дней, с последущим приемом препарата в течение 1-3 месяцев и снижением в течение 1-2 недель.
Предпочтительными способами введения лекарств являются: сироп, спрей, таблетки.
А при сочетании гидроцефалии с когнитивными расстройствами назначают диакарб или венотоники.
Фармакологическое действие ноотропов основано на следующих эффектах:
Таким образом, при лечении психических расстройств у детей с ДЦП детским психиатром в клинике профессора В.Л. Минутко назначаются препараты в зависимости от причин и патогенеза осложнений детского церебрального паралича. В клинике профессора В.Л. Минутко в г Москва ведет прием детский психиатр, который проводит коррекцию психических расстройств у детей с ДЦП.
При детском церебральном параличе наблюдаются когнитивные нарушения. При их лечении используются препараты из группы ноотропов.
Эти лекарства подразделяются на две группы:
Классификация истинных ноотропов по механизму действия:
(церебролизин, кортексин, семакс, биолан)
Препараты, влияющие на обмен аминокислот (глютаминовая кислота, мемантин, когитум)
Нейропротекторы подразделяются на:
· активаторы метаболизма мозга (карнетин, актовегин, серин);
· вазодилятаторы церебральные (ницерголин, винпоцетин);
· препараты, влияющие на обмен ГАМК (аминалон, пантогам, пантокальцин, гаммалон, фенибут, пикамилон);
· лекарственные препараты из других групп (гинкго билоба, оротовая кислота, жень-шень).
По другой классификации ноотропные препараты подразделяются на ноотропы и ноотрофы (лекарства, усиливающие интеллектуально-мнестические функции).
При лечении когнитивных расстройств у детей ноотропными средствами наибольший эффект наблюдается у пациентов с задержкой психо-речевого развития, но при умственной отсталости положительная динамика после приема препаратов меньше выражена.
При умственной отсталости рекомендуется использование препаратов с нейроактивным действием (ноотропил, аминалон, котексин, энцефабол, пантогам).
При нарушении процессов запоминания и памяти назначается пантогам, танакан, глиатиллин, кортексин.
При нарушении внимания – семакс, когитум. А при эмоциональных расстройствах и дезадаптивном поведении применяется пикамилон, глицин, фенибут. Если есть нарушение речи, то используется: ноотропил, аминалон, пантогам, энцефабол.
Ноотропы принимают обычно в утренние или дневные часы, с увеличением дозы в соответствии с возрастом в течение 5-12 дней, с последущим приемом препарата в течение 1-3 месяцев и снижением в течение 1-2 недель.
Предпочтительными способами введения лекарств являются: сироп, спрей, таблетки.
А при сочетании гидроцефалии с когнитивными расстройствами назначают диакарб или венотоники.
Фармакологическое действие ноотропов основано на следующих эффектах:
Таким образом, при лечении психических расстройств у детей с ДЦП детским психиатром в клинике профессора В.Л. Минутко назначаются препараты в зависимости от причин и патогенеза осложнений детского церебрального паралича.В клинике профессора В.Л. Минутко в г Москва ведет прием детский психиатр, который проводит коррекцию психических расстройств у детей с ДЦП.
При детском церебральном параличе наблюдаются когнитивные нарушения. При их лечении используются препараты из группы ноотропов.
Эти лекарства подразделяются на две группы:
Классификация истинных ноотропов по механизму действия:
(церебролизин, кортексин, семакс, биолан)
Препараты, влияющие на обмен аминокислот (глютаминовая кислота, мемантин, когитум)
Нейропротекторы подразделяются на:
· активаторы метаболизма мозга (карнетин, актовегин, серин);
· вазодилятаторы церебральные (ницерголин, винпоцетин);
· препараты, влияющие на обмен ГАМК (аминалон, пантогам, пантокальцин, гаммалон, фенибут, пикамилон);
· лекарственные препараты из других групп (гинкго билоба, оротовая кислота, жень-шень).
По другой классификации ноотропные препараты подразделяются на ноотропы и ноотрофы (лекарства, усиливающие интеллектуально-мнестические функции).
При лечении когнитивных расстройств у детей ноотропными средствами наибольший эффект наблюдается у пациентов с задержкой психо-речевого развития, но при умственной отсталости положительная динамика после приема препаратов меньше выражена.
При умственной отсталости рекомендуется использование препаратов с нейроактивным действием (ноотропил, аминалон, котексин, энцефабол, пантогам).
При нарушении процессов запоминания и памяти назначается пантогам, танакан, глиатиллин, кортексин.
При нарушении внимания – семакс, когитум. А при эмоциональных расстройствах и дезадаптивном поведении применяется пикамилон, глицин, фенибут. Если есть нарушение речи, то используется: ноотропил, аминалон, пантогам, энцефабол.
Ноотропы принимают обычно в утренние или дневные часы, с увеличением дозы в соответствии с возрастом в течение 5-12 дней, с последущим приемом препарата в течение 1-3 месяцев и снижением в течение 1-2 недель.
Предпочтительными способами введения лекарств являются: сироп, спрей, таблетки.
А при сочетании гидроцефалии с когнитивными расстройствами назначают диакарб или венотоники.
Фармакологическое действие ноотропов основано на следующих эффектах:
Таким образом, при лечении психических расстройств у детей с ДЦП детским психиатром в клинике профессора В.Л. Минутко назначаются препараты в зависимости от причин и патогенеза осложнений детского церебрального паралича.В клинике профессора В.Л. Минутко в г Москва ведет прием детский психиатр, который проводит коррекцию психических расстройств у детей с ДЦП.
При детском церебральном параличе наблюдаются когнитивные нарушения. При их лечении используются препараты из группы ноотропов.
Эти лекарства подразделяются на две группы:
Классификация истинных ноотропов по механизму действия:
(церебролизин, кортексин, семакс, биолан)
Препараты, влияющие на обмен аминокислот (глютаминовая кислота, мемантин, когитум)
Нейропротекторы подразделяются на:
· активаторы метаболизма мозга (карнетин, актовегин, серин);
· вазодилятаторы церебральные (ницерголин, винпоцетин);
· препараты, влияющие на обмен ГАМК (аминалон, пантогам, пантокальцин, гаммалон, фенибут, пикамилон);
· лекарственные препараты из других групп (гинкго билоба, оротовая кислота, жень-шень).
По другой классификации ноотропные препараты подразделяются на ноотропы и ноотрофы (лекарства, усиливающие интеллектуально-мнестические функции).
При лечении когнитивных расстройств у детей ноотропными средствами наибольший эффект наблюдается у пациентов с задержкой психо-речевого развития, но при умственной отсталости положительная динамика после приема препаратов меньше выражена.
При умственной отсталости рекомендуется использование препаратов с нейроактивным действием (ноотропил, аминалон, котексин, энцефабол, пантогам).
При нарушении процессов запоминания и памяти назначается пантогам, танакан, глиатиллин, кортексин.
При нарушении внимания – семакс, когитум. А при эмоциональных расстройствах и дезадаптивном поведении применяется пикамилон, глицин, фенибут. Если есть нарушение речи, то используется: ноотропил, аминалон, пантогам, энцефабол.
Ноотропы принимают обычно в утренние или дневные часы, с увеличением дозы в соответствии с возрастом в течение 5-12 дней, с последущим приемом препарата в течение 1-3 месяцев и снижением в течение 1-2 недель.
Предпочтительными способами введения лекарств являются: сироп, спрей, таблетки.
А при сочетании гидроцефалии с когнитивными расстройствами назначают диакарб или венотоники.
Фармакологическое действие ноотропов основано на следующих эффектах:
Таким образом, при лечении психических расстройств у детей с ДЦП детским психиатром в клинике профессора В.Л. Минутко назначаются препараты в зависимости от причин и патогенеза осложнений детского церебрального паралича.